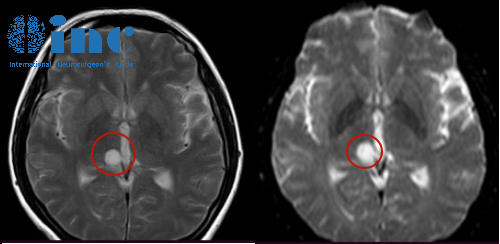
右颞下窝结节严重吗?答案是,其严重性完全取决于结节的病理性质。简单说,它可能只是一个无需处理的良性小肿块,也可能是一个需要严肃对待的肿瘤。所以,发现结节后,恐慌和忽视都不可取,关键在于明确诊断。
颞下窝在哪里?这个部位为什么关键?
颞下窝是头颈部一个“隐藏”的深部间隙。它位于我们面部侧方,下颌骨(俗称“下巴骨”)的深面,位置非常深邃且结构复杂。你可以把它想象成一个位于颧骨和耳朵下方的“小房间”。这个“房间”里可一点儿都不空。
它里面走行着重要的神经和血管。比如控制我们咀嚼动作的三叉神经分支,以及一些重要的动脉静脉。正因为如此,这个区域的任何异常增生或结节,都可能影响到这些关键结构的功能。这也就是为什么医生会对这个部位的结节格外关注。

哪些疾病会表现为右颞下窝结节?
出现在这里的结节,其“身份”多种多样。总的来说,可以分为非肿瘤性病变和肿瘤性病变两大类。肿瘤性病变里,又分良性和恶性。我们来看看几种主要可能性。
1.非肿瘤性病变
有时,炎症或感染也可能形成类似结节的团块。例如,深部的淋巴结炎,或者罕见的结核性感染。这类病变通常伴有红、肿、热、痛等炎症表现,但慢性期也可能不明显。
2.良性肿瘤
这是相对常见的情况。主要包括神经鞘瘤、血管瘤、脂肪瘤等。
- 神经鞘瘤:起源于神经鞘膜的良性肿瘤。生长通常缓慢,边界清晰。早期可能没有任何症状。
- 血管瘤:由血管组织构成的良性肿瘤。有时在影像上会有较特征的表现。
3.恶性肿瘤
这是最需要警惕的情况。颞下窝可能是某些恶性肿瘤的原发部位,也可能是其他部位肿瘤转移过来的“落脚点”。
- 肉瘤:例如横纹肌肉瘤、脂肪肉瘤等。这类肿瘤来源于间叶组织,在颞下窝区域虽不最常见,但侵袭性强,需要积极处理。
- 癌:邻近部位(如鼻咽、腮腺)的恶性肿瘤可能直接侵犯过来。远处肿瘤(如肺癌、肾癌)也可能转移至此。
- 淋巴瘤:属于血液系统肿瘤,可表现为淋巴结肿大或结节。
看到这里您可能有点紧张。但别急,接下来我们会讲如何将它们区分开。病理诊断是金标准,一切猜测最终都要由它来裁定。
如何确诊?金标准是什么?
仅仅通过CT或MRI影像,医生可以对结节的性质做出高度怀疑的判断,但无法100%确诊。完整的诊断是一个“组合拳”流程。
第一步:影像学评估——给结节“拍照”
这是发现和初步评估结节的核心手段。通常首选磁共振成像(MRI)。
MRI能极其清晰地显示这个深部区域的软组织。它能告诉我们结节的大小、精确位置、边界是否光滑、内部信号是否均匀。更重要的是,它能显示结节与周围重要神经、血管的毗邻关系。这对判断手术难度和风险至关重要。计算机断层扫描(CT)在显示骨骼是否受侵犯方面有优势。两者常常结合使用。
第二步:病理活检——看清它的“真面目”
这是诊断的“金标准”,是判断严重与否的最终依据。无论影像看起来多像良性,只要医生有疑虑,或结节在增大,就可能建议活检。获取组织标本的方式主要有两种。
一种是穿刺活检。在CT或超声引导下,用细针穿入结节获取少量细胞或组织。这种方式创伤小。另一种是手术切开活检。当穿刺无法明确诊断时,可能需做一个小手术,直接切取一部分结节组织送检。病理科医生在显微镜下观察细胞形态,才能最终定性它是炎症、良性肿瘤还是恶性肿瘤。
所以,到底严重吗?看这几个关键维度
现在我们可以系统地回答“严重吗”这个问题了。严重性并非一个“是或否”的简单答案,而是一个需要从多个维度评估的谱系。
维度一:病理性质是决定性因素
这是评估严重性的根本。一个良性的神经鞘瘤,和一個恶性的肉瘤,其严重性是天壤之别。病理诊断直接决定了后续所有治疗策略和预后判断。
维度二:肿瘤的生长行为与侵袭性
即使同为恶性肿瘤,其“凶猛”程度也不同。我们可以通过一系列指标来评估。例如,肿瘤的分化程度、增殖指数(如Ki-67指数)高低。高分化的肿瘤可能生长慢、侵袭性低。而低分化或未分化的肿瘤,则生长迅速,容易复发和转移。这些信息都写在病理报告里。
维度三:对周围关键结构的影响
结节是否已经侵犯或包裹了重要的神经、血管?是否破坏了周围的骨质?如果只是“推挤”开这些结构,手术分离相对容易。如果已经是“侵犯”甚至“包裹”,手术难度和风险会急剧上升,术后出现神经功能损伤(如面部麻木、张口困难)的风险也更大。这直接关系到患者的生活质量。
维度四:是否为转移性病灶
如果右颞下窝结节是其他部位癌症转移过来的,那么其严重性就上升到了全身性疾病层面。治疗重点将从局部处理,转变为全身性的综合治疗。这需要更全面的检查来寻找原发灶。
如果确诊,主要的治疗方向有哪些?
治疗方案完全取决于最终的诊断结果。治疗的目标是彻底清除病变,同时最大限度保护正常功能。
1.手术切除:最主要的治疗手段
对于绝大多数有手术指征的颞下窝结节,手术是首选。尤其是良性肿瘤和早期恶性肿瘤。手术的目标是在安全的前提下,实现肿瘤的完整切除。现在手术技术已经非常精细。医生可能会采用内镜辅助经鼻或经口等入路,创伤更小。术中神经监测技术能有效保护重要神经功能。
2.放射治疗:重要的辅助或根治性手段
对于某些对放疗敏感的肿瘤(如部分肉瘤、淋巴瘤),放疗可以作为主要治疗方法。更多时候,它是手术的“好帮手”。术后放疗可以清除可能残留的微小病灶,降低局部复发风险。《中华放射肿瘤学杂志》相关指南指出,对高风险的头颈部肉瘤,术后辅助放疗可将局部控制率显著提高。
3.药物治疗:包括化疗、靶向与免疫治疗
这主要是针对恶性肿瘤的系统性治疗。化疗是传统手段。而现代肿瘤学的进步在于“精准打击”。例如,如果检测出特定的基因突变,就可能使用对应的靶向药物。免疫治疗也在部分头颈部肿瘤中显示出疗效。这些都需要基于精准的病理和分子检测结果来决策。
关于预后的几个关键事实
预后,也就是疾病未来的可能结局,是大家最关心的问题。它同样与诊断密不可分。
1.良性肿瘤:预后通常极佳
像神经鞘瘤这类良性肿瘤,只要通过手术完全切除,复发概率非常低,基本可以达到治愈标准。患者的长期生存与常人无异。
2.恶性肿瘤:早期发现是关键
恶性肿瘤的预后差异很大。一个核心原则是:发现越早,治疗越早,预后通常越好。对于局限在颞下窝内、未侵犯关键结构的早期恶性肿瘤,通过以手术为主的综合治疗,许多患者也能获得长期生存。例如,数据显示,早期头颈部软组织肉瘤的5年生存率可达60%-80%。但若发现时已是晚期,预后会大打折扣。
3.随访复查:一项必须坚持的“长期任务”
无论诊断是良性还是恶性,定期随访复查都至关重要。对于良性肿瘤术后患者,定期复查(如每年一次MRI)是为了确认无复发。对于恶性肿瘤患者,复查的频率会更高,目的是监测是否复发或转移,以便及时干预。这是守护治疗效果的最后一道防线。
发现右颞下窝结节,第一步是保持冷静。它的严重性是一个需要科学拆解的变量,而非一个固定标签。病理诊断是解锁一切答案的钥匙,它直接决定了结节的性质、侵袭风险、治疗方案和远期预后。现代医学为此提供了从高清影像到精准活检,从微创手术到分子靶向的完整“工具箱”。因此,积极面对,通过规范途径尽快明确诊断,并基于诊断接受个体化的综合治疗,是应对这一情况最科学、最有效的路径。不确定性本身带来焦虑,而科学的诊断流程正是消除不确定性、将治疗引入正确轨道的开端。
FAQ常见问题解答
Q1:体检偶然发现右颞下窝有个小结节,但没有任何不舒服,需要处理吗?
必须重视并进一步评估。头颈部深部空间较大,早期病变常无任何症状。“没感觉”不等于“没问题”。您应立即携带报告前往头颈外科或口腔颌面外科就诊。医生会根据结节的大小、影像特征(如边界、密度)决定下一步方案,可能建议定期复查(如3-6个月后复查MRI),也可能建议穿刺活检以明确性质。切勿因无症状而拖延。
Q2:如果医生建议穿刺活检,会不会很危险?或者导致肿瘤扩散?
穿刺活检是一项成熟、安全的微创操作。在超声或CT引导下进行,目标精准,风险可控。主要风险是局部出血或感染,但发生率很低。关于“导致扩散”的担忧是常见的误解,但大规模临床研究证实,规范的穿刺活检并不会增加肿瘤转移的风险。相反,拒绝活检、延误诊断,反而可能让真正有问题的病变失去早期治疗机会。获取病理诊断的获益远大于其微小风险。
Q3:如果确诊是恶性肿瘤,是否一定要手术?手术会不会造成面瘫或毁容?
手术是大多数颞下窝恶性肿瘤获得根治的最主要手段。是否手术取决于肿瘤类型、分期和身体状况。现代头颈外科技术已极大程度兼顾了肿瘤根治与功能保留。手术入路会优先选择隐蔽切口(如发际内、口腔内或颈部皮纹切口)。术中会运用神经监测仪来识别和保护面神经等重要结构。虽然无法100%保证神经功能完全不受影响,但严重永久性面瘫的发生率在专业中心已显著降低。医生会在术前与您充分沟通各种方案的获益与潜在风险。
- 文章标题:右颞下窝结节是什么病变严重吗?
- 更新时间:2026-02-26 14:47:32

 400-029-0925
400-029-0925