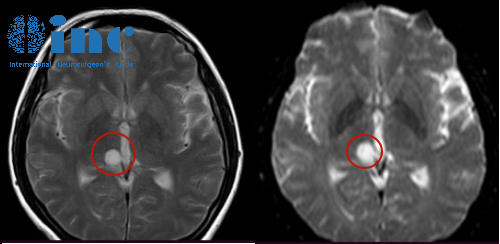
海绵窦里长了东西,是不是必须开刀?这恐怕是许多患者拿到检查报告后,最直接、也最焦虑的两个问题。答案是:海绵窦区的占位病变种类繁多,而“做不做手术”绝非一个简单的“是”或“否”,它完全取决于病变的具体类型、生长行为以及对您生活的实际影响。许多情况下,积极监测或非手术治疗是完全可行的。
海绵窦里可能藏着哪些“不速之客”?
简单来说,海绵窦区的占位病变主要分为三大类:肿瘤性病变、血管性病变以及其他类型病变。它们的“脾气”和“威胁”程度天差地别。
第一大类,是这里的“常驻客”和“外来户”——肿瘤性病变。
这是最常见的情况。其中,脑膜瘤堪称这里的“地主”,它起源于覆盖海绵窦壁的脑膜组织。根据国家癌症中心2024年发布的数据,脑膜瘤约占所有中枢神经系统肿瘤的37%,而位于颅底的脑膜瘤中,有相当一部分会侵袭海绵窦。它的特点是生长速度通常缓慢,但位置深在,包绕重要的神经血管。
神经鞘瘤是另一位“邻居”,它源于穿越海绵窦的颅神经鞘膜。最常见的是三叉神经鞘瘤,它会引起面部麻木、疼痛。海绵窦内直接发生的神经鞘瘤相对少见。此外,还有一些“外来户”,比如从邻近的垂体、鼻咽等部位侵犯过来的肿瘤,例如侵袭性垂体瘤、鼻咽癌等。
第二大类,是“血管的故障”——血管性病变。
海绵窦本就是由静脉血管构成的复杂网络,所以血管出问题在这里很典型。海绵窦内动脉瘤是极其危险的一种,它是颈内动脉在海绵窦段局部的异常膨出,就像车胎鼓了个包,一旦破裂出血,后果严重。
颈动脉-海绵窦瘘则是一种动静脉间的“短路”。简单说,就是高压的动脉血直接漏进了低压的静脉腔里。这常由外伤引起,会导致眼球突出、充血、颅内轰鸣样杂音。海绵窦血栓形成则属于静脉系统的“堵塞”,多与感染、高凝状态相关,会引起头痛、眼痛、眼球活动障碍。
第三类,是其他相对少见的类型。
这包括先天性囊肿(如上皮样囊肿)、炎症性或感染性肉芽肿、以及从身体其他部位转移过来的癌症。虽然少见,但诊断时也需要考虑。

面对占位,为什么不能“一刀切”?
“发现占位就得开刀”,这是一个普遍但危险的误区。事实上,治疗决策如同一棵需要仔细分叉的“决策树”,每一步都基于对病变性质的精确判断。盲目手术带来的风险,有时可能远超病变本身。
首要考量,是明确这个占位的“身份”。
不同类型的病变,其生物学行为有云泥之别。一个生长停滞的、小的脑膜瘤,和一个不断长大的恶性转移瘤,处理策略怎么可能相同?因此,医生必须借助高分辨率的磁共振(MRI),有时还需结合磁共振血管成像(MRA/MRV)甚至血管造影(DSA),来评估病变的影像特征、血供情况及其与颈内动脉、颅神经的“亲密程度”。
穿刺活检在这里应用有限且风险高,因此,影像学结合临床表现往往是诊断的关键。例如,一个边界清晰、均匀强化的肿块,伴邻近颅底骨质增生,首先考虑脑膜瘤;而一个有外伤史、眼球突出并闻及杂音的患者,则高度提示颈动脉-海绵窦瘘。
其次,要评估它对您生活的“实际骚扰度”。
这是决定是否干预的核心。评估主要看三点:占位效应、神经功能影响和生长速度。
占位效应是否引起了难以忍受的头痛、眼胀?是否对视力构成了压迫?神经功能影响最为关键:它是否导致了复视、面部麻木或疼痛、眼球活动障碍?这些症状的严重程度和进展速度,直接关系到生活质量。
生长速度则是动态观察的核心。一个多年不变的微小病变,和一个在半年内明显增大的病变,其紧迫性完全不同。我们在临床中看到,相当一部分海绵窦区小型脑膜瘤可以保持稳定数年甚至十数年。GLOBOCAN 2020年的相关分析也支持,对于无症状的、生长缓慢的良性病变,初始选择积极监测是合理的国际通行做法。
不做手术,我们有哪些“武器”?
当评估后认为暂不需要或无法安全手术时,现代医学提供了多种有效的非手术“武器库”。选择哪种,取决于病变的“命门”在哪里。
对于大多数良性肿瘤,立体定向放射外科是一把“隐形刀”。
它并非传统开刀,而是将多条高能射线束,从四面八方精准聚焦于病变靶点,一次给予高剂量照射。这能有效抑制肿瘤细胞增殖,使其坏死、萎缩或停止生长。
对于海绵窦区的脑膜瘤、神经鞘瘤,这已成为一线治疗选择之一。它的优势显而易见:无切口、不出血、住院时间极短。尤其对于手术难以全切、或高龄、身体状况无法耐受开颅的患者,价值巨大。多项长期随访研究证实,其对中小型肿瘤的控制率可达90%以上。
针对血管性病变,血管内介入治疗是主流。
这是通过大腿根部的血管,将微导管送到病变部位进行局部处理的技术。对于颈动脉-海绵窦瘘,医生可以用弹簧圈、胶水等材料堵住瘘口,恢复正常的血流通道,症状往往能迅速缓解。
对于部分海绵窦段动脉瘤,也可以通过植入密网支架等装置,重塑血管,让瘤体内形成血栓而闭塞。这避免了开颅夹闭动脉瘤对海绵窦内神经的干扰。《新英格兰医学杂志》上多项大型研究已证实,对于许多特定部位和形态的动脉瘤,介入治疗的安全性和有效性不亚于甚至优于开颅手术。
当然,定期复查的“积极监测”本身就是一种重要策略。
对于无症状、偶然发现、且考虑为良性的小病变,立即治疗可能并非最佳选择。制定一个严格的随访周期(如首次半年,之后每年复查MRI),密切观察其变化,是创伤最小、成本效益最高的方式。只有当病变表现出生长迹象或引发新症状时,才启动治疗。
什么情况下,手术是无法回避的选择?
尽管有多种非手术方法,但开颅手术在某些情况下,仍然是不可替代的、最直接有效的解决方案。这通常意味着病变具有某些“危险特征”。
当病变性质不明,急需病理诊断时。
尽管影像学能提供很多线索,但最终确诊仍需依靠病理组织。如果病变的影像特征不典型,或怀疑是恶性、转移性肿瘤,为了明确诊断以指导后续全身性治疗(如放化疗、靶向治疗),手术获取标本可能成为必要一步。
当非手术治疗无效或病变持续进展时。
如果经过放射外科治疗后,肿瘤仍然继续生长,或介入治疗后瘘口复发,那么手术就可能被提上日程。特别是当病变在观察期内进展迅速,预示着其可能具有更强的侵袭性生物学行为,此时更积极的干预是合理的。
当占位效应和神经压迫症状非常严重时。
如果肿瘤已经导致进行性的视力下降、顽固性的剧烈疼痛或严重的眼球固定,严重影响生活且药物无法缓解。此时,手术减压可能是挽救神经功能最快、最直接的手段。即便无法全切,有效的内减压(切除肿瘤中心部分)也能为神经恢复创造条件,并为后续的放射治疗提供更好基础。
当病变危及生命,如大型或破裂风险的动脉瘤。
对于某些大型、形态不规则、或已有预警出血迹象的海绵窦内动脉瘤,若介入治疗风险也较高,手术夹闭或搭桥孤立手术可能是为了预防致命性蛛网膜下腔出血的最终选择。这是一个权衡了巨大风险后的决策。
最终,该如何做出适合自己的选择?
这个决策绝非患者或医生单方面能定,它必须在一个多学科诊疗团队的框架下完成。神经外科、影像科、放疗科、介入科医生会共同讨论您的病情。
第一步,是借助高精度影像,进行“术前模拟”和风险评估。
医生会详细评估病变与颈内动脉、动眼神经、滑车神经、三叉神经、展神经的解剖关系。模拟手术入路,预测全切的可能性,以及最可能损伤哪些神经功能。这个评估会直接决定手术的目标是争取全切,还是以安全为目的的部分切除。
第二步,是结合您的个人情况,进行个体化权衡。
您的年龄、全身健康状况是基础。一个80岁老人和40岁壮年对手术的耐受力和目标截然不同。病变相关的症状对您生活质量的影响程度,是核心考量。您个人的治疗意愿与价值观,更是决策的基石。您更恐惧手术风险,还是更无法忍受未来的不确定性?这些都需要坦诚沟通。
第三步,是理解并接受“次全切除+术后放疗”的综合策略。
对于海绵窦区的许多肿瘤,尤其是脑膜瘤,由于位置深、包裹重要血管神经,追求影像上的“全切”常常意味着极高的颅神经永久损伤风险。因此,现代理念更倾向于“功能保全最大化”的原则。
医生可能会选择在安全前提下,尽可能多地切除肿瘤,然后对残留部分进行立体定向放射外科治疗。大量临床数据表明,这种“手术减瘤+放疗巩固”的模式,在长期肿瘤控制率和神经功能保护方面,往往能取得比强行全切更好的总体效果。
关于海绵窦区占位,您可能还想问
1.海绵窦区脑膜瘤是癌症吗?会不会转移?
绝大多数海绵窦区脑膜瘤是良性肿瘤,生长缓慢,不会转移到身体其他部位。但因其位置深在,包绕重要结构,仍可能引起严重症状。极少数(约1-3%)具有非典型或恶性特征,侵袭性较强,但远处转移仍极为罕见。治疗的关键在于长期控制其局部生长。
2.做了立体定向放射外科(伽玛刀等),肿瘤多久会缩小?
放射外科的主要作用是抑制肿瘤生长。治疗后,肿瘤可能保持稳定、逐渐缩小或先肿胀后缩小。通常,治疗后的影像学效应在6个月至1年开始显现,体积明显缩小或坏死可能需1-3年。因此,治疗后需要长期、定期的影像随访来评估疗效,不能急于求成。
3.如果选择积极观察,多久需要复查一次磁共振?
一般建议在首次发现后的第3-6个月进行第一次复查,以排除生长迅速的病变。如果稳定,之后可延长至每6-12个月复查一次。持续稳定2-3年后,间隔可酌情延长至1-2年。但任何新发症状(如复视、面部麻木加重)都需立即复查,无需等待预定时间。
4.手术如果损伤了神经,比如眼睛无法转动,能恢复吗?
这取决于神经损伤的类型。如果神经仅是因手术牵拉、水肿而功能暂时障碍(神经失用),通常在数周至数月内有较好恢复可能。如果神经被离断,则恢复困难。术中神经监测、内镜辅助等技术的应用,已极大降低了神经损伤风险。对于术后复视等问题,也可通过棱镜矫正、甚至后续的眼肌手术来改善。
- 文章标题:海绵窦区占位病变有哪些?不做手术行吗?
- 更新时间:2026-02-26 14:55:29

 400-029-0925
400-029-0925