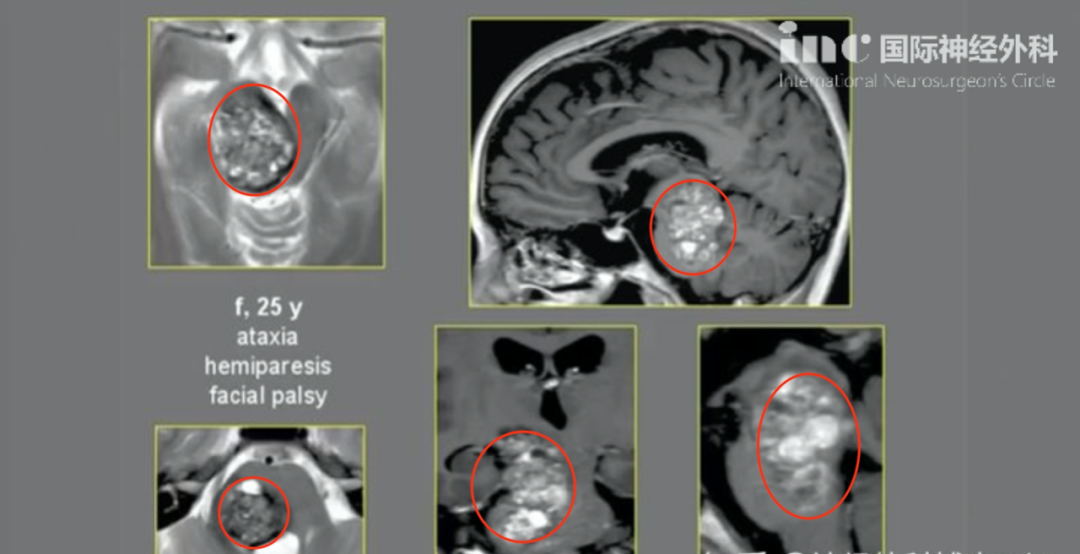
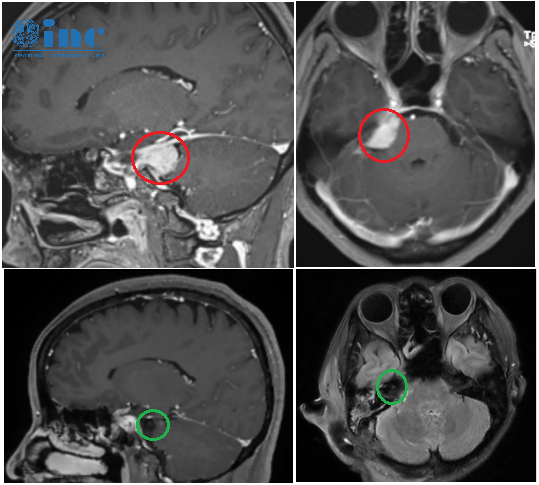
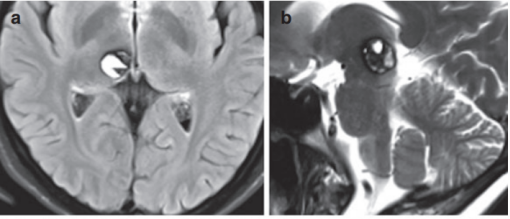
侧脑室囊实性占位是指在影像检查中同时含有囊性(液体)和实性(组织)成分的侧脑室内异常病变,这类病变约占侧脑室内肿瘤的40%-50%。囊实性占位的诊断难度高于纯囊性或纯实性病变,因为需要判断囊性和实性部分各自的性质。看到报告上写着"囊实性占位",很多人第一反应是——这是良性还是恶性?需要手术吗?预后怎么样?别慌,我们一步步来分析。
囊实性占位是一个影像学描述,不是病理诊断。颅咽管瘤、室管膜瘤、中枢神经细胞瘤、毛细胞型星形细胞瘤、转移瘤等都可能表现为囊实性占位。侧脑室囊实性占位有哪些类型?良性恶性怎么判断?这些问题的答案决定了治疗策略和预后判断。
囊实性占位的影像特征
侧脑室囊实性占位的诊断首先需要明确囊性和实性成分的影像特征。囊性部分在T1WI呈低信号、T2WI呈高信号,增强后囊壁可能有或无强化。实性部分在T1WI呈等或稍低信号、T2WI呈高信号,增强后有强化。囊性和实性成分的比例、分布、强化模式都是鉴别诊断的关键。
囊实性占位的典型影像模式:
- 大囊小结节:囊性部分为主,实性结节附着于囊壁,见于毛细胞型星形细胞瘤、血管母细胞瘤
- 小囊大实性:实性部分为主,内部有小囊变,见于室管膜瘤、胶质瘤
- 多发囊腔:实性病变内多发囊变,见于中枢神经细胞瘤、少突胶质细胞瘤
- 囊实性混合:囊性和实性成分相当,见于颅咽管瘤、某些室管膜瘤
侧脑室囊实性占位有哪些?这个问题的答案需要从影像特征入手,再结合位置、年龄、流行病学数据综合判断。
常见囊实性占位类型
侧脑室内囊实性占位主要包括以下五种常见类型,每种类型的治疗方式和预后差异较大。
颅咽管瘤:最常见的囊实性肿瘤之一,约占所有囊实性占位的30%-40%。好发于儿童(5-15岁)和成人(40-60岁)两个年龄段。典型影像表现为鞍上或鞍内囊实性肿物,侧脑室内相对少见。囊液成分复杂,可有"机油样"液体,T1信号多变。钙化率高达90%以上,这是重要的鉴别点。WHO I级,但位置特殊,术后内分泌功能障碍发生率高达80%-90%。
室管膜瘤:起源于脑室壁的室管膜细胞,约占侧脑室内肿瘤的15%-20%。可发生于任何年龄,儿童更常见。影像表现为塑形生长的囊实性肿物,沿脑室壁蔓延,不均匀强化。WHO II级多见,预后取决于切除程度,全切后5年生存率约60%-70%。
中枢神经细胞瘤:好发于20-40岁青年人,侧脑室前角和体部最常见。影像表现为边界清楚的囊实性肿物,"皂泡样"外观,轻中度不均匀强化。WHO II级,手术全切后预后良好,5年生存率超过90%。
毛细胞型星形细胞瘤:好发于儿童和青少年,典型表现为"大囊小结节",结节明显强化。WHO I级,预后良好,全切后基本治愈。
脉络丛乳头状瘤:好发于儿童侧脑室三角区,通常为实性,但也可有囊变。影像表现为菜花状肿物,明显均匀强化,常伴脑积水。WHO I级,全切后预后极好。
| 病变类型 | 好发年龄 | 典型影像特征 | WHO分级 | 预后 |
| 颅咽管瘤 | 儿童/成人 | 囊实性+钙化 | I级 | 良性行为,术后内分泌障碍常见 |
| 室管膜瘤 | 儿童多见 | 塑形生长、不均匀强化 | II级 | 取决于切除程度 |
| 中枢神经细胞瘤 | 20-40岁 | 皂泡样、轻中度强化 | II级 | 全切后预后好 |
| 毛细胞型星形细胞瘤 | 儿童/青少年 | 大囊小结节 | I级 | 预后极好 |
| 脉络丛乳头状瘤 | 儿童 | 菜花状、明显强化 | I级 | 全切后治愈 |
良恶性判断要点
侧脑室囊实性占位良性恶性判断需要综合多个指标,单一指标价值有限。以下七个方面是判断的关键:
WHO分级:这是最权威的判断标准。WHO I级为良性,II级为低度恶性,III-IV级为高度恶性。但影像只能提示,最终需要病理确诊。
影像边界:边界清楚多见于良性或低度恶性;边界模糊、浸润生长提示恶性可能。但某些良性病变(如颅咽管瘤)因为位置特殊,影像边界也可能不清晰。
生长速度:生长缓慢多见于良性;快速增大提示恶性。随访对比旧片有助于判断。
强化程度:明显强化不等于恶性,脉络丛乳头状瘤、脑膜瘤都明显强化,但都是良性病变。环形强化伴厚壁不规则提示恶性可能。
周围水肿:明显水肿提示侵袭性强,但胶质瘤和转移瘤都可以有明显水肿。
MRS表现:胆碱峰明显升高、NAA峰明显降低、出现脂质峰提示恶性可能。
临床背景:有无肿瘤病史、全身情况等。
侧脑室囊实性占位有哪些类型是良性的?从统计数据看,WHO I级的病变都是良性的,包括毛细胞型星形细胞瘤、脉络丛乳头状瘤、颅咽管瘤(虽然术后并发症多,但病理上是良性)。WHO II级的室管膜瘤和中枢神经细胞瘤属于低度恶性,生长缓慢,但有可能复发。
影像学鉴别诊断
不同类型的囊实性占位在影像上有相对特征性的表现,掌握这些特征有助于术前判断。
鉴别诊断的关键观察点:
- 位置:前角(中枢神经细胞瘤)、体部(室管膜瘤)、三角区(脉络丛乳头状瘤、脑膜瘤)
- 年龄:儿童(脉络丛乳头状瘤、毛细胞型星形细胞瘤)、青年(中枢神经细胞瘤)、成人(脑膜瘤、转移瘤)
- 钙化:颅咽管瘤(90%以上)、室管膜瘤(30%-50%)、中枢神经细胞瘤(50%左右)
- 强化模式:明显均匀强化(脉络丛乳头状瘤)、不均匀强化(室管膜瘤)、轻中度强化(中枢神经细胞瘤)
- 形态:菜花状(脉络丛乳头状瘤)、皂泡样(中枢神经细胞瘤)、塑形生长(室管膜瘤)
侧脑室囊实性占位有哪些类型?通过位置、年龄、影像特征的综合分析,通常能缩小诊断范围。但术前诊断准确率约60%-70%,最终需要病理确诊。
治疗策略
治疗方案取决于病理类型、位置、大小和患者情况,没有统一的公式。
手术切除:大多数囊实性占位需要手术,目的是明确病理诊断、切除肿瘤、缓解症状。对于WHO I级病变,全切后可以治愈;对于WHO II级病变,切除程度直接影响预后。
随访观察:对于无症状、小体积、影像表现典型的良性病变(如某些室管膜下瘤),可以定期随访。
辅助治疗:高级别胶质瘤术后需要放化疗;颅咽管瘤次全切后可考虑辅助放疗。
不同类型病变的治疗选择:
- 毛细胞型星形细胞瘤:首选手术全切,全切后无需其他治疗
- 脉络丛乳头状瘤:手术全切,预后极好
- 中枢神经细胞瘤:手术全切为主,次全切可考虑放疗
- 室管膜瘤:手术全切 + 放疗,高级别可考虑化疗
- 颅咽管瘤:争取全切,但下丘脑损伤风险高,次全切+放疗也是合理选择
预后评估
侧脑室囊实性占位良性恶性判断直接影响预后评估。WHO I级病变预后良好,全切后5年生存率超过90%;WHO II级病变预后中等,5年生存率约60%-80%,取决于切除程度;WHO III-IV级病变预后较差。
影响预后的关键因素:
- 病理类型:最重要的因素
- 切除程度:全切预后显著优于次全切
- 位置:涉及重要功能区预后相对差
- 患者年龄:儿童某些病变预后好于成人
- 术后并发症:颅咽管瘤术后内分泌功能障碍影响生活质量
几个常见问题
囊实性占位一定是肿瘤吗?
不一定。囊实性占位是一个影像学描述,可以是肿瘤,也可以是非肿瘤性病变。最常见的是肿瘤性病变,包括颅咽管瘤、室管膜瘤、中枢神经细胞瘤等。非肿瘤性囊实性病变相对少见,包括某些感染性病变、血管性病变等。侧脑室囊实性占位有哪些非肿瘤性病变?蛛网膜囊肿伴出血、脑脓肿、某些寄生虫病变等,但相对少见。
良性还是恶性,影像能确定吗?
影像只能提示,不能确定。影像上有一些征象提示恶性可能——边界模糊、明显水肿、环形厚壁强化、MRS胆碱峰明显升高——但这些都不是绝对的。最终诊断需要病理检查。侧脑室囊实性占位良性恶性判断是病理学判断,影像学只是参考。
必须手术吗?
大多数情况下建议手术。原因有二:一是明确病理诊断,影像无法百分之百确定性质;二是切除肿瘤,缓解症状。对于无症状、小体积、影像表现典型的良性病变,可以随访观察,但需要密切监测。
手术风险有多大?
侧脑室位置深在,手术有一定风险。总体手术死亡率已降至5%以下,但并发症发生率仍相对较高,包括脑积水、感染、癫痫、神经功能障碍等。选择有经验的神经外科中心,风险可以降到更低。
术后会复发吗?
取决于病理类型和切除程度。WHO I级病变全切后复发率很低;WHO II级病变即使全切也有一定复发率;次全切则复发率更高。定期随访是必要的。
- 文章标题:侧脑室囊实性占位有哪些?良性恶性怎么判断?
- 更新时间:2026-05-12 10:22:18

 400-029-0925
400-029-0925