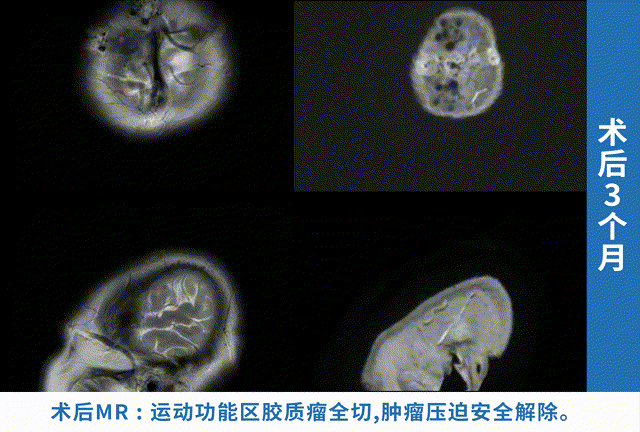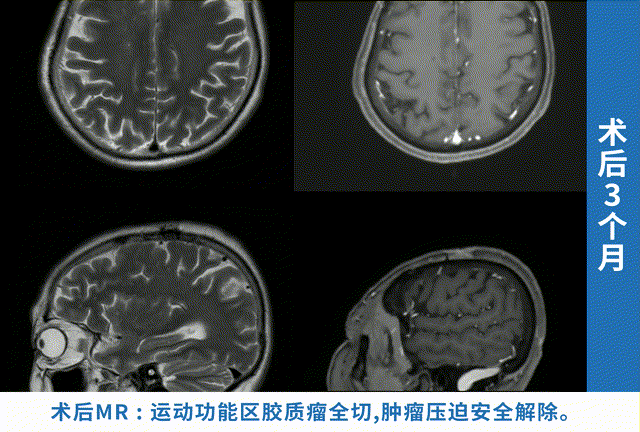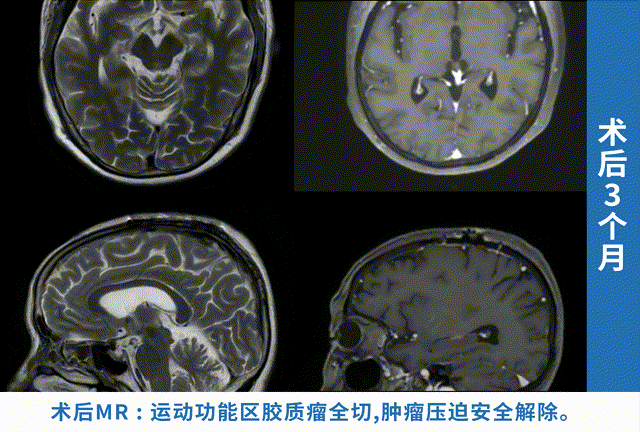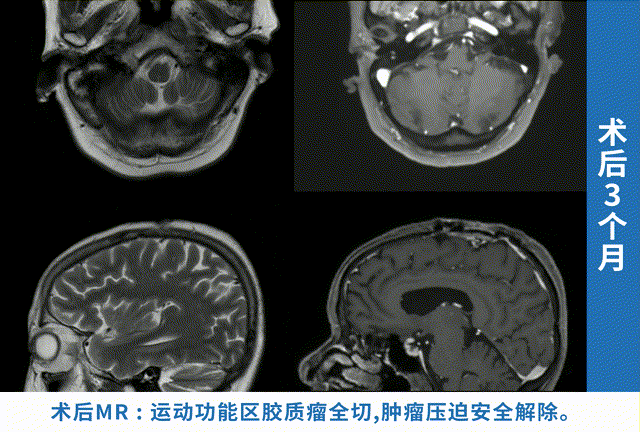
右侧额叶占位手术成功率与占位类型、大小、位置、手术技术密切相关,良性肿瘤全切率可达95%以上,胶质瘤全切率约60%-80%,功能区占位功能保留率约70%-90%。选择经验丰富的神经外科团队、术中神经监测、精准手术入路是提高成功率的关键。

什么是手术成功率
右侧额叶占位手术成功率不是单一指标,通常包括肿瘤全切率、功能保留率、并发症控制率和生存质量改善等多个方面。患者最关心的往往是"能不能切干净"、"会不会留后遗症"、"手术后恢复得怎么样"这些问题。
肿瘤全切率是指手术能否将占位完全切除。全切可以最大程度降低复发风险,特别是对于良性肿瘤,全切后基本可以达到治愈效果。功能保留率是指手术后患者的神经功能是否完好,能否保留肢体运动、语言表达、认知记忆等重要功能。这两个指标是评价手术成功与否的核心标准。
- 肿瘤全切率:影像学显示肿瘤完全切除,无残留病灶。
- 功能保留率:术后神经功能完好或明显改善,无明显新发神经缺损。
- 并发症控制率:术后无明显严重并发症,如感染、出血、脑水肿等。
- 生存质量改善:患者术后生活自理能力、工作学习能力得到恢复。
影响手术成功率的因素
右侧额叶占位手术成功率受多种因素影响,包括占位本身的性质、大小、位置,以及患者的身体状况、手术团队的水平和手术设备条件等。
占位的性质是决定成功率的根本因素。良性脑膜瘤生长边界清晰,容易全切,全切率可达95%以上。恶性胶质瘤呈浸润性生长,与正常脑组织分界不清,全切难度大,全切率约60%-80%。占位的大小也很重要,小于3cm的占位手术成功率高,大于5cm的占位手术风险增加,全切率下降。位置靠近功能区或重要血管的占位,手术难度更大,功能保留率相对较低。
| 因素 | 对成功率的影响 | 原因 |
| 占位性质 | 良性肿瘤成功率高于恶性肿瘤 | 良性肿瘤边界清晰,恶性肿瘤浸润生长 |
| 占位大小 | 小于3cm成功率高于大于5cm | 大占位暴露困难,血供丰富,操作空间小 |
| 占位位置 | 非功能区成功率高于功能区 | 功能区损伤会导致神经功能缺损 |
| 患者年龄 | 中青年成功率高于老年人 | 老年人身体基础差,恢复能力弱 |
| 手术团队 | 经验丰富的团队成功率更高 | 技术水平高,术中监测完善 |
| 术中监测 | 使用监测的手术成功率更高 | 实时反馈神经功能状态,避免损伤 |
不同占位的手术成功率
脑膜瘤算是最友好的了。这种良性肿瘤生长缓慢,边界清晰,有完整包膜,手术全切率能到95%以上。功能保留率也超过90%,术后并发症发生率低于5%,基本算是最容易成功的类型。相比之下,胶质瘤就没那么乐观了。根据WHO分级,I-II级是低级别,III-IV级是高级别。低级别胶质瘤全切率约80%,高级别只能到60%-70%,而且术后还得放化疗。转移瘤手术主要是为了缓解症状,全切率50%-70%不等,必须配合放化疗才能有效控制病情。血管畸形手术全切率虽然能到90%以上,但术中出血风险不低,得选经验丰富的主刀医生。蛛网膜囊肿是良性病变,手术成功率95%以上,复发率也低于5%,预后最好。
这些数据仅供参考,每个患者的情况都不一样。同样是脑膜瘤,位置不同、大小不同,手术难度和成功率也会有差别。所以拿到诊断报告后,最重要的是和主治医生详细沟通,了解自己占位的具体情况,制定个性化的治疗方案。
如何提高手术成功率
其实提高成功率没什么秘诀,就是从术前、术中、术后每个环节都做到位。
术前要做足功课。高分辨率MRI是标配,得搞清楚占位多大、长在哪、血供怎么样、和周围重要结构啥关系。有时候还得做DTI弥散张量成像,把神经纤维束的走向都弄明白,这样规划手术入路才能避开功能区。到了术中,神经监测就是保命符。运动诱发电位、体感诱发电位、脑电图监测一个都不能少,这些技术能实时告诉你神经功能状态,稍微有点不对劲马上调整,避免损伤重要神经和血管。
手术入路也很关键。有的病人从额叶入路,有的得从侧裂进,有的可能需要联合入路,具体怎么选得根据占位的位置来。选对了入路,创伤小、暴露好、切得干净,成功率自然高。还有一点,千万别贪便宜选小医院。神经外科手术对设备要求高,显微镜、导航系统、术中超声这些先进设备都得有,医生团队的经验也很重要。做过上千台手术的主任,和才做了几十台的主治,技术水平差得不是一点半点。
术后管理同样不能松懈。ICU监护几天,血压控制好,预防感染和脑水肿,这些都是基本功。早期康复也得跟上,肢体功能训练、语言治疗、认知训练,越早开始恢复得越快。总之,提高成功率不是靠某一个人或某一个环节,而是整个医疗团队的配合,加上患者和家属的积极配合。
手术失败的常见原因
手术失败这事儿,谁都不想碰上,但总得面对现实。最常见的就是肿瘤切不干净,尤其是恶性胶质瘤,这种肿瘤像树根一样往脑组织里扎,和正常脑组织分不清,再厉害的医生也很难保证全切。还有就是损伤了功能区或重要神经纤维束,导致患者术后偏瘫、失语、认知障碍,这种失败最让人揪心,因为直接影响生活质量。
术后并发症也得重视。颅内出血是最凶险的,术中止血不彻底或者术后血压波动,都可能引起出血,严重的话得再次手术开颅清除血肿。感染也不少见,切口感染还好办,要是颅内感染就麻烦了,大剂量的抗生素加上长时间住院治疗,病人遭罪不说,费用也高。脑水肿是占位切除后的常见反应,轻的话脱水治疗就行,严重的还得去骨瓣减压,多挨一刀。
肿瘤复发更让人头疼。良性肿瘤全切后复发率低,但恶性肿瘤就不一样了,高级别胶质瘤全切后2年内复发率能到50%以上。复发怎么办?再次手术、放疗、化疗,能用的都得用上,但效果往往不如第一次。所以说,第一次手术太重要了,选对医院、选对医生、选对治疗方案,能少走好多弯路。
术后如何评估手术效果
手术做完了,到底成不成功?得看两个方面的评估。
影像学评估是最直观的。术后48-72小时内做一次增强MRI,这个时间点最关键,能准确看到肿瘤切了多少、有没有残留。要是切除得干净,影像学上就看不到占位影了,这就算手术成功了一大半。要是还有残留,就得评估残留的大小和位置,看看能不能再次手术,或者用放疗补救。之后的复查也不能偷懒,术后1周、1个月、3个月各查一次MRI,之后每年一次,这样能及时发现复发或进展。
神经功能评估同样重要,而且这个更贴近患者的实际感受。肢体运动功能、语言表达、记忆力、注意力、情绪状态,这些都是神经功能评估的内容。术后早期可能会有一过性的功能障碍,比如左侧肢体稍微有点没劲儿,说话有点磕巴,这些都是正常的,大部分患者经过康复训练都能恢复过来。术后3-6个月是神经功能恢复的黄金期,这个阶段康复治疗跟上,效果最好。物理治疗练肢体力量,作业治疗练手部精细动作,语言治疗治说话困难,认知训练改善记忆和注意力,这些都要根据患者的情况个性化安排。
最后还要看生活质量。能不能自己吃饭穿衣?能不能正常走路?能不能回去上班?这些都是衡量手术效果的硬指标。有些患者影像学上切得干净,但生活质量不行,那也不能算完全成功。所以说,手术成功是医学指标和生活质量的双重达标。
患者常见问题
手术成功率有多少?
这个问题不能一概而论,要看占位类型和大小。良性肿瘤比如脑膜瘤,全切率能到95%以上。胶质瘤就差一些,低级别的80%左右,高级别的只有60%-70%。位置、大小、手术团队的经验,这些都会影响成功率。拿到报告后,最好问问主治医生,根据自己的具体情况评估。
会不会留后遗症?
现代显微手术加上术中神经监测,后遗症风险已经大大降低了。但要说完全没风险也不现实,毕竟是在脑袋上动刀子。轻微的头痛、记忆力减退、注意力不集中,这些可能会有,但大部分都能慢慢恢复。严重的偏瘫、失语现在比较少见,除非占位位置特别刁钻,或者手术过程中出现意外情况。
手术失败怎么办?
万一没切干净,或者复发了,也不是世界末日。可以根据残留情况选择再次手术,如果位置不好或者身体状况不允许,放疗、化疗也是有效的手段。有些患者担心二次手术风险大,其实不一定,现在的技术成熟了很多,只要评估到位,再次手术也是可行的选择。
怎么选择医生和医院?
这个真得下点功夫。首选三甲医院,设备和监测条件有保障。然后得看医生团队的背景,有没有做过上千台神经外科手术的经验,专长是不是脑肿瘤,这些都是硬指标。网络上的患者评价可以参考,但不能全信,最好能找到真实患者了解一下就诊体验。条件允许的话,多咨询几家医院,对比一下方案再决定。
术后多久能正常生活?
轻症患者比较幸运,术后2-4周就能恢复得差不多了,日常起居、简单工作都能应对。重症患者就得有耐心,3-6个月的康复期是很正常的,这期间功能训练得跟上,慢慢来不能急。每个人的恢复速度不一样,有的快有的慢,和年龄、身体状况、手术效果都有关系,只要坚持康复,大部分都能恢复正常生活。
会复发吗?
良性肿瘤全切后很少复发,但也不是绝对没有,定期复查还是有必要的。恶性肿瘤复发率就高多了,尤其是高级别胶质瘤,2年内复发率能到50%以上。复发后怎么办?根据具体情况调整治疗方案,可能需要再次手术,或者用放疗、化疗控制病情。保持积极心态,配合医生治疗,生活质量还是能有保障的。
术后需要放化疗吗?
恶性肿瘤术后基本都得放化疗,这是标准流程。胶质瘤患者术后4-6周开始放疗,同步或者序贯化疗,能明显延长生存期。良性肿瘤一般不需要,脑膜瘤全切后观察随访就行,不用折腾放化疗。但这个得听主治医生的,毕竟每个病人的情况不一样,治疗方案也得个性化调整。
- 文章标题:右侧额叶占位手术成功率有多少?
- 更新时间:2026-03-31 14:19:18

 400-029-0925
400-029-0925