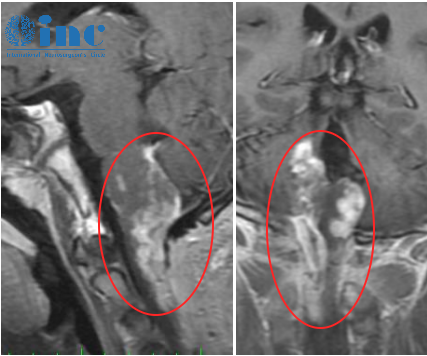
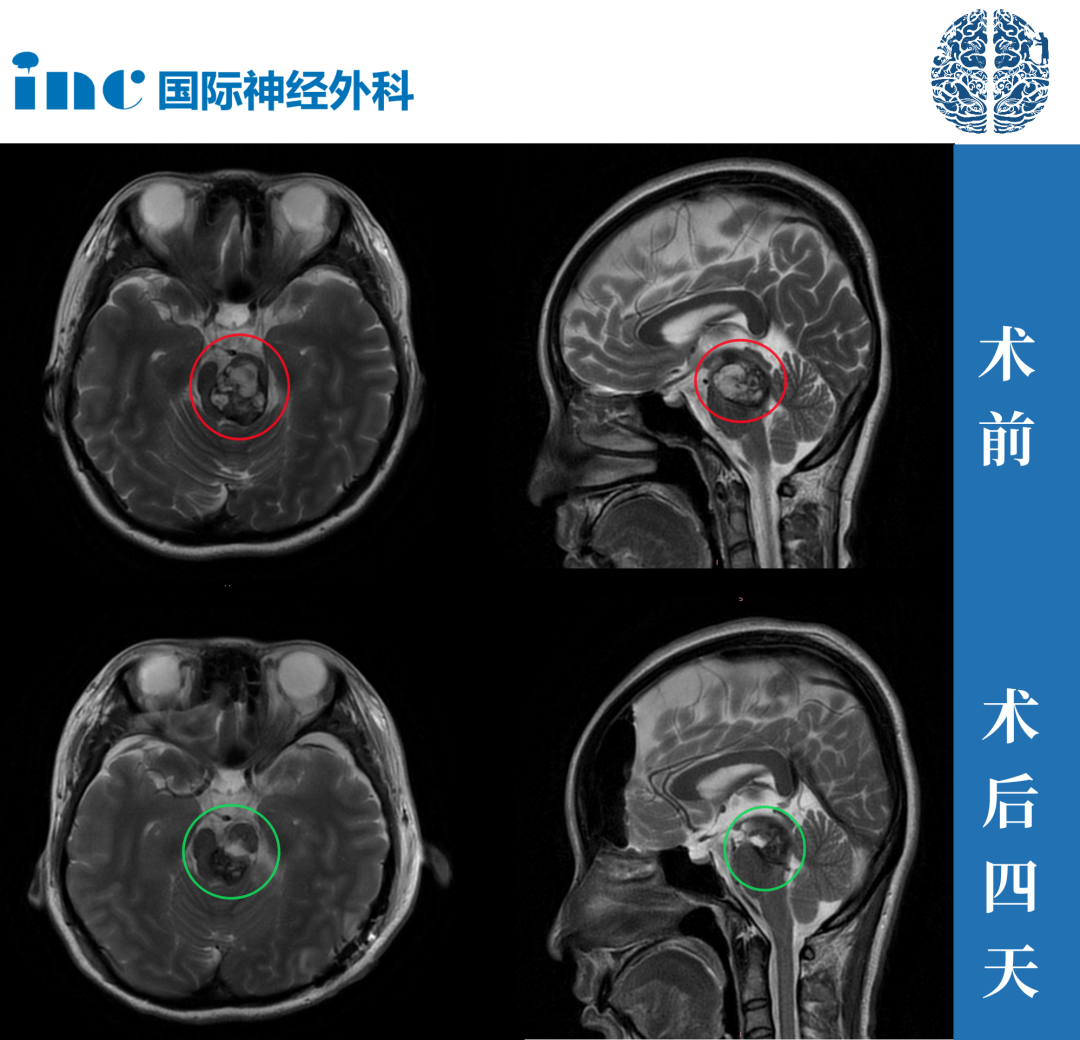
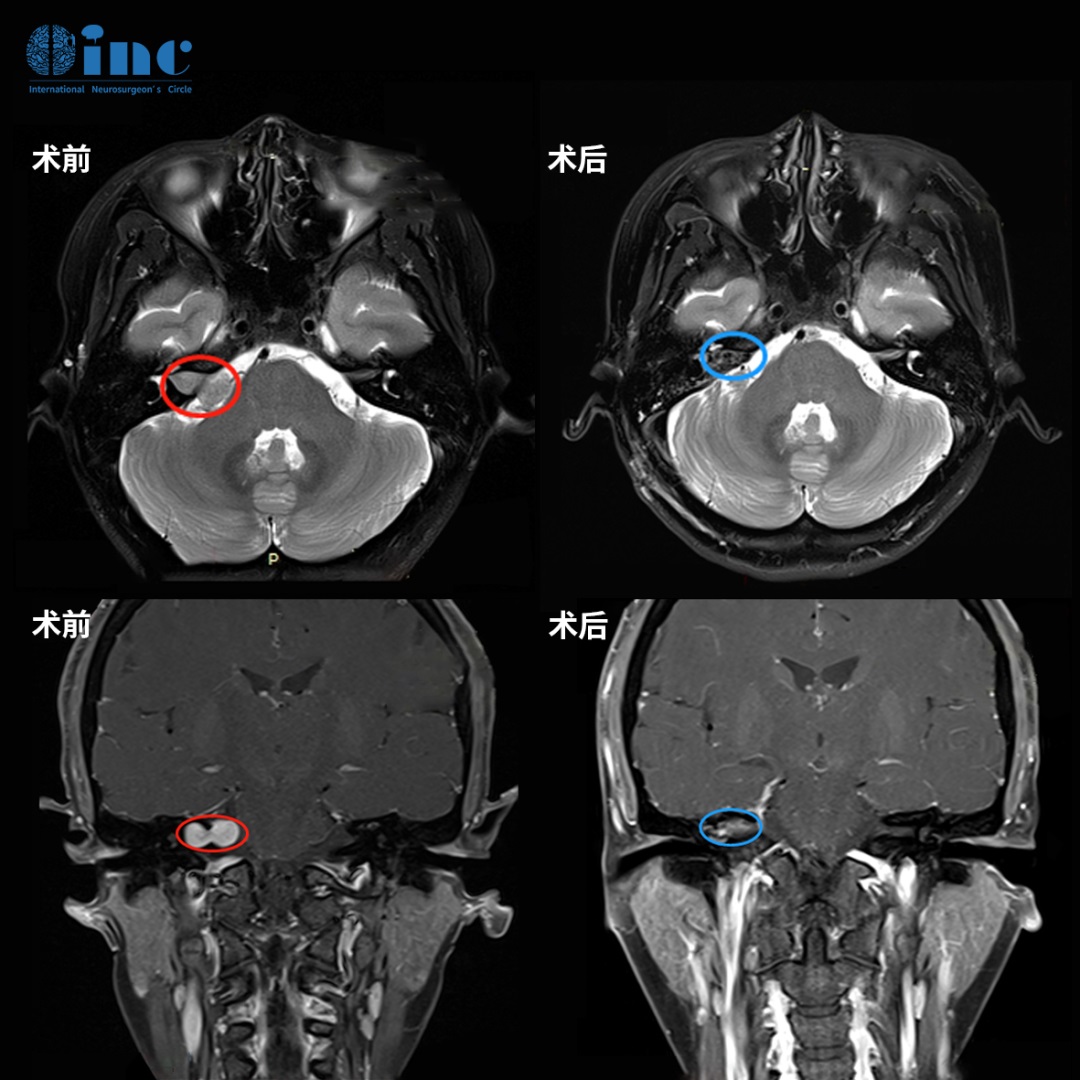
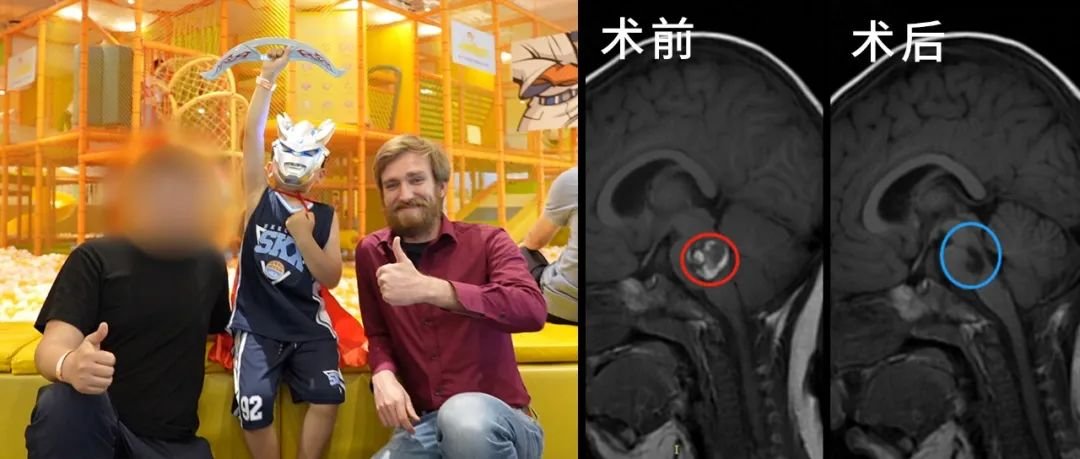
拿到一张头颅MRI报告,上面写着"侧脑室后角占位,建议进一步鉴别",很多人的第一反应是脑子里"长了个东西",直接等同于脑瘤,甚至当天就开始查手术方案。这个反应可以理解,但并不准确。侧脑室后角占位鉴别诊断远比"是不是肿瘤"复杂得多——囊肿、血管畸形、感染性病变、甚至先天变异,都可能以"占位"的形式出现在这个区域。
侧脑室后角,也叫枕角,位于侧脑室体部向后延伸至枕叶的末端。这个位置解剖关系特殊:内侧紧邻丘脑枕部和胼胝体压部,外侧毗邻颞叶,下方靠近海马结构。正因为它处于多个重要脑区的交汇处,一旦出现占位性病变,影响的范围和临床表现差异极大——有人完全没有症状,只在体检中偶然发现;有人却已经出现头痛、视野缺损或认知下降。
全球统计数据显示,侧脑室肿瘤约占所有颅内肿瘤的0.5%~2%,其中侧脑室后角区域又是相对少见的发生部位。正因为发病率低、鉴别病种多,很多基层医院的影像科医生对此区域的鉴别诊断也容易拿不准。
先搞清楚:侧脑室后角占位到底包含哪些病
在影像科日常工作中,我们遇到侧脑室后角区域"占位样"表现时,脑子里会迅速过一遍以下清单:
- 肿瘤性病变——室管膜瘤、脉络丛乳头状瘤、星形细胞瘤(特别是室管膜下巨细胞性星形细胞瘤)、中枢神经细胞瘤、转移瘤
- 囊肿性病变——脑室旁囊肿(神经胶质囊肿)、蛛网膜囊肿、室管膜囊肿、脉络丛囊肿
- 血管性病变——海绵状血管瘤、动静脉畸形、脉络丛血管瘤
- 感染/炎性病变——脑室炎、寄生虫感染(脑囊虫病)、结核性肉芽肿
- 先天性/发育性病变——灰质异位、室管膜下结节
- 其他——室管膜下出血后机化、室管膜下钙化(如Fahr病相关改变)
注意看这个清单:真正需要手术干预的恶性肿瘤只是一部分,相当多的"占位"其实是良性囊肿或先天变异,甚至不需要治疗,定期随访就够了。这就是为什么鉴别诊断如此重要——它直接决定了患者接下来是应该紧张地准备手术,还是安心回家正常生活。
影像学鉴别五步法:从CT到MRI逐层拆解
下面我用影像科医生的视角,带你像翻片子一样一步步走完这个流程。
第一步:精确判断病变位置
这一步看起来简单,实际上是最容易被忽略的。你仔细看MRI轴位和冠状位图像,问自己三个问题:病灶中心是在侧脑室后角腔内?还是贴着室管膜壁?还是其实位于室旁脑实质内只是"凸入"了脑室?这三个位置的鉴别意义完全不同——室内病变首先考虑室管膜瘤和脉络丛来源肿瘤,室壁病变要想到室管膜下巨细胞星形细胞瘤和转移瘤,室旁病变则更多考虑胶质瘤和感染。
第二步:判断囊实性
囊性病变(如囊肿、囊虫)在T2WI上呈明显高信号,FLAIR序列信号被抑制(囊肿内容物接近脑脊液),这个特征非常关键。实性病变则不一样,T2WI信号通常不均匀,FLAIR也不会被完全抑制。遇到囊实混合的病灶——注意了,这往往意味着肿瘤,而且恶性程度可能不低。
第三步:强化特征分析
打完造影剂后的图像最能说明问题。环形强化提示坏死性病变(高级别胶质瘤、转移瘤、脓肿);均匀强化要考虑室管膜瘤、脉络丛乳头状瘤或脑膜瘤;无强化则倾向良性囊肿或低级别肿瘤。脉络丛乳头状瘤有一个很特征性的表现——它会引起交通性脑积水,因为肿瘤本身就会过度分泌脑脊液。
第四步:评估瘤周水肿
这一步直接关系到病变的侵袭性判断。无水肿或轻度水肿通常见于低级别肿瘤和囊肿;明显水肿则高度提示高级别胶质瘤或转移瘤。但这里有一个常见陷阱——位于脑室内的病变即使恶性程度很高,也可能因为脑脊液的缓冲作用而表现为轻度水肿,不要因此掉以轻心。
第五步:功能序列综合分析
DWI(弥散加权成像)和MRS(磁共振波谱)是鉴别诊断的"杀手锏"。DWI明显弥散受限要想到脓肿和淋巴瘤;MRS上胆碱峰(Cho)升高提示肿瘤细胞增殖活跃,N-乙酰天门冬氨酸(NAA)降低提示神经元缺失,脂质峰和乳酸峰出现则提示坏死——这些信息加在一起,往往能帮你锁定最终诊断方向。
四大常见病种对比:一张表看清核心区别
侧脑室后角占位鉴别诊断中,最容易混淆的是以下四种疾病。我把它们的核心鉴别点做成了一张对比表,你可以对照报告单上的描述逐项判断。
| 鉴别要点 | 室管膜瘤 | 脉络丛乳头状瘤 | 转移瘤 | 脑室旁囊肿 |
|---|---|---|---|---|
| 好发年龄 | 儿童及青少年多见 | 儿童(侧脑室)和成人(第四脑室) | 中老年,多有原发肿瘤病史 | 各年龄段,多为偶然发现 |
| 发病部位 | 侧脑室体部及三角区,可伸入后角 | 侧脑室三角区脉络丛 | 室管膜下,多靠近室壁 | 室管膜下或室旁白质内 |
| CT密度 | 等或稍低密度,50%可见钙化 | 等或高密度,钙化常见 | 等或高密度,常为多发 | 低密度,接近脑脊液 |
| MRI信号 | T1等或低信号,T2高信号,信号不均 | T1等信号,T2高/等信号,可见流空 | T1低信号,T2高信号,周边水肿明显 | 各序列信号均与脑脊液一致 |
| 强化特征 | 不均匀强化,可有囊变坏死 | 明显均匀强化,可伴"盐 pepper"征 | 环形强化(最具特征) | 无强化 |
| 瘤周水肿 | 轻至中度 | 轻或无 | 中至重度(明显血管源性水肿) | 无 |
| 伴随征象 | 可致梗阻性脑积水 | 交通性脑积水(过度分泌脑脊液) | 可发现颅外原发灶 | 无特殊伴随征象 |
在实际阅片中,我们不是孤立地看某一个特征,而是把所有信息拼在一起形成"影像指纹"。比如一个儿童患者,侧脑室后角出现不均匀强化肿块伴钙化和轻中度水肿——这个"指纹"就高度指向室管膜瘤。但如果是中老年患者,侧脑室后角室壁上出现小的环形强化结节,同时有重度瘤周水肿——转移瘤的可能性就大得多。
这里有一个我经常和住院医师强调的经验:侧脑室后角占位鉴别诊断中,"年龄"这个信息的重要性不亚于影像学特征本身。20岁以下患者的侧脑室肿瘤,室管膜瘤占了将近一半;而50岁以上的患者,如果是侧脑室占位,首先要排除的就是转移瘤和淋巴瘤。
病理金标准:为什么最终还得靠手术或活检
有些患者会问:既然MRI已经"看得很清楚了",为什么还要做手术或者立体定向活检?这个问题背后的焦虑完全可以理解。但必须坦诚地说——影像学的本质是"看图猜病",它给出的是一个概率判断,不是确定性结论。
以室管膜瘤和室管膜下巨细胞性星形细胞瘤(SEGA)为例。两者在MRI上都可以表现为侧脑室内不均匀强化的肿块,都可以伴有钙化和囊变。但治疗方案完全不同——室管膜瘤的标准治疗是最大范围安全切除加放疗,而SEGA如果是结节性硬化症患者,甚至可以考虑mTOR抑制剂(依维莫司)进行药物治疗。把SEGA当成室管膜瘤来治,或者反过来,都是不可接受的。
病理诊断中,免疫组化是关键的辅助手段。几个常用的标记物:
- GFAP(胶质纤维酸性蛋白)——阳性的话支持胶质起源(星形细胞瘤、室管膜瘤都是阳性)
- Olig2——少突胶质细胞标记,在胶质瘤中广泛表达
- Syn(突触素)和NeuN——如果阳性,要考虑中枢神经细胞瘤或神经节细胞胶质瘤
- EMA(上皮膜抗原)——室管膜瘤的经典标记,尤其是出现"室管膜菊形团"和"血管周围假菊形团"时
- Ki-67增殖指数——反映肿瘤的增殖活性,高于5%通常提示生物学行为偏侵袭
- CD68——组织细胞标记,感染性肉芽肿中可阳性
分子病理学的发展为鉴别诊断增添了新的维度。2021年WHO中枢神经系统肿瘤分类更新后,室管膜瘤的分子分型(如RELA融合阳性、YAP1融合阳性等)已经被纳入诊断标准。这意味着,同样是侧脑室后角的室管膜瘤,分子特征不同,预后和治疗策略可能截然不同。
鉴别诊断中的五大常见陷阱
陷阱一:把正常解剖变异当成占位
侧脑室后角的体积变异很大。有些人天生后角就比较大,甚至不对称,这在影像报告上可能被描述为"后角扩大"或"可疑占位"。鉴别要点是:正常变异不会出现局灶性的肿块效应,脑室壁是光滑的,没有异常强化。如果你拿到的报告只写了"侧脑室后角扩大",但没有描述具体的肿块或强化,先别紧张,很可能只是解剖变异。
陷阱二:忽略年龄这个最强预测因子
我在前面已经提过这个观点,这里再展开说一次。侧脑室后角占位的鉴别谱在不同年龄段差异巨大——儿童和青少年以室管膜瘤、脉络丛乳头状瘤、SEGA为主;中年人以脑膜瘤、星形细胞瘤多见;老年人则要高度警惕转移瘤和中枢神经系统淋巴瘤。如果影像科医生在鉴别诊断中没有考虑年龄因素,给出的诊断方向很可能偏离。
陷阱三:被不典型的影像表现误导
任何疾病都有"不典型"的时候。室管膜瘤可以完全囊变,看起来像个单纯囊肿;转移瘤可以表现为小结节而没有明显水肿(特别是在免疫抑制患者中);脉络丛乳头状瘤可以没有交通性脑积水。如果你只凭"经典表现"做判断,碰到不典型病例就容易误诊。解决的办法只有一个——多看几个序列,综合判断。
陷阱四:孤立依赖单一影像序列
有些医生只看T1增强图像就下结论,这是不严谨的。T1增强只能告诉你病灶有没有强化、怎么强化,但无法提供组织特征信息。DWI上的弥散受限程度、FLAIR上水肿的范围、SWI上的微出血信号——这些都是鉴别诊断的重要线索,缺一不可。
陷阱五:低估囊性病变的鉴别难度
很多人认为"囊性=良性=不用管",这是一个危险的想法。脑囊虫病是囊性的,但需要驱虫治疗;囊性转移瘤(如囊性肾癌脑转移)是囊性的,但需要手术或放疗;甚至有些高级别胶质瘤在某一阶段也可以表现为囊性为主。所以囊性病变不是"安全牌",它的鉴别诊断同样需要认真对待。
面对报告上的"侧脑室后角占位",你应该怎么做
我见过不少患者因为报告上写了"占位性病变"几个字就陷入极度焦虑,甚至在网上搜索后越搜越害怕。这里有一个务实的建议:影像报告的措辞是有层次的。"占位性病变待排"是最常见的描述,意思是"看到了一个异常信号区域,但不能确定到底是什么";"考虑某某病变可能性大"是更有倾向性的判断;而"符合某某病变影像学表现"则是相对肯定的结论。注意报告中的措辞层次,能帮你更准确地理解实际情况。
另外一个容易被忽视的细节——你的临床症状。侧脑室后角占位是否需要处理,很大程度上取决于症状。一个偶然发现的、没有症状的小囊肿,和已经引起头痛呕吐、步态不稳的肿瘤,处理策略完全不同。所以就诊时一定要如实、详细地描述自己的症状,包括什么时候开始的、有没有变化、有没有加重趋势。
最后说一点:侧脑室后角占位鉴别诊断是神经影像学中的一个细分领域,即使是经验丰富的影像科医生,偶尔也会遇到拿不准的病例。这很正常,不代表医生水平不行——恰恰说明这个区域的鉴别确实有难度。遇到这种情况,多学科会诊(影像科、神经外科、病理科)是标准的处理流程,也是对患者最负责任的做法。
记住一句话:影像学是鉴别诊断的起点,不是终点。它为你指明了方向,但最终的治疗决策一定需要结合病理结果和临床表现综合制定。
- 文章标题:侧脑室后角占位鉴别诊断怎么做?教你读懂报告单
- 更新时间:2026-04-30 11:42:44

 400-029-0925
400-029-0925