脊索瘤(CCJ)起源于脊索的残余,在脊柱轴的两个区域有较高的表达倾向:骶尾部连接部和颅颈交界处脊索瘤。CCJ的病变通常延伸到斜坡、岩骨、枕髁和上颈椎(C1-C3),伴有骨结构损害。对于位于中线的CCJ肿瘤,最近内窥镜鼻内入路(EEA)的进展较大地提高了这个深部位置的切除率。然而,脊索瘤通常向外侧延伸,累及神经血管结构,这可能导致单纯中线入路不完全切除。此外,即使在“根治性”切除术后,肿瘤复发的风险也很高面积。英寸复发病例,以前采用的手术方法对以下抢救治疗策略有影响。
以下案例来源于国际神经外科联合会(WFNS)颅底手术委员会主席、法国巴黎Lariboisiere大学医院神经外科教授兼主席Sebastien Froelich教授论文《A Staged Strategy for Craniocervical Junction Chordoma with Combination of Endoscopic Endonasal Approach and Far Lateral Approach with Endoscopic Assistance: Case Report》。在这篇报告中,Froelich教授提出一个硬脑膜外区域的阶段性治疗策略,然后在内镜辅助下进行远侧开颅术。EEA和传统开颅术的创造性结合可以提供更广泛和更顺利的切除,甚至在抢救性手术中。
案例报告
病史摘要:
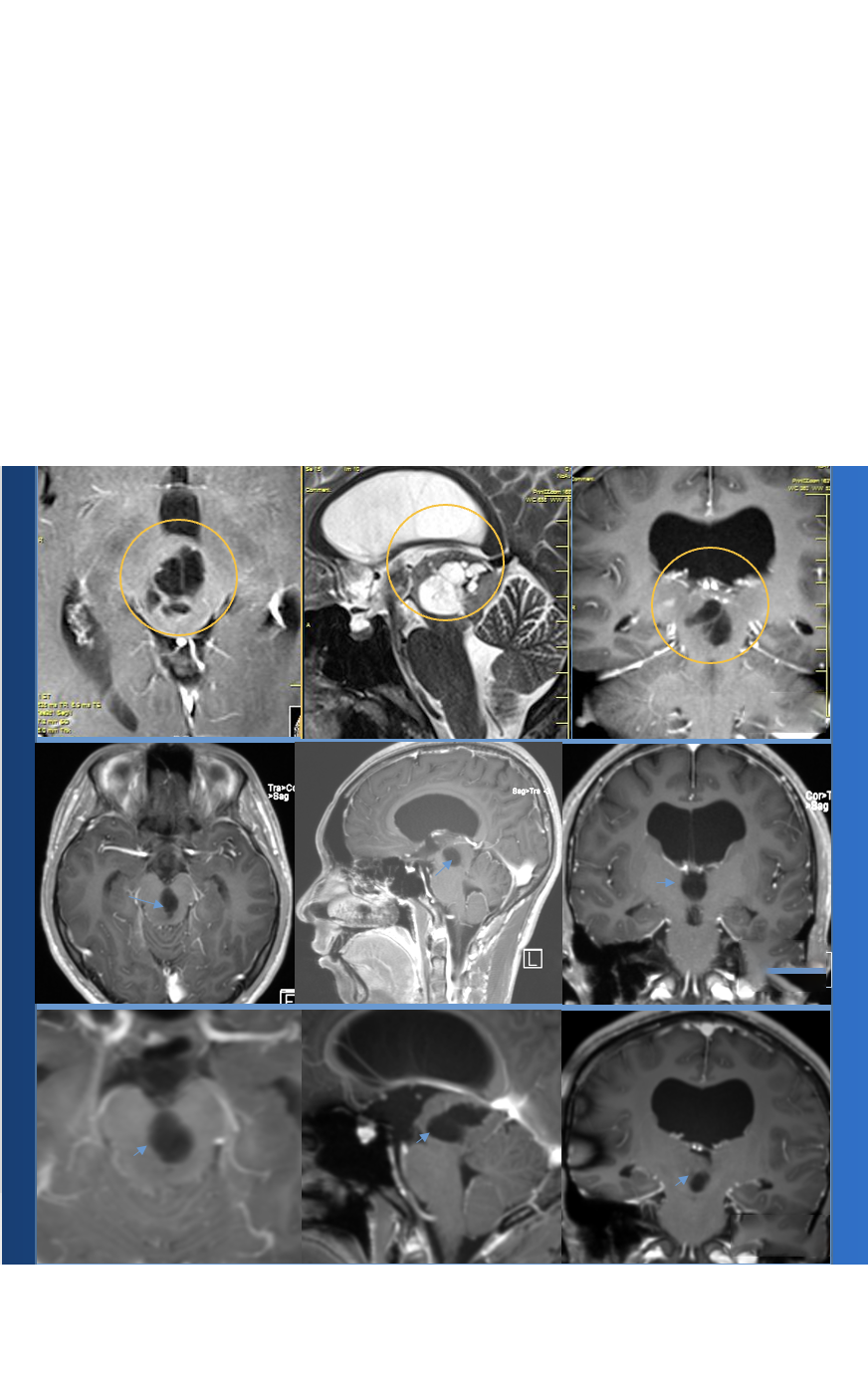
37岁女性,因颈部疼痛、下颅神经功能障碍(声音嘶哑、吞咽困难)到巴黎Lariboisiere大学医院就诊。她之前被诊断为CCJ脊索瘤,之前在另一家医院进行了两次手术切除尝试(一次通过乙状窦后入路,一次通过EEA)。在较初的EEA中,我们使用带阔筋膜的粘膜瓣来封闭伤口,防止脑脊液(CSF)渗漏。手术标本的组织病理学检查导致脊索瘤的诊断。巴黎Lariboisiere大学医院的核磁共振成像(MRI)初步检查显示,肿瘤位于下斜坡,延伸至periodontoid region,右侧C1和C2侧块累及右侧椎动脉。肿瘤延伸至岩尖,硬膜内部分附着脑干(►图1)。计算机断层扫描(CT)也显示肿瘤广泛的骨浸润区域。
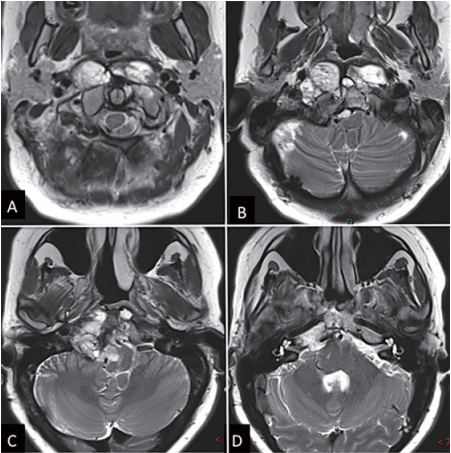
图1:本院内镜下鼻内镜入路前的术前影像。该患者在另一研究所经乙状窦后入路进行了2次经鼻切除术和1次开颅手术。(a - d) MRI T2 WI显示在椎前间隙和齿突周围有一大片脊索瘤。肿瘤向外延伸至舌下管和颈静脉孔,向内延伸至硬膜内腔。肿瘤从斜坡中部延伸到periodontoid region C2水平。
治疗策略
我们的治疗策略是在一阶段通过EEA切除肿瘤旁正中面。有人担心,即使使用倾斜的内窥镜,肿瘤的下较也难以触及,是在齿状突旁区域(►图2)。根据MRI,我们还怀疑脊索瘤浸润软脑膜平面和后循环血管。另外,这个病人有乙状窦后入路手术切除的病史,预计硬脑膜内有粘连。此外,右侧枕髁完全被肿瘤替代(►图1)。手术稳定并融合了CCJ。综上所述,这些考虑表明,在二个经颅阶段,可以更顺利地切除硬膜内和肿瘤的下半部分,更具体地说,通过远外侧入路(FLA)和EA(►图2)。
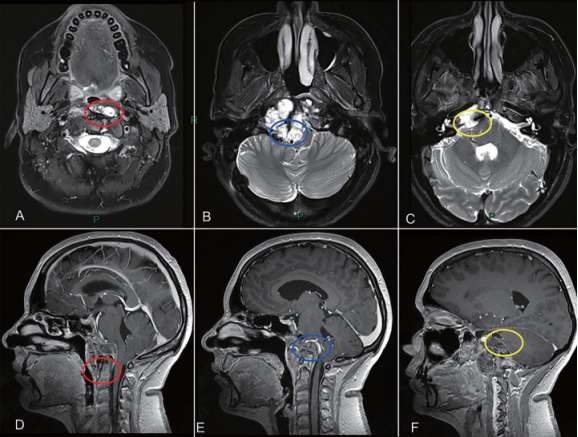
图2治疗策略。肿瘤的旁正中部分可以通过EEA切除。另一方面,periodontoid region(A和D为红色圆圈)、硬膜内肿瘤与后循环接触(B和E为蓝色圆圈)和先前乙状窦后入路的粘连(C和F为黄色圆圈),这些部位似乎更适合二期经颅手术。(A-C)MRI T2 WI。(B-D)MRI T1 WI Gd增强。
一阶段:经鼻内镜入路
考虑到病人以前有过EEA,在重建过程中使用了鼻中隔皮瓣,因此很难在硬膜内和硬膜外间隙之间以及通过粘连性瘢痕获得清晰的剥离平面。因此,在病例开始时取对侧鼻中隔皮瓣,以确保充分闭合(►图3)。术中,正如预期,硬脑膜被发现高度纤维化。肿瘤浸润硬脑膜平面,沿硬脑膜骨膜层切除。术中观察到轻微的脑脊液漏。用脂肪移植和切取的鼻中隔皮瓣进行多层缝合(►图3)。

图3,30度内窥镜下的术中照片。(A和B)左中鼻甲切除术后取鼻中隔皮瓣。皮瓣保存在左上颌窦内。(C) 切断右侧视神经,转位蝶腭神经节,扩大手术通道。(D) 切开鼻咽后壁,接近periodontoid region组织。(E) 在斜坡钻孔后,将位于硬膜外腔的肿瘤切除。(F) 显露颈内动脉前、中侧面后,用倾斜器械切除位于颈内动脉后部和斜坡之间的肿瘤。(G) 为避免脑脊液漏及纤维面硬脑膜内剥离,仅切除硬脑膜外腔。在先前的EEA中使用的阔筋膜被检测到并保持完好。(H) 腹部脂肪移植和组织胶包被胶原海绵(TachoSil,Nycomed Linz,Austria)补充纤维蛋白胶完成闭合。(I)鼻中隔皮瓣位于重建物顶部,并用硅胶片固定。
一开始手术后,患者没有出现新的神经功能缺损、颅神经功能障碍或脑脊液渗漏。正如预期的那样,术后MRI上,在periodontoid region、C1侧块和硬膜内隔室发现残留肿瘤(►图4)。

图4,鼻内镜下肿瘤切除术后影像学检查(一阶段)。(A-D)MRI T2 WI显示脑干充分减压;硬膜内和periodontoid region发现残留肿瘤(绿色箭头)。
二阶段:经颅远外侧入路后路固定
二个手术阶段安排在一开始EEA后1个月。这两个手术阶段之间相对较长的间隔意味着脂肪移植的炎症愈合和鼻中隔皮瓣的充分摄取。否则,在接下来的开颅手术中,脂肪移植物可能会被移走,鼻中隔皮瓣破裂,并导致脑脊液意外渗漏。定期内视镜检查证实,EEA术后3周皮瓣摄取充足。因此,在一开始介入治疗后1个月,采用右侧乙状窦后开颅术(FLA)接近右侧枕髁、同侧椎动脉、periodontoid region间隙,并进入脊索瘤的硬膜内延伸部分(►图5)。外侧骨膜下解剖C1椎板后,用高速钻取出C1椎板和横突。然后,同侧椎动脉向下移位。右枕髁被肿瘤浸润后被完全钻孔。在硬膜内,MRI上有多处可见室性脊索瘤。其中一例与脑干接触,并用细致的显微外科技术切除。用和不加EA切除其他肿瘤。对于EA,使用直径为4 mm、长度为18 cm的刚性内窥镜和30度透镜(德国图特林根Karl Storz)。一个旋转和可延展的抽吸被用来吸引病变。EA对于切除位于显微镜下“盲点”的肿瘤扩展是有用的,是在periodontoid region和中斜坡区域,我们可以通过椎体动脉下方和舌下神经上方之间的走廊获得较宽的手术视野(►图5)。

图5,内镜辅助下远外侧入路术中照片。(A和B)右侧乙状窦后开颅术,暴露C1和C2椎板。切除右侧椎动脉并转位。(C) 在钻取枕髁和C1侧块后,采用内窥镜辅助加深手术入路。(D) 内窥镜视图。(E) 通过舌下神经和椎动脉之间的通道(星号)插入内窥镜,获得periodontoid region的全景,并切除位于该区域的肿瘤。(F) 通过舌下神经的通道,发现了先前EEA阶段的腹部脂肪。G-I:MRI T2 WI显示进行内镜辅助(EA)的区域。在EA的帮助下,成功地切除了牙前区(红圈G)、颅颈交界处(H)和中斜坡(I)的肿瘤。(J–L)打开后颅窝硬脑膜后,钻取颈静脉结节以获得更大的手术通道。通过椎动脉与下颅神经之间的通道切除颈静脉孔周围的肿瘤。
肿瘤切除后,进行C0-C1-C2后路固定。两个阶段的病理检查均证实先前诊断脊索瘤,Ki-67指数为10%。术后病程平稳,神经症状稳定。术后几个月,患者抱怨耳朵疼痛,伴随着中耳积液,在植入右鼓室造瘘管后,中耳积液消退。术后MRI显示肿瘤次全切除,对侧C1椎弓根有少量脊索瘤残留(►图6)。在接下来的几个月内进行辅助光子治疗(总剂量70.2gy)。术后随访2年未见肿瘤进展迹象。
讨论
鼻内入路的解剖学局限性
为了达到满意的切除CCJ脊索瘤,文献中描述了几种手术入路,包括EEA、经口入路和经颅入路接近。那个在选择手术入路时,需仔细考虑这种生长缓慢的肿瘤及其全部延伸部位的精确定位,以确保合适和合适的治疗顺利的肿瘤切除术。在下斜坡,定义内鼻径路外侧限制的解剖标志是舌下管、咽鼓管和颈内动脉动脉。在此外,硬腭也决定了EEA的下位,越是向下的方向,手术空间就越小,是在侧面。事实上,在通过EEA对以CCJ为中心的病变进行次全切除时,即使使用倾斜的内窥镜,肿瘤残留也经常出现在外侧野。作为一个实用的经验法则,当接受EEA或FLA检查时,在术前影像学上确定肿瘤是否有舌下神经管以外的外侧延伸是很有用的。
远外侧入路与EEA视野的差异
匹兹堡大学研究小组最近的一项尸体研究报告说,通过EEA获得的手术视野明显大于从脑干腹内侧区经髁远外侧入路获得的视野。另一方面,他们也报告说,远外侧入路的手术通道明显大于EEA。显然,每一条走廊都有自己的优点、局限性和可能的复杂性。FLA可能需要操纵椎动脉和更广泛的髁突骨切除,这可能导致CCJ不稳定。在文献中,有一些关于髁突部分钻孔以保持髁突的稳定性的报道;然而,对于这种经常侵犯周围骨的侵袭性肿瘤,根治性切除和广泛的骨切除是较好的,以减少复发的风险。EEA的主要风险是脑脊液渗漏,以及颈内动脉损伤。
内窥镜辅助开颅术的优点
虽然鼻瓣有助于减少脑脊液漏失的发生率,但找到解剖标志点并沿适当平面解剖要比处女更困难。此外,在这个病例中,硬脑膜在先前的鼻内手术中被打开。术后脑脊液漏和发现致密蛛网膜粘连的风险较高。在鼻内镜下,只有硬膜外和肿瘤的内侧部分被切除,随后进行了FLA和EA。通过乙状窦后和FLA通道,硬膜内脊索瘤植入物在显微镜下被仔细切除,没有神经系统疾病,降低了脑脊液渗漏的风险。内窥镜的优点是扩大了手术范围,并允许在显微镜盲点中显示,如我们的病例所示(使用内窥镜,位于脑干前部和内侧的肿瘤被成功切除(►图5)。
颅底的其他组合策略
文献中有多篇报道采用多期手术联合入路治疗颅底不同部位。一些团体较初提倡鼻内窥镜和经口入路相结合。
将这两种方法结合起来得到的更大的手术通道实际上可以解决硬腭定义的下局限性问题。然而,鼻内入路的主要优点之一是它避免了经口入路相对较高的发病率。事实上,EEA的粘膜切口比经口入路位置更高,这可能限制感染风险,加快拔管和重新引入口服喂养。
另外,通过口鼻和经鼻途径进行机器人手术已经引起了人们的兴趣,但这些都还处于早期发展阶段阶段。而这些策略(术中定位、经口入路视野受限、陡峭的学习曲线、成本效益等)仍有待改进可能代表了CCJ和鼻咽病变外科治疗的未来。

图6远外侧入路二期开颅术后影像学表现。(A-D)MRI T2 WI显示整个分期手术的脊索瘤完全切除。在periodontoid region发现一个轻微的残留肿瘤(A中的红色圆圈)。病人随后接受了质子治疗。X射线(E)和CT(F)图像显示在同一手术中进行的后路固定。
结论
对于下斜坡脊索瘤,EEA已被公认为一种治疗方法。然而,这种肿瘤有复发的趋势。对于舌下神经管外的侧伸,鼻内进路受限,或复发,仅通过EEA难以获得顺利的切除边界,EEA和FLA的联合手术策略可能是一个有价值的选择。EA也可以用来提高经FLA的切除范围。
- 文章标题:鼻内窥镜联合远外侧入路治疗颅颈交界性脊索瘤1例
- 更新时间:2020-12-25 11:31:01

 400-029-0925
400-029-0925