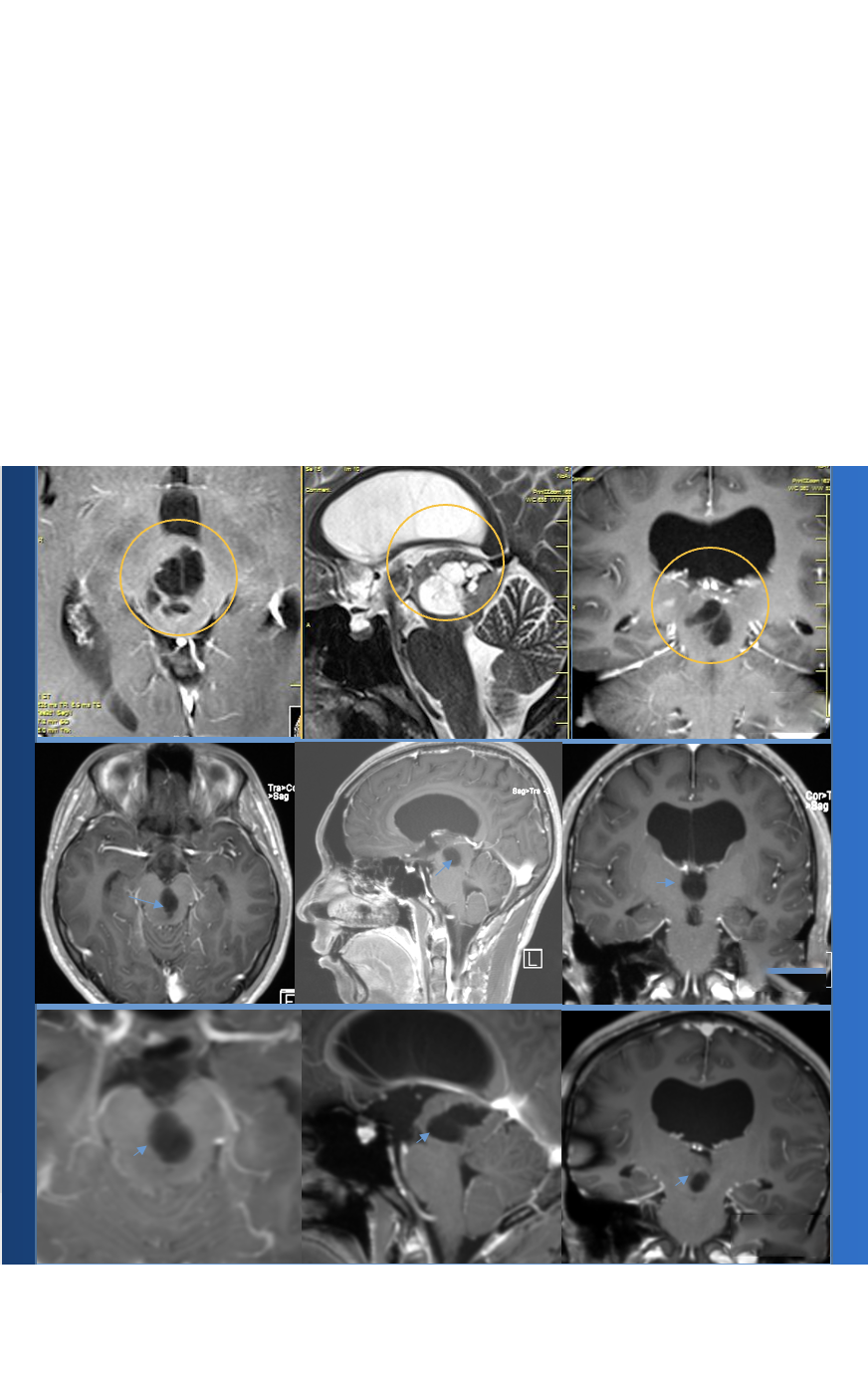
病史摘要:在一次外出旅行中,一名中年患者出现恶心、腹泻、头痛和定向障碍。到达当地医院后,发现出现癫痫发作活动的言语困难。CT和MRI扫描显示一个较大的右额轴外肿块,具有的T2 FLAIR强度和肿块效应(图10.3)。还注意到,患者在过去的一年里,他们的前额右侧有一个不断扩大的、柔软的肿块。
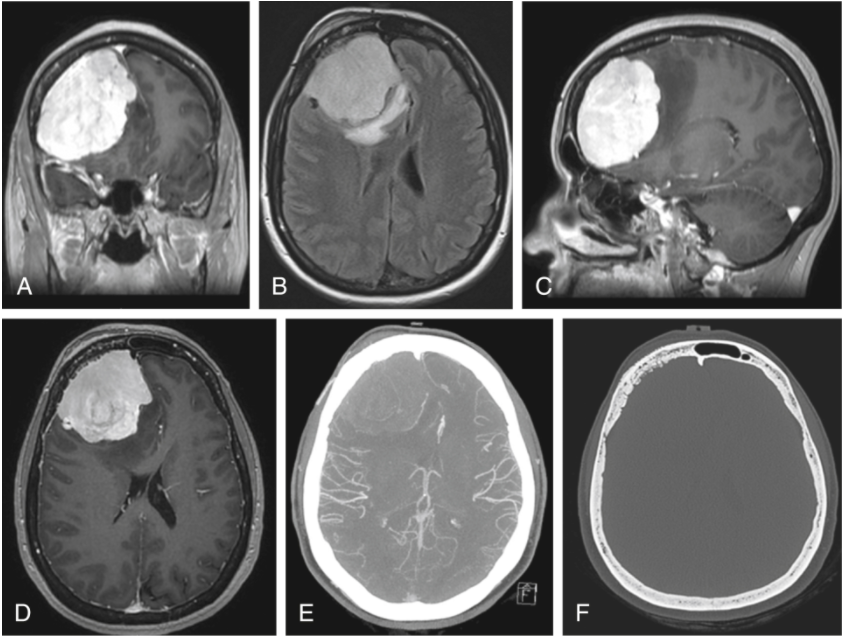
图10.3:一位中年病人表现为恶心和神志不清。(A - C) t1加权磁共振造影显示左侧额部凸出的较大、均匀强化的轴外病变。肿块对周围脑实质造成明显的占位效应,并使脑室系统中线移位和受压。(D) T2 FLAIR序列显示明显的肿瘤相关血管源性水肿。(E). CTA显示由于肿瘤占位效应大脑前动脉分支移位。(F) CT示肿瘤侵犯上覆颅骨,不规则骨浸润。CTA,计算机断层血管造影术;FLAIR,流体衰减反演恢复。
凸面脑膜瘤的处理。病人的身体和神经系统检查正常,除了在他们的右前额有一个骨质的,柔软的突出。MRI显示右侧额部凸出脑膜瘤。与前一位患者的MRI检查结果相反,该患者的肿瘤明显更大(>3 cm),瘤周水肿明显,周围正常大脑有明显的占位效应。有明显水肿的肿瘤也会增加癫痫发作的风险。考虑到患者年龄相对较轻,肿瘤体大,与肿瘤相关的脑水肿明显,肿瘤对邻近脑的占位效应,以及有症状,建议进行手术诊断,降低占位效应,缓解症状。
癫痫患者应接受抗癫痫药物治疗(AED)。对于有明显瘤周水肿导致局灶性神经功能缺损或颅内压升高症状的患者,可以在术前给予皮质类固醇以减少脑水肿。然而,许多脑膜瘤患者很少或没有血管源性水肿,甚至在大肿瘤的情况下。当有需要时,地塞米松可以开始使用剂量高达16mg /天,分成4个剂量,然后逐渐减少到较小合适剂量,或在术后期间停止使用。患者开始服用左乙拉西坦和地塞米松。
如果可行,脑膜瘤手术切除的目标是肿瘤的全部切除。世卫组织I级脑膜瘤的GTR估计10年无进展生存率约为60-80%,次全切除(STR)的约为50%。一旦决定手术干预,术前需要进一步评估肿瘤与邻近结构的关系,以制定顺利的手术计划。考虑到肿瘤靠近大脑前动脉,获取MRA和CTA,进一步评估肿瘤与血管系统的关系。患者的CTA显示大脑前动脉被肿瘤内侧移位,并显示右侧大脑前动脉意外动脉瘤(图10.3E)。MRI进一步显示肿瘤旁的盖骨下间隙和颅骨增强(图10.3B)。为了更好地评估骨受累程度,CT显示肿瘤有骨浸润(图10.3F)。患者接受手术切除脑膜瘤和累及颅骨,并进行整形手术和随后的颅骨成形术。随着现代外科导航和技术的出现,结合患者额部凸出脑膜瘤的有利位置,有可能实现包括受累硬脑膜和骨的GTR。据报道,凸面脑膜瘤的手术并发症发生率较低,在8-10%之间。一项研究发现,小于2%的大(>4厘米)凸性肿瘤患者术后出现新的神经功能障碍。
患者的病理诊断为WHO一级脑膜瘤。I级脑膜瘤是较常见的良性肿瘤,复发率为7-25%。WHO一级脑膜瘤的侵袭性和复发在很大水平上取决于手术切除的范围和肿瘤的位置。根据Simpson评分,切除的范围可以评估复发的可能性,从而决定治疗的过程。对于I级脑膜瘤,Simpson I级、II级、III级和IV级切除的肿瘤总复发率分别为5%、22%、31%和35%。由于肿瘤复发风险较低,I级脑膜瘤切除术伴Simpson I - iii级(表明肿瘤全/近全切除)通常只需要术后连续MRI扫描观察。Simpson分级为IV-V(部分/较小切除肿瘤)的手术复发率较高。在这些病例中,可以考虑将STR结合辅助高精度立体定向放射手术(SRS)或强度调节放射治疗来较大化完整的肿瘤治疗,同时较小化不良事件的风险,特别是在颅底等关键区域的肿瘤。颅底肿瘤的没有复发生存率和总生存率降低,可能是由于无法实现总切除或近全切除。
对于因周围神经结构(如颅底神经结构)手术风险高而不利于完全手术切除或接近完全切除的ⅰ级脑膜瘤,SRS可作为一线治疗。SRS由精确的高剂量每分次放射治疗组成,通过3D定位系统在一次治疗中进行,通常针对小的、明确定义的目标(参见三章神经肿瘤学立体定向放射治疗的病例3.2)。这种选择对于直径小于3–4厘米,且距离关键结构(如视神经和视交叉)至少2毫米的肿瘤通常是可行的。一项回顾性研究发现,接受SRS治疗的ⅰ级、ⅱ级和ⅲ级脑膜瘤的5年无进展生存率分别为87%、56%和47%。由于可变的轮廓、模糊的边缘和接近关键结构,涉及颅底的肿瘤在一次放射外科治疗中很难瞄准。在这种情况下,可以使用分次SRS在几次治疗中输送消融剂量。强度调制放射治疗指的是来自不同射束方向的外部射束放射治疗。这种治疗可以被优化以在患者体内提供期望的剂量分布。
脑膜瘤成功GTR后,对患者进行监测成像,以监测肿瘤复发,较初间隔3个月和6个月,然后每年间隔一次。它们保持良好,没有肿瘤复发的迹象。
脑膜瘤治疗要点
- 1. GTR是全部脑膜瘤手术的目标。
- 2. 脑膜瘤手术后切除范围由辛普森分级标准决定,辛普森ⅰ-ⅲ级表示肿瘤全/近全切除,辛普森ⅳ-ⅴ级表示肿瘤部分/较小切除。
- 3. 对于国际卫生组织ⅰ级脑膜瘤,如果患者仍无症状,可在GTR后用系列影像学监测肿瘤。
- 文章标题:恶心、腹泻、头痛,1级脑膜瘤患者全切治疗记录
- 更新时间:2021-08-05 11:16:38

 400-029-0925
400-029-0925