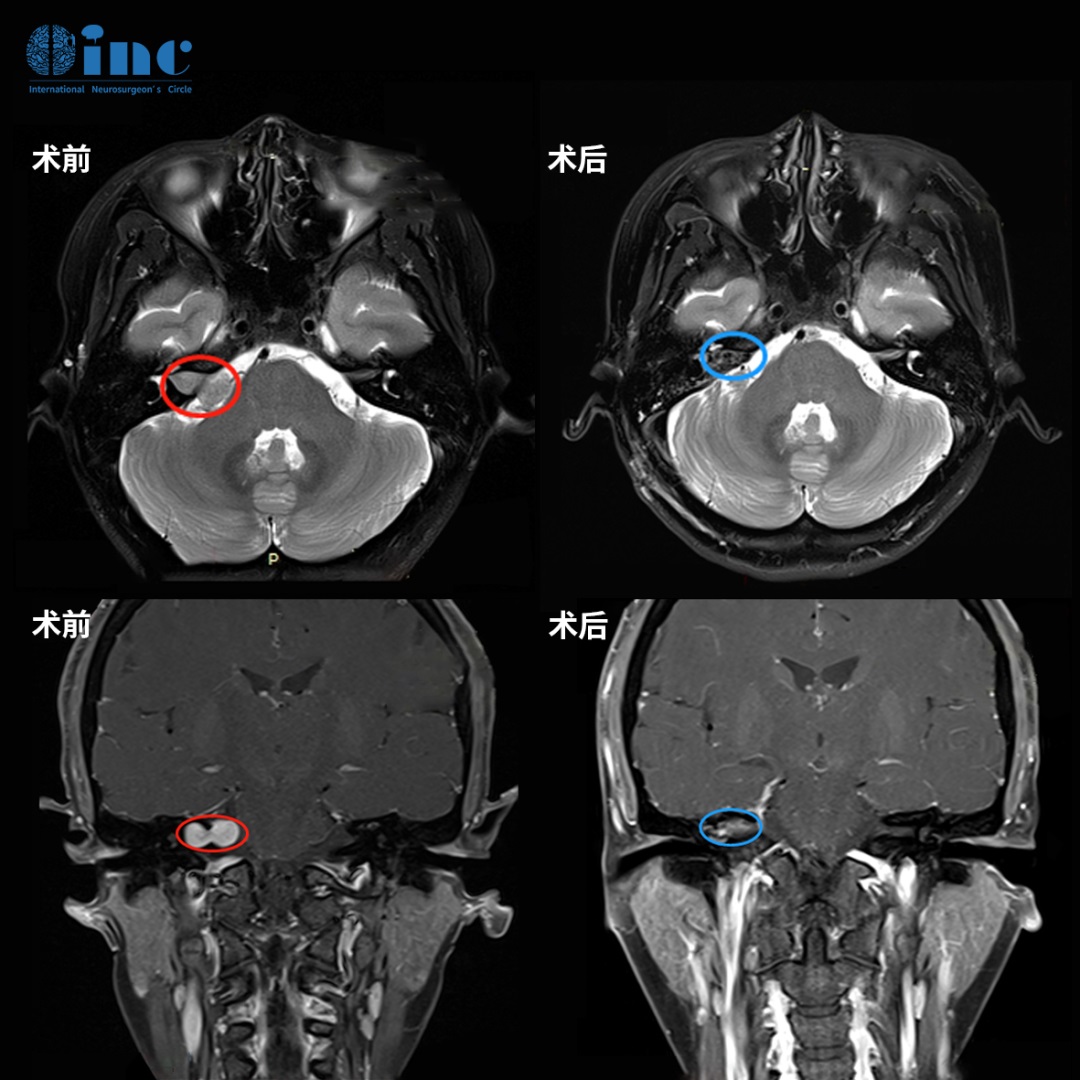
听神经瘤虽为良性肿瘤,但临床中常出现治疗不彻底、反复复发的情况,进而引发耳聋、面瘫,严重时甚至可能导致瘫痪,极大影响患者生活质量。很多患者及家属都会陷入困惑:究竟哪些因素会导致听神经瘤复发?复发后怎么应对?
导致听神经瘤复发的7大关键因素
·1·肿瘤的生长位置和大小
肿瘤是否残留是影响复发的重要因素,而残留往往与肿瘤的生长位置和大小直接相关。
听神经瘤多起源于前庭神经(尤其是前庭上神经),常与面神经紧密粘连,手术分离难度大。特别是内听道型肿瘤,因内听道口空间狭小、粘连重,极易残留肿瘤组织,术后也更容易出现面瘫或听力丧失。
此外,体积较大的肿瘤往往与神经、血管粘连更紧密,手术时为保护神经功能,有时不得不残留少许肿瘤,这也埋下了复发的隐患。
·2·手术切除是否彻底
手术切除程度直接影响复发概率。有研究表明,切除越不彻底,复发风险越高。
需要注意的是,听神经瘤属于良性肿瘤,并非所有残留都会复发,也并非全切就一定不复发。但数据很说明问题:长期随访显示,肿瘤完全切除、近全切除(≥95%)、次全切除(<95%)的复发率分别为0.3%、5.6%和24%。国内研究也证实,扩大迷路入路实现≥98%切除者,术后基本无复发;而次全切除(残留约5mm×5mm×2mm)的复发率是近全或全切患者的9倍。
此外,若内听道内术后MRI的T2像上脑脊液信号未恢复,或存在周围水肿,也可能提示有肿瘤残留。

·3·放疗后残留与复发
对于部分小型听神经瘤,伽马刀等放射治疗是一种选择。但其主要作用是抑制肿瘤生长,而非彻底消除。放疗后常存在放射性神经损伤、肿瘤残留等问题,残留肿瘤仍可能继续生长。
研究表明,若肿瘤直径超过3厘米,伽马刀易损伤脑干及颅神经,引发脑水肿、肢体麻木、面瘫等并发症,且复发率较高。因此,多数专家认为,对于较大肿瘤,尤其是压迫脑干者,仍应优先考虑手术切除。
·4·手术入路的选择
临床常用手术入路包括中颅窝入路、乙状窦后入路和经迷路入路,不同入路各有优劣:
经迷路入路:适用于大肿瘤,但视野受限,可能残留内听道外1/3的肿瘤,复发率相对较高。
乙状窦后入路:视野清晰,适用于各型肿瘤,尤其在保留听力方面有优势。
中颅窝入路:复发率最低,能清晰显露内听道及面神经,但多用于中小型肿瘤,且常以牺牲听力为代价。
因此,医生会根据肿瘤大小、位置以及患者听力情况,个体化选择手术路径。
·5·肿瘤的生长活跃度
研究发现,囊性听神经瘤往往生长较快,容易在短期内引发症状。其囊液中含有的基质金属蛋白酶等物质可加速肿瘤变化、促进粘连,增加复发风险。
近年来,病理指标Ki-67成为评估肿瘤细胞活跃度的重要依据。若Ki-67≥5%,提示肿瘤增殖活跃,术后应密切随访。
·6·特定基因突变
NF2相关听神经瘤(即神经纤维瘤病2型)具有特殊的生物学行为:肿瘤常与蜗神经、面神经严重粘连,手术全切难度大,术后听力与面神经功能保留率较低。
数据显示,直径小于15mm的NF2相关肿瘤,即使全切后长期复发率仍超过50%,远高于同体积的单侧散发听神经瘤(后者术后复发极少)。
·7·肿瘤血供情况
部分听神经瘤血供极其丰富,手术中易出血、视野模糊,为保护周围脑组织,医生可能不得不保守切除,导致残留。研究显示,高血供肿瘤的全切率较低,残留风险相应升高。
复发后还能治吗?三种应对策略
尽管复发令人担忧,但仍有多种手段可以应对。
1.二次手术治疗
对于复发肿瘤,尤其是引起明显压迫症状者,显微外科手术仍是首选。尽管术后粘连会使二次手术难度加大,但通过个体化设计手术入路、充分利用神经电生理监测等技术,仍有望在切除肿瘤的同时保护神经功能。
2.放射治疗
若复发肿瘤体积较小(如<3cm),或患者因身体条件无法耐受手术,可考虑伽马刀等放射治疗。其目的是控制肿瘤生长,但无法根除,也存在放射性神经损伤、治疗后再次复发的可能。
3.观察随访
对于无症状、肿瘤<3cm的复发者,可考虑定期MRI随访,监测肿瘤变化。一旦肿瘤生长加速或出现新症状,再积极干预。
听神经瘤的治疗与复发管理,始终需要权衡“全切肿瘤”与“保留神经功能”两大目标。
随着显微外科技术、术中监测与影像导航的进步,肿瘤全切与功能保留的成功率正在逐年提高。患者应与经验丰富的神经外科团队充分沟通,根据肿瘤特点、听力状况、个人诉求等因素,制定个体化的治疗方案。
即使复发,也无需过度恐慌。通过规范随访、科学干预,多数患者仍能获得长期稳定的病情控制,维持良好的生活质量。
- 文章标题:听神经瘤复发的7大因素有哪些?复发怎么办?
- 更新时间:2026-02-13 10:25:32

 400-029-0925
400-029-0925