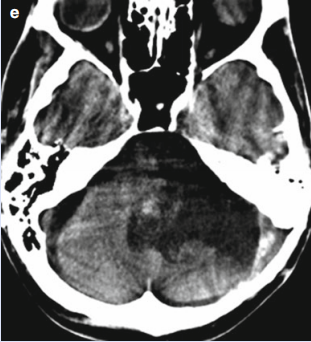
脑海绵状血管瘤或海绵状脑血管瘤,这是一种血管畸形,可以出现在大脑的不同区域,在脊髓中少见。脑海绵状血管瘤由不规则血管形成的黑莓形血管球构成。它的内部没有脑组织,也没有动脉或大的引流静脉,因为其内部的血流很低。此特征表明出血风险低。这些血管瘤中的一些可达5 cm。
通常,这种类型的病理表现为单个病变,但是在大约一半的患者中可能有多个病变,在这种情况下,具有遗传特征更为常见。
问:良性脑瘤或脑血管疾病有哪些症状?
答:脑瘤的症状千差万别,取决于具体的脑瘤类型、位置、生长速度和大小。没有特定的症状只会发生在脑瘤上,但迹象和症状可能包括:
- 头痛的新发作或模式的改变
- 头痛越来越频繁,越来越严重
- 癫痫新发
- 手臂或腿逐渐失去知觉或运动
- 平衡的问题
- 讲话困难
- 性格或行为改变
- 不明原因的恶心或呕吐
- 视力模糊、复视或周边视觉丧失
- 听力问题

脑海绵状血管瘤诊断方法
一、颅骨X线平片
颅骨X线平片主要表现占位附近骨质损害,无骨质增生现象。可有中颅窝底骨质吸收、蝶鞍扩大、岩骨尖骨质吸收和内听道扩大等。也可有高颅压征象。8%~10%的病灶有钙化点,常见于脑内病灶。
二、CT扫描
CT扫描诊断海绵状血管瘤的敏感性为70%~全切,但特异性小于50%。影像表现为富含血管的占位征象。脑外病灶平扫时呈边界清晰的圆形或椭圆形等密度或高密度影,注射对比剂后病灶有轻度增强,周围无水肿。如病灶有出血,可看到高密度影像。脑内病变多显示边界清楚的不均匀高密度区,常有钙化斑,注射对比剂后轻度增强或不增强。CT骨窗像可以显示病灶周围骨质损害的情况。
三、MRI扫描
MRI检查是诊断海绵状血管瘤的特异性方法,与病理符合率达80%~全切。在MRI T1和T2加权图像上海绵状血管瘤表现为中央呈网状混杂信号的重要(不同时期出血及其产物),周围为低信号环(含铁血黄素沉着)。注射造影剂后不强化或有轻度强化。新近出血者,病灶周围脑组织可有水肿。
对于脑海绵状血管瘤的检查,常用的影像学检查方法是CT,但由于其软组织分辨率低,无法清晰显示病灶特点,常表现为结节样或斑点状高密度影,特异性较低,同时病灶较小或呈等密度时,易被漏诊。相比之下,MRI具有软组织分辨率高的技术优势,能清晰显示脑组织的基本结构及病灶改变,大大提高咨询效果,适用于颅脑类疾病的诊断检查;海绵状血管瘤MRI表现为T2WI周边低信号,增强扫描呈渐进性强化,磁敏感功能成像SWI序列表现为团片状低信号影,有较高特异性,为临床咨询提供影像学依据和参考,值得推广应用。
脑海绵状血管瘤如何治疗?
治疗选择基本上是保守治疗和手术治疗。
我们保留保守选择对于那些患有偶然的海绵状血管瘤,在神经外科的外部咨询中进行定期随访。
需要进行神经外科治疗患有易接近的海绵状血管瘤的患者癫痫发作,症状性出血或神经功能缺损。
手术通常对这些患者的预后是有利的,他们以前的症状有明显的好转。
海绵状血管瘤有时位于神经系统脆弱的区域,例如脑干。这个连接大脑和脊髓的结构支撑着生活机能生物体的。因此,这种类型的海绵状血管瘤代表了较复杂的病理因为它们会导致严重的神经系统后遗症。
脑海绵状血管瘤并发症,发病率和死亡率
术后发病可能是由于脑干实质的操纵或水肿引起的,据报道长期性发病率在12%-21%之间。但是,发病率显然与手术经验有关。
脑干海绵状血管瘤手术入路选择原则:正确的手术入路是手术成功的关键
手术入路选择应遵循易于显露、切除病变,对周围正常组织损伤较小的原则。首先能提供充分的视角,能显露整个肿瘤,这是手术成功的关键。其次,脑牵拉轻微,对肿瘤毗邻组织干扰较少,将手术创伤降到较低限度。较后,能提供手术操作所需要的自由度,以便达到肿瘤全切除。不管选择什么样的手术入路,术中需小心分辨和保护好发育异常的静脉。
遵循就近原则:
手术轨迹应以病灶突向脑干表面较薄处为基础,以距病灶较短距离为原则,选择较恰当的手术入路。手术入路的选择要能较利于病灶的显露和切除,从肿瘤距离脑干表面较薄处切开,既有利于病灶的暴露,又减轻肿瘤分离与切除操作过程中对脑干的干扰。
遵循微创原则:
从顺利区域显露、切开脑干,可避免进一步损伤脑干重要结构。Abla等一次描述了到达BSCM的微创手术入路,放弃了并发症发生率较高的经颅底手术入路,如经岩入路,并报道了BSCM较常采用的5种手术入路:(1)天幕下-小脑上入路,适用于中脑背侧或背外侧;(2)眶颧-经侧裂入路,适用于中脑腹侧或前外侧、脚间窝、桥脑-中脑交界处腹侧、桥脑腹侧上端;(3)枕下-中线入路,适用于桥脑背侧、四脑室底、颈延背侧;(4)乙状窦后入路,适用于桥脑外侧或后外侧、桥小脑解、小脑中脚外侧、延髓外侧上端;(5)远外侧入路,适用于桥脑下端外侧、延髓腹侧和腹外侧。
避开脑干重要结构:
脑干内有上、下行传导束及脑神经核团等,选择手术入路时应竭尽避免。术前神经导航有助于个体化没计手术入路,特别是有利于选择合适的脑干表面切开部位,从而避开脑干内的重要结构,并指引手术路径的探查方向。另外,Zimmerman等认为当肿瘤与手术路径之间存在有异常发育的静脉时,为了避免损伤该静脉,需要调整手术路径。
- 文章标题:颅脑海绵状血管瘤诊断方法、治疗、并发症
- 更新时间:2022-06-03 14:02:01

 400-029-0925
400-029-0925