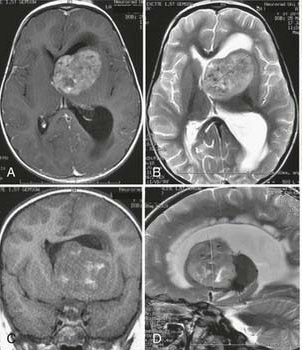
脑转移右侧颞下窝团块严重吗?一项针对73例颞下咽旁间隙恶性肿瘤患者的回顾性分析显示,该区域恶性肿瘤的5年总生存率约为46.7%,癌症相关生存率和无进展生存率分别为51.5%和40.6%。当肿瘤侵犯范围扩大时,5年生存率可能降至7%。这些数据清晰地勾勒出颞下窝区域占位性病变,尤其是恶性肿瘤,在临床预后上的严峻现实。然而,“严重性”并非一个静态的标签,而是一个由肿瘤的分子病理本质、解剖侵犯的精确范围以及能否获得基于多学科团队(MDT,Multidisciplinary Team)的精准干预共同决定的动态谱系。
颞下窝:颅底深处的解剖十字路口与肿瘤扩散枢纽
核心观点:颞下窝(Infratemporal Fossa,ITF)并非一个孤立的腔隙,而是连接鼻腔、颅底、眼眶、口腔和鼻咽的复杂三维解剖通道,其内密集分布着关键的神经血管束,这决定了该区域肿瘤具有易于沿筋膜间隙扩散和早期侵犯重要结构的生物学特性。
颞下窝是位于颧弓下方、面部深部的一个不规则金字塔形间隙。其边界明确:外侧为下颌骨升支,内侧为翼突内侧板,前界为上颌骨后壁,上界为蝶骨大翼的颅外面及卵圆孔、棘孔等颅底孔道,下界为穿过下颌骨下缘的虚拟连线。这一区域是咀嚼肌间隙的一部分,内容物包括颞肌、翼内肌、翼外肌、上颌动脉及其分支、翼静脉丛,以及三叉神经下颌支、耳颞神经、鼓索神经等重要结构。尤为关键的是,颞下窝通过翼上颌裂与翼腭窝(PPF,Pterygopalatine Fossa)直接相通,后者进一步通过蝶腭孔、圆孔等与鼻腔、颅中窝相连。这种复杂的沟通网络,使得原发于鼻咽、鼻窦、腮腺深叶或颅底的肿瘤,以及血行转移至此的病灶,能够相对“便捷”地在此区域生长、汇聚并向上侵犯颅底,或向周围蔓延。
从病理生理机制分析,右侧颞下窝出现团块,其来源可分为三大类:原发性肿瘤、邻近部位直接侵犯的肿瘤以及血行转移性肿瘤。原发性肿瘤可源于该区域的任何组织成分,如神经鞘瘤、神经纤维瘤(良性),或滑膜肉瘤、横纹肌肉瘤、软骨肉瘤(恶性)。更常见的是继发性侵犯,例如晚期鼻咽癌、上颌窦癌沿自然孔道或直接破坏骨质侵犯至此。在“脑转移”的语境下,我们需高度关注第三类——血行转移。肺、乳腺、肾脏等部位的恶性肿瘤细胞可通过血液循环播散至颅骨(尤其是蝶骨大翼、岩骨),形成溶骨性或成骨性破坏,并进一步浸润至颞下窝软组织。一项影像学研究在分析51例颞下窝占位时发现,继发累及的病例(30例)多于原发病例(21例),其中转移瘤是明确的病理类型之一。

诊断挑战:深部隐匿性与症状非特异性
核心观点:颞下窝肿瘤的早期诊断极为困难,其症状隐匿且缺乏特异性,常与颞下颌关节紊乱、慢性鼻窦炎等常见病混淆,导致确诊时多数已非早期。
由于颞下窝位置深在,临床触诊不可及,肿瘤早期生长空间相对充裕,患者可能长期无症状或仅表现为轻微的、间歇性的局部不适。常见症状包括患侧面部或颞区的深部钝痛、张口轻度受限、咀嚼时不适感。当肿瘤增大侵犯特定结构时,才会出现相对特异的神经症状:侵犯三叉神经下颌支导致下颌、下唇皮肤麻木;侵犯翼肌群导致明显的张口困难或咬合偏斜;若肿瘤向上侵犯卵圆孔及颅中窝,可能引发顽固性头痛或累及三叉神经节导致面部感觉异常。这些症状极易被归因于牙源性疾病、颞下颌关节功能紊乱或非典型面痛。
因此,影像学检查在颞下窝病变的诊断中具有不可替代的核心地位。计算机断层扫描(CT,Computed Tomography)能清晰显示骨质破坏、增生或孔道扩大的情况,对于评估肿瘤的骨侵犯范围至关重要。磁共振成像(MRI,Magnetic Resonance Imaging)则具有卓越的软组织分辨率,能多序列、多平面显示肿瘤的精确边界、内部信号特征(如坏死、出血)、与周围肌肉、血管(尤其是颈内动脉)、神经及脑膜的关系。增强扫描有助于判断肿瘤血供及脑膜侵犯情况。正电子发射计算机断层扫描(PET-CT,Positron Emission Tomography-Computed Tomography)在寻找隐匿原发灶或评估全身转移负荷方面具有独特价值。
最终确诊的金标准是病理活检。对于位置深在的颞下窝病变,可在CT或超声引导下进行穿刺活检,以获取组织进行病理学及必要的分子检测。值得注意的是,《中国驱动基因阳性非小细胞肺癌脑转移临床诊疗指南(2025版)》指出,对于影像学考虑为脑转移且肺部原发肿瘤明确的患者,脑组织病理检查并非必要的确诊步骤。这一原则可能延伸至颅底转移灶,但具体决策需在多学科讨论下,权衡活检风险与明确病理对系统治疗(如靶向、免疫治疗)的指导价值。
预后决定因素:超越“良性”与“恶性”的二元划分
核心观点:颞下窝团块的预后并非由单一的“良性”或“恶性”标签决定,而是由病理亚型、分子特征、解剖分期和治疗模式共同构成的复杂函数。
传统观念中,良性肿瘤预后良好,恶性肿瘤预后差。但临床实践揭示的图景更为复杂。一项研究显示,颞下窝良性肿瘤手术切除后2年生存率可达95.5%,而恶性肿瘤仅为50%。然而,同为恶性肿瘤,其生物学行为天差地别。例如,高分化软骨肉瘤经彻底切除后,患者可获得长期无瘤生存,文献报道有病例随访超过9年(112个月)仍无复发。相反,横纹肌肉瘤、低分化肉瘤等高度恶性肿瘤则进展迅速,复发风险极高。
肿瘤大小被多项研究证实是影响预后的最重要独立因素。肿瘤体积越大,侵犯周围关键结构(如颈内动脉、颅底骨质、脑膜)的可能性越高,实现根治性切除(R0切除)的难度也呈几何级数增加。当肿瘤侵犯颅中窝硬脑膜或包绕颈内动脉时,治疗策略和预后将发生根本性改变。
手术切缘状态是另一个决定性因素。阳性切缘(R1或R2切除)意味着显微镜下或肉眼可见的肿瘤残留,是局部复发的最强预测因子。对于切缘阳性的患者,术后辅助放疗可以显著改善局部控制率。例如,一项病例报告中,切缘阳性的纤维肉瘤患者术后接受放疗,实现了28个月的无瘤生存。
在脑转移的背景下,原发肿瘤的驱动基因状态成为超越局部因素的全局性预后变量。例如,对于驱动基因阳性(如EGFR突变、ALK融合)的非小细胞肺癌(NSCLC,Non-Small Cell Lung Cancer)脑转移患者,新一代酪氨酸激酶抑制剂(TKI,Tyrosine Kinase Inhibitor)如奥希替尼、洛拉替尼能高效穿透血脑屏障,控制颅内病灶,从而显著延长生存期并改善生活质量。这意味着,即使右侧颞下窝团块是肺癌的转移灶,若其驱动基因阳性且对靶向药物敏感,患者的整体预后可能优于某些对放化疗不敏感的原发颞下窝肉瘤。
治疗策略:从根治性手术到基于分子分型的系统治疗
核心观点:现代颞下窝肿瘤的治疗已从单一外科手术演变为以多学科协作为基础、结合局部根治与全身系统治疗的整合模式。治疗目标是在最大程度控制肿瘤的前提下,尽可能保留神经功能和患者生活质量。
手术治疗仍是可切除病灶的基石。手术入路的选择取决于肿瘤的精确位置和范围。经典的颞下窝入路(如Fisch A、B、C型)能够充分暴露侧颅底及颞下窝区域,适用于侵犯岩骨、颈静脉孔区的肿瘤。对于位置更靠前或主要位于翼腭窝、颞下窝前部的肿瘤,可采用经鼻内镜入路或经口内镜入路,这些微创技术具有视野清晰、面部无切口、恢复快的优点。对于侵犯广泛的晚期肿瘤,可能需联合多种入路,如颞下窝入路联合颌面外科或神经外科入路,以实现肿瘤的整块切除。
放射治疗(放疗)扮演着关键角色。对于无法手术或拒绝手术的患者,根治性放疗(如调强放疗、立体定向放射外科)可作为主要治疗手段。对于术后存在高危因素(如切缘阳性、神经侵犯、淋巴结转移)的患者,术后辅助放疗能有效降低局部复发率。立体定向放射外科(SRS,Stereotactic Radiosurgery)对于较小的、边界清晰的转移灶或术后残留病灶具有精准、高效的优势。
系统治疗的地位日益凸显。这尤其适用于转移性肿瘤。化疗是肉瘤、未分化癌等恶性肿瘤的综合治疗组成部分。而靶向治疗和免疫治疗则革新了驱动基因阳性肿瘤或高肿瘤突变负荷(TMB,Tumor Mutational Burden)肿瘤的治疗格局。如前所述,针对EGFR、ALK、ROS1等靶点的TKI药物已成为相应类型肺癌脑转移(包括颅底转移)的一线治疗选择。《中国驱动基因阳性非小细胞肺癌脑转移临床诊疗指南(2025版)》明确提出,对于无症状的脑转移患者,可优先选择靶向治疗,推迟放疗或手术干预。这一“全身治疗优先”的理念,深刻改变了颅底转移瘤的治疗序列。
支持治疗不容忽视。对于伴有明显瘤周水肿或占位效应的患者,使用糖皮质激素(如地塞米松)可快速减轻水肿,缓解症状。抗癫痫药物用于预防或治疗肿瘤相关的癫痫发作。这些措施是保障患者安全、为后续抗肿瘤治疗创造条件的必要基础。
患者及家属高频疑问解答
问:穿刺活检会导致肿瘤扩散或种植吗?
答:现代影像引导下的穿刺活检技术(如CT或超声引导)已非常精准,针道种植转移的风险极低,通常低于1%。临床实践中,获取明确病理诊断所带来的治疗指导价值,远大于这一微小风险。病理诊断是制定正确治疗方案的前提,尤其是对于需要靶向或免疫治疗的患者。
问:手术后一定会出现面瘫或面部麻木吗?
答:不一定。术后神经功能损伤的风险与肿瘤和神经的密切程度、手术入路及术者经验直接相关。对于良性、边界清晰的肿瘤(如神经鞘瘤),精细的显微外科技术可以很好地分离并保护面神经、三叉神经等。对于恶性肿瘤侵犯或包裹神经时,为求根治可能需牺牲部分神经功能。术前神经电生理监测和术中导航技术的应用,已大大提高了神经保护的成功率。
问:如果是转移瘤,还有手术必要吗?
答:需要综合评估。手术价值在于:1.获取足够组织进行病理和全面的分子检测;2.解除占位效应,迅速缓解颅高压或神经压迫症状;3.对于孤立性或寡转移灶,手术切除联合后续放疗可能实现长期局部控制。决策需基于转移灶数量、大小、位置、原发灶控制情况、全身治疗有效性及患者一般状况,由多学科团队共同讨论决定。
问:治疗后需要多久复查一次?
答:随访方案个体化,但一般遵循密集随访原则。治疗后前2年,通常建议每3-4个月进行一次临床评估和头部增强MRI检查,因为此期间复发风险最高。2-5年可延长至每6个月一次,5年后可每年复查一次。同时需根据原发肿瘤类型监测全身情况。任何新出现的头痛、面部麻木、复视等症状都应及时就诊。
问:除了手术和放疗,还有别的治疗选择吗?
答:有。系统治疗是转移性肿瘤的基石,包括化疗、靶向治疗和免疫治疗。特别是对于驱动基因阳性的肺癌、乳腺癌等,靶向药物能有效控制包括颅底在内的全身病灶。免疫治疗在部分肿瘤中也显示出对颅内病灶的活性。这些药物可与局部治疗(手术/放疗)序贯或联合使用,形成“全身+局部”的整合治疗模式。
- 文章标题:脑转移右侧颞下窝团块严重吗?
- 更新时间:2026-02-28 13:43:49

 400-029-0925
400-029-0925