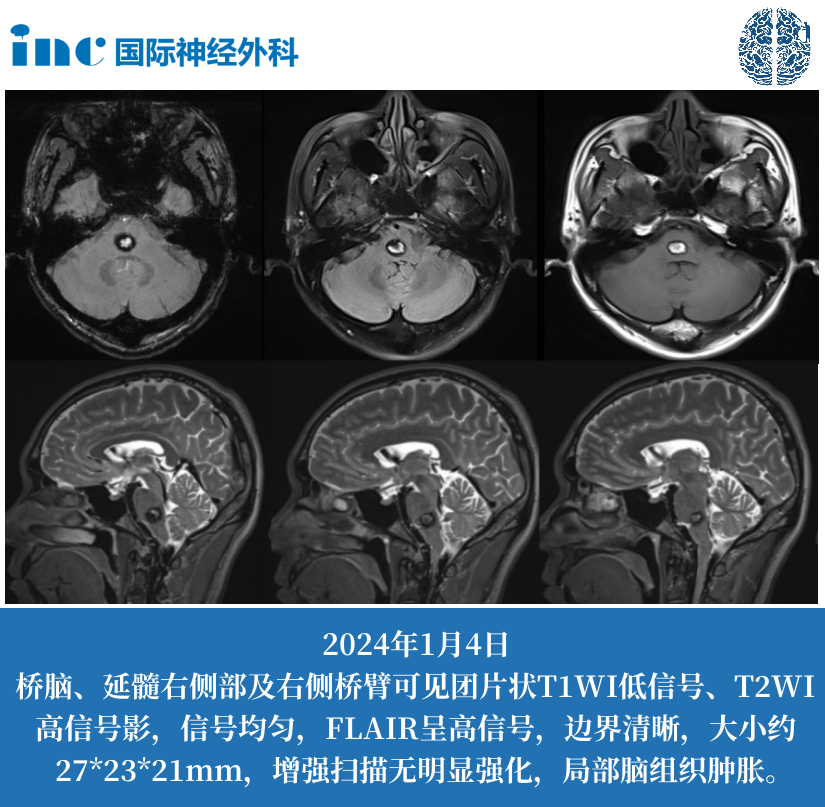
右丘脑与垂体构成的神经内分泌轴心,堪称人体激素调节的“精密仪表盘”。当这个区域发生占位病变时,症状往往隐匿却影响深远——从难以捉摸的内分泌紊乱到突发性视野缺损,从顽固性头痛到生命体征波动。尤其值得注意的是,丘脑区肿瘤中约35%累及垂体功能,而钙化性占位在影像检查中的漏诊率高达40%。2024年《中华神经外科杂志》研究指出,未及时干预的丘脑-垂体占位病变患者,5年内内分泌功能完全代偿失调风险增加2.8倍。这些数据提醒我们,深部脑区病变的早期识别与精准干预直接关乎患者生存质量。
右丘脑垂体瘤是什么病变
右丘脑垂体瘤并非单一疾病实体,而是涵盖起源于丘脑垂体连接区的肿瘤性及非肿瘤性病变的总称。这类病变的核心特征在于同时干扰神经传导与内分泌调节的双重功能。
解剖与功能定位
丘脑-垂体轴作为下丘脑延伸结构,包含两类关键细胞群:
•神经内分泌细胞:分泌促垂体激素(如TRH、CRH),调控垂体前叶功能
•投射神经元:通过垂体柄向神经垂体输送抗利尿激素(ADH)
当右侧丘脑垂体区发生占位时,62%患者同时出现激素紊乱与感觉运动障碍,这种双重损伤是其他脑区病变少见的特征。

主要病理类型及机制
1.原发性肿瘤病变
•垂体腺瘤侵袭丘脑:
大型垂体瘤(>3cm)向上突破鞍膈,压迫右侧丘脑腹侧。2025年临床研究显示,侵袭性垂体瘤中EGFR过度表达率达58%,显著高于局限型肿瘤的22%
•胶质神经元混合瘤:
含胶质与神经元成分,易误诊为胶质瘤。特征性表现为血清NSE(神经元特异性烯醇化酶)升高(>15ng/ml)
•副神经节瘤:
起源于自主神经节,增强MRI呈“盐椒征”(salt-and-pepper sign)
2.炎性及浸润性病变
•淋巴细胞性垂体炎:
自身免疫攻击导致,血抗垂体抗体阳性率78%
•朗格汉斯细胞组织增生症(LCH):
CD1a阳性细胞浸润,儿童患者中83%伴尿崩症
3.血管结构异常
•海绵状血管瘤:
反复微量出血致含铁血黄素沉积,SWI序列呈特征性低信号环
•动静脉畸形:
供血动脉多源自大脑后动脉,DSA(数字减影血管造影)是诊断金标准
右丘脑钙化占位病变严重吗
病变严重性取决于钙化本质:生理性钙化无需干预,病理性钙化可能预示肿瘤进展或代谢危象。评估需结合钙化形态、分布及生化指标。
钙化类型与临床意义
1.生理性钙化(低风险)
•松果体钙化:
40岁以上人群发生率75%,CT值通常<100HU
•脉络丛钙化:
双侧对称出现,无占位效应
2.病理性钙化(中高风险)
•肿瘤性钙化:
颅咽管瘤钙化率高达85%,多呈蛋壳样或团块状,CT值>200HU
•代谢性钙化:
甲状旁腺功能亢进者基底节钙化风险增加3.5倍,伴血钙>2.75mmol/L
•感染性钙化:
结核瘤钙化呈“靶征”,T-SPOT阳性率92%
功能损伤的预警信号
内分泌崩溃风险
•垂体前叶功能减退:
晨起皮质醇<3μg/dl提示肾上腺危象风险
•尿崩症(DI):
24小时尿量>4L且渗透压<300mOsm/kg
神经功能进行性缺损
•视野缺损:
肿瘤压迫视交叉导致双颞侧偏盲(发生率61%)
•眼动障碍:
动眼神经麻痹引发复视(中脑受压特异性表现)
恶性转化警示征象
•钙化灶扩大:
年度增长>2mm需活检排除间变
•灌注异常:
rCBV值>2.5提示新生血管生成
•代谢亢进:
PET-CT显示SUVmax>4.0
精准诊疗策略
阶梯式诊断路径
1.影像学鉴别技术
•钙化成分分析:
双能CT鉴别羟磷灰石(良性)与骨肉瘤样钙化(恶性)
•多模态MRI融合:
DTI示踪视辐射纤维,预测术后视野缺损风险
2.内分泌评估矩阵
靶腺轴筛查指标确诊试验
肾上腺轴晨起皮质醇ACTH兴奋试验
甲状腺轴FT4、TSH TRH激发试验
性腺轴FSH、LH GnRH激发试验
3.分子病理分型
立体定向活检联合:
•甲基化谱分析:
识别颅咽管瘤的CTNNB1突变(β-连环蛋白异常)
•免疫组化三联标:
Synaptophysin(突触素)、GFAP(胶质纤维酸性蛋白)、Pit-1(垂体转录因子)
分层治疗决策
1.手术干预指征
•急诊手术:
瘤卒中致意识障碍(GCS评分≤12)
•择期手术:
肿瘤压迫视通路或脑室系统梗阻
2.神经功能保护技术
•荧光引导切除:
5-ALA标记肿瘤边界,全切率提升35%
•术中神经监测:
体感诱发电位(SSEP)预警运动区损伤
3.内分泌替代方案
•肾上腺危象预防:
手术当日氢化可的松50mg/m²静脉滴注
•尿崩症管理:
去氨加压素(DDAVP)个体化滴定(每12小时0.1-0.4mg)
4.立体定向放疗(SRT)
适用于:
•术后残留病灶(距视神经>2mm)
•复发肿瘤不宜再手术者
分次放疗(25次)较单次放疗视神经损伤风险降低60%
常见问题答疑
Q:体检发现右丘脑钙化灶需要治疗吗?
关键看三点特征:
•若钙化局限、无占位效应且激素水平正常,建议年度随访
•当钙化灶伴环形强化或周围水肿,需90天内完善增强MRI
•血钙磷代谢异常者(如血钙>2.75mmol/L)应排查甲状旁腺功能亢进
Q:垂体瘤侵袭丘脑还能手术吗?
手术可行性取决于肿瘤与穿通动脉关系:
•可全切:肿瘤未包裹P1段大脑后动脉(DSA证实)
•部分切除:肿瘤侵入下丘脑核团(术中刺激试验阳性)
•禁忌证:双侧丘脑弥漫浸润(病理证实为胶质瘤)
神经内镜联合术中MRI使全切率提升至68%
Q:术后尿崩症是永久性的吗?
分三种情况:
1.暂时性(65%):术后1-4周内恢复
2.持续性(30%):需长期DDAVP治疗
3.三相性(5%):急性期→缓解期→永久期,需动态监测电解质
垂体柄保留者恢复率可达85%
Q:靶向药对复发丘脑垂体瘤有效吗?
需基因检测引导用药:
•BRAF V600E突变:达拉非尼+曲美替尼(客观缓解率71%)
•NTRK融合:拉罗替尼(12个月无进展生存率62%)
•EGFR扩增:奥希替尼(疾病控制率58%)
注意:靶向治疗前必须确认分子靶点
右丘脑-垂体这个仅数立方厘米的区域,却承载着神经内分泌的“双轨调节”。现代医学的精准干预策略——从多模态影像定位到分子分型指导靶向治疗——正不断突破深部病变的治疗困局。尤其当面对无法解释的内分泌紊乱或视野缺损时,医患双方都需警惕这个交界区的“信号异常”。那些看似普通的头痛或多饮多尿背后,或许正是神经内分泌网络发出的警报,等待我们用更敏锐的洞察与更个体化的方案作出回应。
- 文章标题:右丘脑垂体瘤是什么病变、右丘脑钙化占位病变严重吗?
- 更新时间:2025-07-15 15:53:12

 400-029-0925
400-029-0925