张频繁的恶心呕吐原来是脑肿瘤在为非作歹!女士连续三个月晨起呕吐,一直当作胃病治疗,直到某天出现喷射状呕吐伴剧烈头痛,才被确诊为小脑胶质瘤。这种被误诊的案例屡见不鲜——脑肿瘤引发的呕吐占儿童肿瘤首诊症状的73%-94%,成人中也有30%患者以呕吐为首发信号。与普通恶心不同,肿瘤性呕吐具有“三无特征”:无恶心前兆、与进食无关、止吐药无效。本文将揭示脑肿瘤呕吐的独特机制、危险信号图谱及科学应对策略。
一、脑肿瘤呕吐的病理机制:颅内高压的致命连锁反应
1.压力传导的物理压迫
•脑嵴液循环梗阻:肿瘤阻塞脑室系统(如第四脑室),导致脑嵴液(大脑周围的透明液体)蓄积,颅压骤升刺激呕吐中枢。
•占位效应:肿瘤体积每增加10ml,颅内压上升15-20mmHg,直接牵拉脑膜痛觉神经。
2.神经中枢的直接侵袭
•延髓呕吐中枢受激:脑干肿瘤(如胶质瘤)直接刺激控制呕吐的神经核团。
•前庭神经受累:听神经瘤引发眩晕伴喷射性呕吐,占位病变患者的86%。
3.激素分泌紊乱
垂体瘤分泌异常激素(如促肾上腺皮质激素),引发电解质失衡导致顽固性恶心。
关键数据:后颅窝肿瘤患者中,92%出现晨起喷射状呕吐,其中儿童占比达64%。
二、识别高危信号:肿瘤性呕吐的“死亡指纹”
1.时间模式
•晨峰现象:75%发生于清晨5-7点(平卧致颅压峰值)。
•体位触发:转头或弯腰时突发呕吐(第四脑室肿瘤的布朗征)。
2.呕吐特征
类型脑肿瘤呕吐胃肠炎呕吐
前驱症状无恶心感明显恶心/腹痛
呕吐方式喷射状(射程>0.5米)胃内容物缓慢涌出
缓解机制坐立位减轻止吐药有效
3.必查伴随症状
•头痛进行性加重(85%患者)
•视力骤降(鞍区肿瘤压迫视神经)
•共济失调(小脑肿瘤致走路摇晃)
案例警示:8岁男孩强强因晨吐被误诊为胃肠炎3个月,直至走路跌倒才确诊小脑髓母细胞瘤。
三、诊断路径:从呕吐到确诊的黄金四步
1.症状日记法
记录:呕吐时间/频率/触发姿势/伴随症状(如视物重影)
2.急诊初筛
•眼底检查:视乳头水肿(颅压>20mmHg的敏感指标)
•神经定位测试:闭目站立试验(小脑功能筛查)
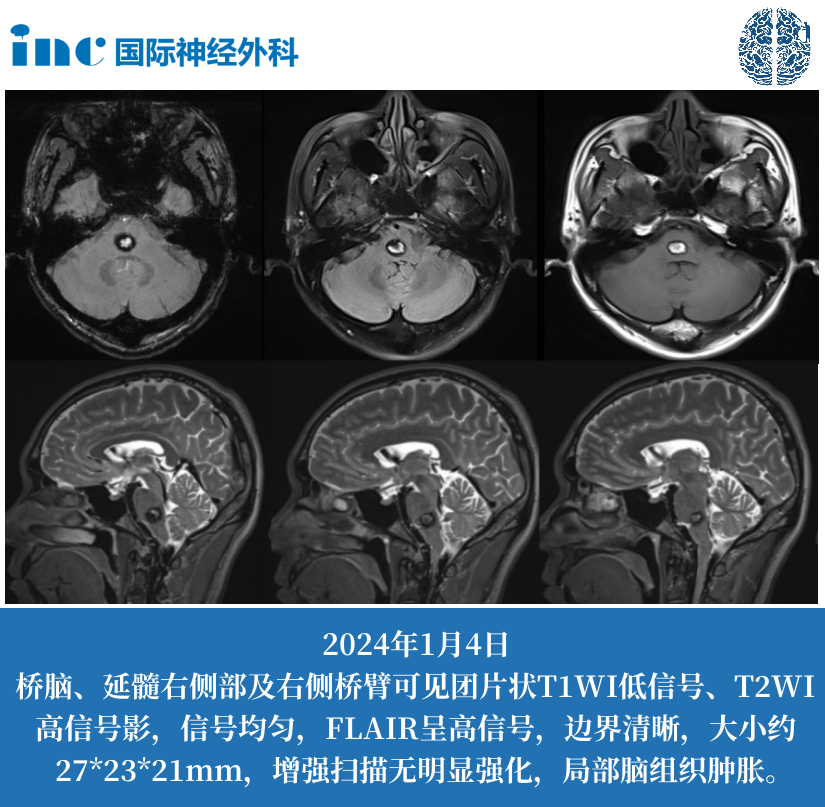
3.影像学确诊
•MRI增强扫描:检出率>95%(最小识别3mm病灶)
•CT补充指征:突发呕吐+意识障碍(排除脑出血)
4.针对性检测
•垂体瘤:催乳素/生长激素检测
•转移瘤:全身PET-CT寻原发灶
临床陷阱:普通CT漏诊后颅窝肿瘤率达40%,高度怀疑时务必选择MRI。
四、分层治疗:从根治到症状控制
1.病因治疗
•手术切除:脑膜瘤全切后呕吐消失率92%
•脑室分流术:解除梗阻性脑积水(颅压立降50%以上)
2.药物紧急控症
•降颅压三联针:甘露醇+地塞米松+呋塞米
•镇吐新方案:奥氮平(阻断延髓多巴胺受体)
3.晚期支持治疗
•营养管植入(防误吸性肺炎)
•前庭康复训练(改善眩晕相关呕吐)
生存率对比:胶质瘤呕吐患者早诊组(<2月)5年生存率38%,延误组仅12%。
五、预防性策略:高危人群的生存指南
三类必筛人群
1.癌症幸存者(肺癌/乳腺癌脑转移率25%)
2.神经纤维瘤病家族史者(年发病率提升50倍)
3.长期电离辐射暴露者(放射科/核工业从业者)
居家管理四法则
•睡姿干预:抬高床头30°(减少平卧颅压)
•晨起程序:醒后静坐3分钟再活动
•饮食管理:限制液体摄入(每日<1.5L)
•呕吐应急包:医用吸痰器+防误吸侧卧垫
权威建议:连续3天晨起喷射状呕吐,需72小时内完成神经影像检查。
你的疑惑解答
Q1:吃坏肚子呕吐和脑肿瘤呕吐如何区分?
关键看三点:
1.是否完全无恶心先兆突然喷射?
2.坐起后呕吐是否减轻?
3.是否伴随视力模煳或走路不稳?
满足任两点需立即就诊。
Q2:儿童反复呕吐什么情况必须查脑部?
出现“红灯三联征”:
•呕吐后仍能立即进食(非胃肠疾病特征)
•晨起走路易跌倒
•学习成绩断崖式下降
具备两项需48小时内MRI。
Q3:胃镜和头颅CT都正常,还能是什么原因?
需排查:
•前庭神经炎(眩晕试验阳性)
•肾上腺皮质功能减退(血皮质醇<3μg/dl)
•药物性呕吐(如化疗药/阿片类)。
Q4:脑肿瘤术后呕吐又加重说明什么?
可能提示:
•手术区域水肿(术后2周内常见)
•脑嵴液通路未恢复(需复查MRI)
•肿瘤复发(新发头痛+视力下降)。
- 文章标题:频繁的恶心呕吐原来是脑肿瘤在为非作歹!
- 更新时间:2025-07-26 14:50:40

 400-029-0925
400-029-0925