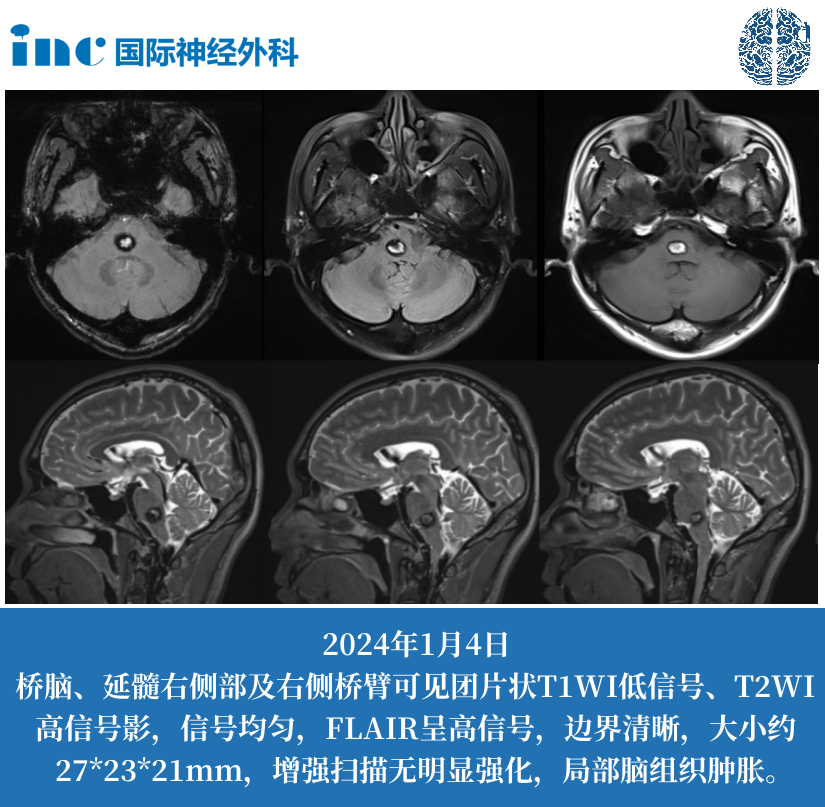
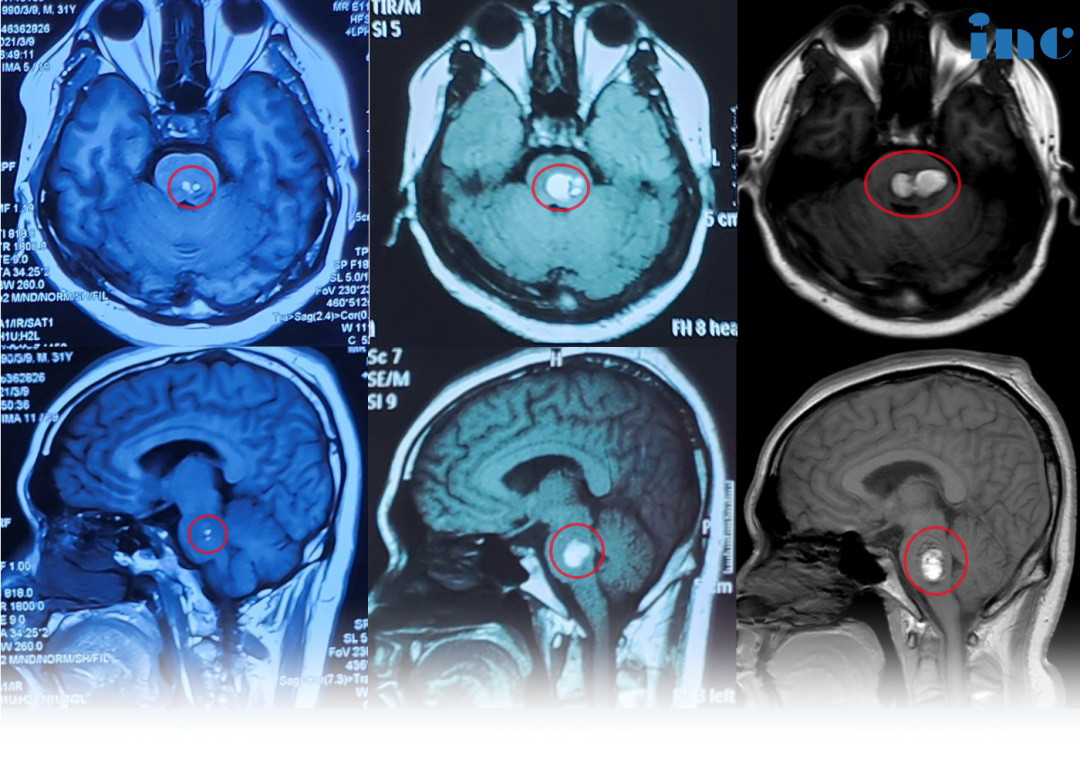
颅底前中后颅窝包括什么?颅骨位于脊柱上方,由23块形状和大小不同的扁骨和不规则骨组成(中耳的3对听小骨未计入)。它以眶上缘及外耳门上缘连线为分界线,分为脑颅和面颅两部分。颅底内面凹凸不平,呈现出明显的三级阶梯状凹陷,自前向后分别为颅前窝、颅中窝和颅后窝。这三大凹陷不仅承托着大脑的重要结构,更是神经血管进出颅腔的必经之路,其复杂的解剖结构直接关系到神经外科、耳鼻喉科等多个临床领域的诊疗实践。
1颅底的三大分区:功能定位与临床意义
颅底内面的阶梯状结构并非随意形成,而是与大脑的解剖结构完美适配。我们看到,颅前窝位置最高,容纳着大脑的额叶;颅中窝位于中部,承托着颞叶和垂体等重要结构;而颅后窝最为深邃,是小脑、脑干等生命中枢的所在地。这种精妙的分层结构不仅最大限度地利用了有限的颅腔空间,还将大脑的不同功能区域进行了物理隔离,在一定程度上提供了保护作用。
从临床角度看,颅底骨质的厚薄并不均匀。统计显示,约70%的颅底骨折发生在颅中窝,这与其含有大量孔裂和空腔结构(如蝶窦)密切相关。而不同部位的骨折又会引发不同的临床症状:颅前窝骨折可能导致嗅觉丧失或脑脊液鼻漏;颅中窝骨折可能影响视神经或面神经;颅后窝骨折则可能危及生命中枢。理解颅底前中后窝的构成,是准确诊断和治疗这些损伤的基础。

2颅前窝:额叶的“底盘”与嗅觉通路
2.1骨骼构成与关键结构
颅前窝作为颅窝序列的起始部分,主要由三块骨骼构成:额骨的眶部、筛骨的筛板以及蝶骨小翼。这些骨骼共同形成了一个浅而宽阔的平台,支撑着大脑的额叶。在正中央状线上,我们可以观察到一系列重要标志:额嵴为大脑镰提供附着点;盲孔是胚胎期发育的遗迹;鸡冠则是筛板正中的骨性突起,也是大脑镰前部的附着点。
筛板是颅前窝最薄弱的环节,其上分布着数十个筛孔,嗅神经的根丝(嗅丝)正是通过这些微小的通道进入颅腔,传递嗅觉信息。这一区域的骨折极易损伤这些脆弱的神经结构,导致嗅觉减退或丧失。同时,由于筛板与鼻腔仅一层薄骨片之隔,外伤时很容易引发脑脊液鼻漏。
2.2临床关联与影像特点
在CT影像上,颅前窝的界限清晰可辨。额骨的眶部构成眶顶,其骨折可导致结膜下出血,形成典型的“眼镜征”或“熊猫眼”。筛板的骨折线有时极为细微,需要薄层扫描甚至三维重建才能准确识别。值得一提的是,约10%的人群存在筛板不对称或局部缺损,这在影像解读时需注意与病理性改变相鉴别。
颅前窝还与副鼻窦系统关系密切。额窦后壁、筛窦顶壁均构成颅前窝的一部分,这些窦腔的感染可能直接蔓延至颅内,引起脑膜炎或脑脓肿。因此,临床对额窦炎、筛窦炎的治疗需格外谨慎,防止颅内并发症的发生。
3颅中窝:颅底的“交通枢纽”
3.1中央部:蝶鞍与垂体窝
颅中窝形如蝴蝶,可分为较小的中央部和两个较大而凹陷的外侧部。其中央部由蝶骨体上部构成,最重要的结构当属蝶鞍。蝶鞍中央的凹陷为垂体窝,容纳着人体内分泌系统的总枢纽——脑垂体。垂体窝前方为鞍结节,后方为鞍背,它们共同围成一个相对封闭的骨性空间,对垂体起到保护作用。
鞍背两侧角向上突起形成后床突,而蝶骨小翼后缘的内侧端增厚则形成前床突。这些结构为硬脑膜褶皱提供附着点,共同构成鞍膈,对垂体上方进行部分覆盖。蝶鞍两侧的浅沟为颈动脉沟,颈内动脉经此沟通过。
3.2两侧部:神经血管的复杂通道
颅中窝的两侧部由蝶骨大翼、颞骨岩部前面和颞鳞一部分构成,容纳大脑的颞叶。这一区域的最大特点是孔裂密集,成为神经血管进出颅腔的重要通道。这些孔裂排列有一定的规律,大致呈半圆形分布,包括:
•眶上裂:位于蝶骨大翼与小翼之间,是颅中窝最大的裂孔,动眼神经(Ⅲ)、滑车神经(Ⅳ)、展神经(Ⅵ)、三叉神经眼支(V1)及眼上静脉经此通过。
•圆孔:位于眶上裂内侧端后方,三叉神经上颌支(V2)通过此孔。
•卵圆孔:位于圆孔后外方,内有下颌神经(V3)和副脑膜动脉通过。
•棘孔:卵圆孔后外侧,脑膜中动脉经此入颅。
此外,颅中窝还有视神经管(视神经及眼动脉通过)、破裂孔(颈内动脉、交感神经丛通过)等重要通道。这些结构在影像诊断中具有重要定位价值,例如脑膜中动脉沟起自棘孔,分前后两支分布于颅中窝硬脑膜,是硬膜外血肿的重要血管标志。
4颅后窝:生命中枢的“堡垒”
4.1骨骼构成与枕骨大孔
颅后窝是三个颅窝中最大和最深的凹陷,主要由枕骨和颞骨岩部后上面组成。窝的中央是枕骨大孔,这是颅腔与椎管相连的关键通道,延髓经此与脊髓相连,椎动脉和副神经脊髓根也通过此孔。枕骨大孔前外侧缘有舌下神经管内口,舌下神经(Ⅻ)由此出颅。
在颅腔面,枕骨大孔前方为斜坡,承托脑桥和延髓。后方有十字形隆起,其交汇处为枕内隆凸,是窦汇所在的部位。自枕内隆凸向上有上矢状窦沟,向两侧有横窦沟,后者转而向下前形成乙状窦沟,最终通颈静脉孔。
4.2关键孔裂与神经血管关系
颅后窝的孔裂虽然数量不多,但通过的结构至关重要。颈静脉孔位于枕骨与颞骨岩部之间,舌咽神经(Ⅸ)、迷走神经(Ⅹ)、副神经(Ⅺ)和颈内静脉通过此孔。颈静脉孔的形状不规则且常不对称,这给影像诊断带来一定挑战。
内耳门位于颞骨岩部后面,向前内通入内耳道,面神经(Ⅶ)、前庭蜗神经(Ⅷ)及迷路动脉经此通过。这一区域的病变可能导致面瘫或听力障碍。颞骨岩部后面的弓状隆起对应上半规管的位置,是颅底手术的重要定位标志。
4.3临床重要性及病变特点
颅后窝容量相对较小,且被小脑幕所覆盖,其内结构排列紧密。一旦发生占位性病变(如肿瘤、血肿),很容易导致颅内压增高,甚至引发枕骨大孔疝,危及生命。小脑扁桃体疝入枕骨大孔可压迫延髓呼吸心跳中枢,导致突然死亡。
值得注意的是,颅后窝骨折在头部外伤中虽然相对少见,但后果严重。这类骨折可能伤及舌咽、迷走、副神经和舌下神经,引起吞咽困难、声音嘶哑、舌肌瘫痪等综合症状。乳突部皮下淤血(Battle征)是颅后窝骨折的典型体征。
5颅底孔裂:脑血管神经的“门户”
颅底内面共有约24处骨性孔裂,这些结构是神经传导与血管通行的关键通道。从功能上看,这些孔裂可分为三类:单纯神经通道(如视神经管)、单纯血管通道(如棘孔)以及混合性通道(如颈静脉孔)。
颅前窝的孔裂相对简单,主要以筛板上的筛孔为主,约20-30个,嗅神经丝由此入颅。这些细微的通道在颅底骨折时极易受损,导致嗅觉障碍。由于筛板与鼻腔紧密相邻,此处骨折常引起脑脊液鼻漏。
颅中窝是孔裂最为集中的区域,这些结构呈半圆形排列于蝶骨大翼根部。眶上裂是最大的颅中窝裂孔,共有5种神经血管成分通过。有趣的是,所有支配眼球运动的神经(动眼、滑车、展神经)均经此裂出入眶,这使得眶上裂综合征具有特征性的临床表现:眼球固定、上睑下垂、瞳孔散大等。
颅后窝的孔裂数量不多但功能重要。舌下神经管专门传输舌下神经,控制舌肌运动。颈静脉孔则结构复杂,通常分为神经部(舌咽神经、岩下窦)和血管部(迷走神经、副神经、颈内静脉)。这些孔裂的形态和位置个体差异显著,在手术前需仔细评估影像资料。
6颅底骨折的定位:临床表现与处理原则
6.1颅前窝骨折的特点
颅前窝骨折常累及筛骨筛板或额窦后壁。由于筛板甚薄,且附着其上的嗅丝缺乏韧性,外伤时极易撕裂嗅神经导致嗅觉丧失。同时,脑膜和鼻腔顶部黏膜常被撕裂,引起脑脊液鼻漏。血液和脑脊液可能经额窦或筛窦流入鼻腔,也可渗入眶内组织,形成典型的“眼镜征”或“熊猫眼”。
对于颅前窝骨折引起的脑脊液漏,传统治疗主张抬高床头、避免用力擤鼻等保守措施。多数病例在2周内可自愈,若持续不愈,则需考虑手术修补。
6.2颅中窝骨折的复杂性
颅中窝骨折在颅底骨折中占比最高,这与其中间蝶窦、两侧颞骨岩部等薄弱结构密切相关。颞骨岩部骨折可根据与岩骨长轴的关系分为纵行骨折(70-80%)和横行骨折(20%)。
岩部纵行骨折常波及鼓室盖,导致鼓膜破裂,血液和脑脊液经外耳道流出,形成耳漏。若鼓膜未破,液体可沿咽鼓管流至鼻咽部,需与颅前窝骨折鉴别。这类骨折常损伤面神经,引起周围性面瘫。
岩部横行骨折易损伤内耳结构,导致听力严重丧失或前庭功能障碍。若骨折线累及蝶鞍,可能损伤垂体和下丘脑,引起内分泌紊乱。
6.3颅后窝骨折的危险性
颅后窝骨折虽然相对少见,但最为危险。这类骨折常累及岩骨和枕骨基部,在乳突和枕下部可见皮下淤血(Battle征)。若骨折线穿过颈静脉孔,可能损伤舌咽、迷走和副神经,引起颈静脉孔综合征:表现为吞咽困难、声音嘶哑和胸锁乳突肌瘫痪。
最危险的情况是骨折波及枕骨大孔,可能直接损伤延髓生命中枢,导致呼吸心跳骤停。因此,对于颅后窝骨折的患者,必须密切监测生命体征,随时准备应急处理。
7颅底内面观的影像学检查与临床应用
7.1 CT检查的优势与局限
CT是评估颅底骨折的首选影像学方法。CT图像密度分辨率高,且无重叠干扰,能清晰显示骨折线的走向、碎骨片移位情况。特别是对于凹陷性、粉碎性骨折,CT诊断优势明显。
但颅底结构复杂,自然孔裂和骨缝众多,这给诊断带来了挑战。例如,无移位的线性骨折可能与骨缝混淆,需要多平面重建甚至三维重建辅助鉴别。常见的误解点包括:将蝶岩裂误认为骨折线,或将正常骨缝误判为骨折。
7.2 MRI的互补价值
虽然CT在显示骨质方面优势明显,但MRI能更好地评估软组织损伤。例如,MRI可直接显示神经血管束的受压、扭曲或断裂情况。在颅底肿瘤侵犯、炎症等病变中,MRI能清晰显示病变范围及与周边结构的关系。
对于颅底骨折引起的脑脊液漏,MRI水成像技术能准确显示漏口位置,为手术修补提供精确引导。此外,MRI在评估颅神经损伤方面也具有不可替代的价值。
7.3三维重建技术的应用
随着影像技术的发展,三维重建在颅底病变诊断中的作用日益突出。通过容积再现(VR)和表面遮盖显示(SSD)等技术,能立体、直观地展示复杂骨折线的走行和骨块移位情况。
在手术规划中,三维重建模型可帮助医生预先了解骨折形态,选择合适的手术入路和内固定材料。对于教学和医患沟通,三维图像也比二维切片更易理解。
8颅底相关疾病与诊疗进展
8.1常见颅底疾病谱
除骨折外,颅底还易发生多种疾病。骨化性纤维瘤(OF)是一种由纤维组织和骨组织构成的良性骨肿瘤,常累及面颅骨,尤以下颌骨多见。这类肿瘤通常呈膨胀性生长,体积较大时可压迫周围组织器官,产生相应临床症状。
颅底肿瘤可根据起源分为原发性(如脑膜瘤、神经鞘瘤)和继发性(如鼻咽癌颅底侵犯)两大类。不同部位的肿瘤临床表现各异:鞍区肿瘤常导致视觉障碍和内分泌紊乱;桥小脑角区肿瘤多引起听力下降和面瘫;斜坡区肿瘤则可能压迫脑干,引起长束征。
8.2诊疗进展与手术创新
随着微创技术的发展,颅底手术的精准度和安全性显著提高。内镜下经鼻蝶窦入路已成为垂体瘤切除的经典术式,创伤小,恢复快。对于颅后窝肿瘤,乙状窦后入路能有效暴露桥小脑角区,同时保护重要神经血管。
术中神经导航技术的应用,使医生能实时了解手术器械与病灶、重要结构的三维空间关系,最大限度保护正常组织。神经生理监测则能及时预警神经损伤风险,降低术后并发症。
表:颅底三大窝的主要特征对比
| 特征 | 颅前窝 | 颅中窝 | 颅后窝 |
| 位置 | 最前上方 | 中部 | 最后下方 |
| 主要骨骼 | 额骨眶部、筛骨筛板、蝶骨小翼 | 蝶骨体及大翼、颞骨岩部 | 枕骨、颞骨岩部后上面 |
| 容纳脑组织 | 额叶 | 颞叶、垂体 | 小脑、脑干 |
| 主要孔裂 | 筛孔 | 视神经管、眶上裂、圆孔、卵圆孔、棘孔 | 内耳门、颈静脉孔、舌下神经管 |
| 典型骨折症状 | 嗅觉丧失、脑脊液鼻漏、"熊猫眼" | 脑脊液耳漏、面听神经损伤、搏动性突眼 | 后组颅神经损伤、Battle征、延髓受压 |
| 常见病变 | 嗅沟脑膜瘤、额窦粘液囊肿 | 垂体瘤、中颅窝脑膜瘤、三叉神经鞘瘤 | 听神经瘤、桥小脑角脑膜瘤、Chiari畸形 |
总结
颅底前、中、后窝的解剖结构复杂而精密,三个窝呈阶梯状排列,承托大脑主要结构,并为神经血管提供通行通道。掌握这些结构的正常解剖及其临床意义,对于颅底疾病的诊断、治疗和预后评估至关重要。随着影像技术的进步和微创手术的发展,颅底外科已进入精准时代,但这一切都建立在扎实的解剖知识基础之上。对临床医生而言,理解颅底不仅是技术问题,更是提升诊疗水平的关键。
常见问答
颅底骨折后出现脑脊液漏,应该如何处理?
脑脊液漏是颅底骨折的常见并发症。切忌堵塞鼻腔或耳道,以免引发颅内感染。患者应保持头部高位,避免用力擤鼻、咳嗽或打喷嚏。多数案例在保守治疗2周内自愈,若持续不愈需手术修补。
哪些颅底孔裂最容易损伤重要神经?
眶上裂汇聚了所有控制眼球运动的神经,损伤会导致全眼肌瘫痪。颈静脉孔通过后组颅神经(舌咽、迷走、副神经),损伤可引起吞咽困难和声音嘶哑。内耳道损伤则影响面神经和前庭蜗神经,导致面瘫和听力障碍。
影像学检查如何选择?CT还是MRI?
CT是显示颅底骨质结构的首选,特别适合骨折诊断。MRI则优于显示软组织病变,如神经、血管损伤或肿瘤侵犯。两者常互补使用,为临床提供全面信息。
- 文章标题:颅底前中后颅窝包括什么?
- 更新时间:2026-01-28 13:53:24

 400-029-0925
400-029-0925