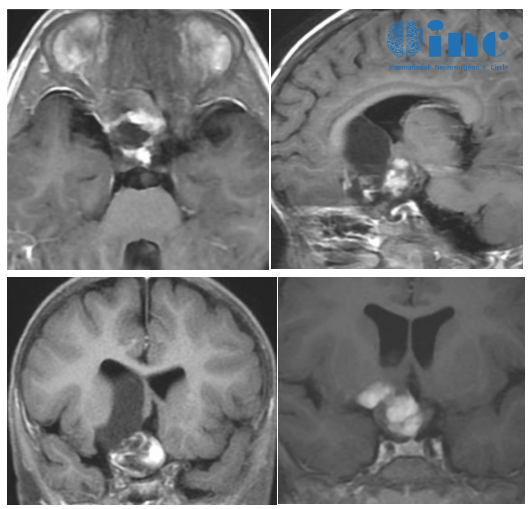
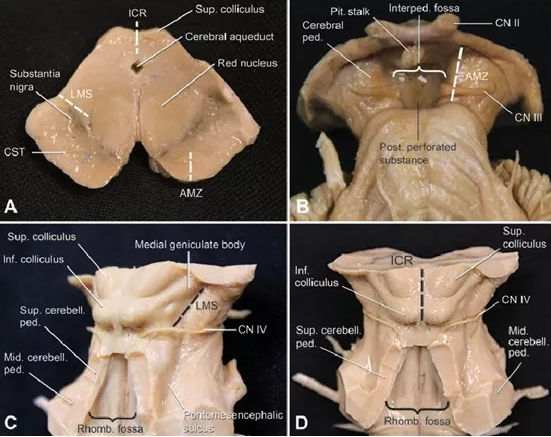
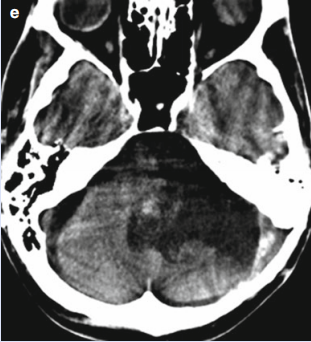
海绵窦区容易长什么肿瘤?您是否知道,颅内一个拇指尖大小的区域,却能让医生在手术时如履薄冰?许多人误以为,肿瘤的“好坏”只看它的病理类型。然而,在神经外科领域,医生们常常强调“位置决定风险”。海绵窦这个位置,就是这句话最生动的诠释。即便是生长缓慢的良性肿瘤,一旦“落户”于此,其诊治难度和风险也会成倍增加。今天,我们就来深入这个危险的“交通枢纽”,看看它容易“招惹”哪些肿瘤,以及我们该如何应对。
海绵窦为什么是危险区域?
简单说,它的解剖结构太复杂、太关键了。您可以把它想象成颅底深处一个由静脉血管构成的“海绵状”腔隙网络,左右各一个。它的“危险”,不在于自身,而在于与它为邻的那些“重要住户”。
首先,几条为大脑供血的关键动脉直接从中穿过。其中最重要的就是颈内动脉海绵窦段,它是大脑血液供应的“主干道”之一。任何肿瘤压迫或侵犯这根血管,都可能带来灾难性后果。
其次,这里简直是“神经高速公路的立交桥”。掌管我们眼球运动的动眼神经、滑车神经、外展神经,以及负责面部感觉的三叉神经分支,都从这里穿行或紧贴其壁。正因为神经如此密集,这个区域的肿瘤,哪怕体积很小,也容易引起复视、面部麻木等信号。
最后,它毗邻的结构个个都“惹不起”。上方是大脑垂体、视交叉,内侧是蝶窦,后方则是脑干。这种“牵一发而动全身”的格局,使得肿瘤生长没有缓冲地带,直接威胁核心功能。

海绵窦区常见的肿瘤类型有哪些?
那么,具体有哪些肿瘤偏爱这个特殊位置呢?它们大多并非原发于海绵窦本身,而是从邻近结构“长过来”或“钻进来”的。以下是几种最常见的类型。
这是海绵窦区最常见的肿瘤之一。它起源于覆盖在大脑表面的脑膜细胞,当这些细胞在海绵窦外侧壁的硬脑膜上过度增生时,就形成了海绵窦脑膜瘤。
这类肿瘤绝大多数是良性的,生长也通常缓慢。但麻烦就在于,它像一个“糊墙”的石膏,喜欢沿着海绵窦的腔隙和墙壁“爬行生长”,将里面的神经和血管包裹起来。这导致手术完全切除极其困难,极易损伤神经。
我们看到《新英格兰医学杂志》上的一篇综述指出,海绵窦脑膜瘤的全切率相比其他部位显著偏低。因此,治疗策略往往更强调个体化,并非所有都需要激进手术。
神经鞘瘤
这类肿瘤来源于神经外层的“鞘膜”细胞。在海绵窦区,最常见的是三叉神经鞘瘤,它来源于负责面部感觉的三叉神经。
患者最早期的症状,往往就是面部麻木、疼痛或感觉异常,像蚂蚁爬一样。随着肿瘤长大,它会挤压海绵窦,进而影响到控制眼球的神经,导致看东西重影。
与脑膜瘤类似,神经鞘瘤也多属良性。但它的位置深,且与脑干关系紧密,手术需要极高的精细度,以在切除肿瘤的同时,保护好神经功能。
海绵状血管瘤
这个名字听起来和“海绵窦”很像,但它们是两回事。海绵状血管瘤是一种血管畸形,由一堆薄壁的、扩张的血管窦组成,形状像桑葚。
它算是海绵窦区比较“地道”的原发性病变了。在磁共振影像上,它有比较特征性的表现。尽管是良性的血管性病变,但它有出血的风险。
一旦出血,会突然加剧对周围神经的压迫,导致症状突然加重。因此,是否需要干预,何时干预,需要神经外科医生结合病灶大小、位置和症状谨慎评估。
垂体腺瘤侵袭性生长
垂体腺瘤本身起源于下方的垂体窝。但当它长得比较大,呈现侵袭性生长时,就很容易向上、向两侧“攻破”鞍膈,侵犯到海绵窦区域。
一旦侵入,肿瘤就可能包绕颈内动脉,或压迫海绵窦内的神经。这会极大地增加手术难度和风险,常常无法一次性全切。治疗常需要神经外科、内分泌科、放疗科等多学科共同制定方案。
其他类型肿瘤
除了以上几种“常客”,还有一些肿瘤也可能出现在此区域,尽管相对少见。例如,脊索瘤(一种起源于胚胎残余的低度恶性肿瘤)、转移性肿瘤(从身体其他部位的癌症转移而来)等。
这些肿瘤的处理原则与上述不同,更需要明确病理诊断,并放在全身性疾病的框架下综合考虑。
面对海绵窦区肿瘤,现代医学有哪些对策?
诊断和治疗这个区域的肿瘤,堪称神经外科领域的“皇冠级”挑战。但现在,我们已不再束手无策。一套以“精准诊断、个体化治疗、多学科协作”为核心的现代策略,正为患者提供更多可能。
诊断:眼睛要“看得清、看得准”
一切治疗的前提是精准诊断。这不仅仅是为了知道“有没有肿瘤”,更是要弄清它是“谁”、长啥样、和邻居关系如何。
高分辨率磁共振是无可替代的“侦察兵”。特别是增强扫描,能清晰显示肿瘤的大小、形态、边界,以及它与颈内动脉、神经的比邻关系,是制定手术计划的地图。
有时,医生还会建议做CT血管成像。它能更直观地展示肿瘤与血管的三维关系,看看血管有没有被推移、包绕甚至狭窄,对于评估手术风险至关重要。
治疗:从“根治手术”到“综合治理”
过去,手术全切是金标准。但对于海绵窦肿瘤,过度追求全切常导致神经功能永久性损伤,得不偿失。现在的理念更倾向于“综合治理”,目标是长期控制肿瘤、保护神经功能、提高生活质量。
1.手术:更微创、更智能
手术仍然是许多症状性肿瘤的首选。但目标已从“不计代价的切除”转变为“安全前提下的最大程度切除”。
术中神经导航就像汽车GPS,能实时精确定位肿瘤和重要结构。神经电生理监测则如同“神经的监护仪”,在手术中持续评估神经功能,一旦有损伤风险就报警。这些技术大大提升了手术的安全性。
2.立体定向放射外科:无刀之“刃”
对于小型、边界清的肿瘤,或者手术残留的肿瘤,立体定向放射外科是一种强大武器。它并非传统开刀,而是将多条高能射线束精确聚焦于肿瘤,给予一次性高剂量照射,“摧毁”肿瘤细胞。
它创伤极小,对于无法耐受手术或肿瘤位置太刁钻的患者是绝佳选择。一项发表在《神经外科杂志》上的长期随访研究显示,对于小型海绵窦脑膜瘤,放射外科的肿瘤控制率可达90%以上。
3.多学科诊疗与定期随访
对于生长缓慢、无症状的偶然发现的肿瘤,“积极监测”本身就是一种治疗策略。定期复查磁共振,观察其生长速度。很多肿瘤可能多年不变,无需立即干预。
而对于复杂的、侵袭性的肿瘤,多学科诊疗团队的价值就凸显出来了。神经外科、影像科、放疗科、肿瘤内科、内分泌科专家坐在一起,共同为患者制定最合适的个体化方案。
关于海绵窦区肿瘤的常见疑问解答
Q1:体检发现海绵窦有个小肿瘤,但没症状,需要马上治疗吗?
A1:不一定。对于体积小、无症状、考虑为良性的海绵窦区肿瘤(如小型脑膜瘤),国内外指南通常推荐“积极观察”。这意味着无需立即手术或放疗,但需定期复查高分辨率磁共振,比如每6-12个月一次,监测其大小和形态变化。只有当肿瘤显示明确生长迹象或开始引起神经症状时,才需启动干预。盲目处理可能带来的风险大于获益。
Q2:如果确诊是良性肿瘤,但引起了复视、面部麻木,该怎么办?
A2:一旦出现症状,通常意味着肿瘤已对神经造成压迫,应考虑积极干预。具体方案取决于肿瘤类型、大小、与血管关系及患者整体状况。手术是直接解除压迫的有效手段,尤其是神经鞘瘤等。若手术风险过高,立体定向放射外科可作为重要选项,它能控制肿瘤生长,部分患者症状可得到缓解或稳定。需由神经外科、放疗科医生综合评估后决定。
Q3:海绵窦区肿瘤手术风险是不是特别大?会面瘫或失明吗?
A3:相比其他部位,该区域手术风险确实较高,主要源于神经血管密集。具体风险与肿瘤性质、与神经血管的粘连程度直接相关。手术可能损伤动眼、滑车、外展神经,导致眼球运动障碍、复视;损伤三叉神经引起面部麻木。但负责面部运动的“面神经”不经过海绵窦,因此手术本身通常不会导致面瘫。视神经位于海绵窦上方,手术中会全力保护,但巨大肿瘤长期压迫本身就可能影响视力。现代技术如神经导航、电生理监测已极大提升了手术安全性。
海绵窦区因其错综复杂的解剖结构,成为了颅内肿瘤诊治中的一块“硬骨头”。生长于此的脑膜瘤、神经鞘瘤、海绵状血管瘤等,无论良恶性,都因其特殊位置而变得棘手。面对它们,现代神经外科的理念已从单一追求手术切除,转变为以保护神经功能和生活质量为核心的综合管理。这背后,离不开高精度影像的“火眼金睛”、显微手术与神经监护技术的保驾护航,以及立体定向放射外科等无创手段的补充。最终,战胜这一复杂区域疾病的关键,在于基于精准诊断的个体化策略,以及神经外科、放疗科、影像科等多学科团队的紧密协作。
- 文章标题:海绵窦区容易长什么肿瘤?
- 更新时间:2026-02-24 14:39:04

 400-029-0925
400-029-0925