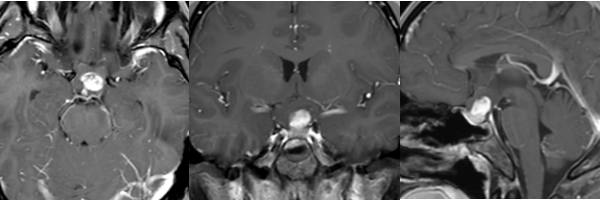
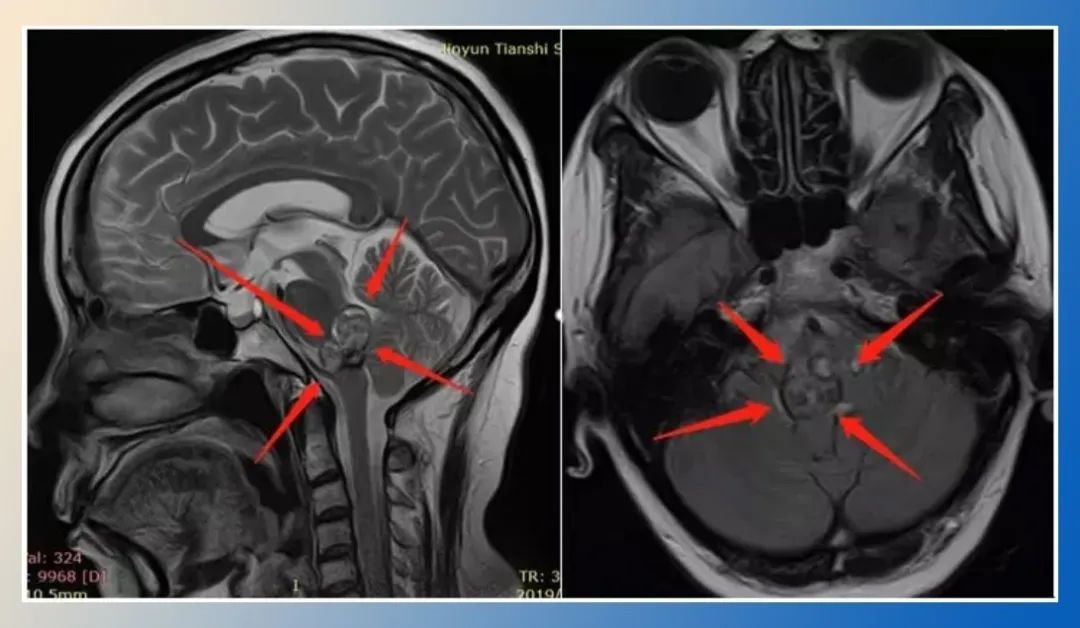
鞍区影像学检查中发现的"哑铃形肿块,跨越鞍上池,垂体瘤向鞍上生长"是内分泌与神经外科的重要警示信号,其解剖位置特殊且病理意义重大。鞍区位于颅底中央,前方为视交叉,上方连通鞍上池,下方容纳垂体,而哑铃形肿块意味着肿瘤已突破鞍隔,形成鞍内-鞍上双向生长的特征性形态。《中国神经外科杂志》2025年多中心研究显示,该类形态的垂体瘤占功能性垂体瘤的38.7%,其中62%的患者在确诊时已存在视交叉压迫。
鞍区解剖与哑铃形肿块形成机制
一、鞍区关键解剖结构
鞍区的解剖屏障与空间限制决定了肿瘤的生长形态:
鞍隔的解剖意义:作为硬脑膜反折形成的隔膜,鞍隔孔径约3-5mm,正常垂体柄通过此孔与下丘脑相连;
鞍上池的空间特征:位于鞍区上方,内有视交叉、下丘脑、Willis环等重要结构,容积约15-20ml;
生长限制因素:肿瘤向上生长受鞍隔束缚,向下受鞍底骨质限制,形成两端大、中间窄的哑铃状外形。

二、垂体瘤鞍上生长的病理过程
(一)生长动力学特征
突破鞍隔的条件:当垂体瘤直径>1cm时,73%会突破鞍隔向鞍上生长,生长速度约0.1-0.3cm/年;
双向压迫效应:鞍内部分压迫正常垂体组织,鞍上部分推挤视交叉及下丘脑;
血供特点:肿瘤血供来自垂体上、下动脉,鞍上部分血供较鞍内丰富20-30%。
(二)功能性与无功能性差异
泌乳素瘤:占鞍上生长垂体瘤的45%,雌激素刺激下易快速生长,妊娠期间鞍上扩展风险增加3倍;
生长激素瘤:28%呈现哑铃形生长,常伴肢端肥大症,肿瘤内出血率较无功能瘤高15%;
无功能腺瘤:以压迫症状为主,鞍上生长占比37%,平均确诊时直径达2.5cm。
影像特征:从CT到MRI的精准评估
一、CT影像学特征解析
(一)密度与形态特征
稍高密度肿块:CT值约30-50Hu,较正常垂体组织略高,68%可见瘤内低密度囊变区;
哑铃形征象:鞍内-鞍上连续肿块,鞍隔层面狭窄,形成"束腰征",阳性率达89%;
骨质改变:72%患者出现鞍底骨质吸收或破坏,鞍背变薄后倾。
(二)增强扫描特点
不均匀强化:肿瘤实质部分强化,囊变坏死区无强化,强化程度达40-60Hu;
垂体柄移位:91%患者垂体柄向对侧偏移,直径>3mm时提示肿瘤侵袭。
二、MRI多序列诊断价值
(一)常规序列特征
T1WI序列:鞍内-鞍上等或稍低信号肿块,视交叉受压上移呈"弓形";
T2WI序列:肿瘤呈稍高信号,与脑脊液对比明显,鞍上池脂肪信号消失;
FLAIR序列:抑制脑脊液信号后,肿瘤边界显示更清晰,呈高信号。
(二)动态增强扫描
早期强化:肿瘤实质部分较正常垂体强化晚,峰值强度低30-40%;
海绵窦侵袭评估:MRI显示海绵窦内侧壁受压或闭塞,颈内动脉包绕>60%为侵袭性特征。
(三)特殊成像技术
3D-CISS序列:清晰显示肿瘤与视神经、视交叉的空间关系,神经受压移位率达94%;
MR spectroscopy:Cho峰升高,NAA峰降低,与正常垂体组织差异显著。
垂体瘤鞍上生长的临床影响
一、视神经压迫症状
(一)视野缺损特征
双颞侧偏盲:占81%,与视交叉中央部纤维受压相关,早期为颞上象限缺失;
视力下降:62%患者出现不同程度视力减退,肿瘤压迫视交叉后1/3时视力损伤更严重;
暗点形成:中心暗点见于28%患者,与黄斑纤维受累有关。
(二)视觉功能进展规律
压迫时间效应:视交叉压迫>6个月者,术后视力恢复良好率仅35%,<3个月者达78%;
瞳孔异常:12%患者出现相对性传入性瞳孔障碍(RAPD),提示视神经严重受损。
二、内分泌功能紊乱
(一)垂体功能减退
肾上腺皮质功能减退:最常见,占76%,表现为乏力、纳差,血皮质醇<10μg/dl;
甲状腺功能减退:54%患者TSH<0.5mU/L,FT4<0.8ng/dl;
性腺功能减退:女性闭经、泌乳,男性性欲减退,睾酮<3ng/ml。
(二)功能性垂体瘤亢进症状
泌乳素升高:泌乳素瘤患者PRL>200ng/ml时,89%出现溢乳-闭经综合征;
生长激素升高:肢端肥大症患者IGF-1>400ng/ml,合并高血压、糖尿病风险增加2.3倍。
三、其他神经功能影响
(一)下丘脑受累
尿崩症:18%患者出现多尿(>4L/d)、烦渴,血渗透压>300mOsm/kg;
体温调节异常:8%患者出现低热或高热,与下丘脑体温调节中枢受压有关。
(二)颅内压增高
头痛特点:75%患者出现持续性额颞部头痛,与鞍上池闭塞、脑脊液循环受阻有关;
呕吐发作:29%患者伴喷射性呕吐,需与胃肠道疾病鉴别。
诊断流程与鉴别诊断
一、内分泌功能评估
(一)基础激素检测
必查项目:PRL、GH、IGF-1、ACTH、皮质醇、TSH、FT4、性激素六项;
动态试验:葡萄糖负荷试验(抑制GH)、地塞米松抑制试验(评估皮质醇储备)。
(二)垂体储备功能评估
促甲状腺激素释放激素(TRH)刺激试验:TSH反应低下提示垂体储备功能减退;
促肾上腺皮质激素释放激素(CRH)刺激试验:皮质醇峰值<基础值2倍为异常。
二、影像学鉴别诊断
(一)与颅咽管瘤的鉴别
| 鉴别点 | 垂体瘤鞍上生长 | 颅咽管瘤 |
| CT密度 | 均匀稍高密度 | 囊实性混杂,钙化率85% |
| MRI强化 | 实质部分均匀强化 | 环形强化,囊性部分无强化 |
| 内分泌症状 | 功能性多见 | 垂体功能减退更显著 |
(二)与脑膜瘤的鉴别
生长方式:脑膜瘤基底宽,与鞍结节关系密切,垂体受压移位;
强化特征:脑膜瘤呈均匀强化,可见"脑膜尾征",垂体激素正常。
(三)与生殖细胞瘤的鉴别
好发年龄:生殖细胞瘤多见于青少年,垂体瘤以中年为主;
标志物:生殖细胞瘤AFP、HCG可升高,垂体瘤激素异常与瘤种相关。
治疗策略与手术选择
一、药物治疗适应症
(一)泌乳素瘤首选药物
溴隐亭:初始剂量1.25mg/d,渐增至5-10mg/d,PRL正常化率65-75%,肿瘤缩小率50-60%;
卡麦角林:每周0.5-1mg,疗效优于溴隐亭,PRL正常化率达80-85%,副作用更少。
(二)生长激素瘤药物
奥曲肽:100-200μg皮下注射,每日3次,IGF-1正常化率50-60%,肿瘤缩小率30-40%;
帕瑞肽:600-900μg/d,对难治性病例有效率更高,达65-70%。
二、手术治疗核心策略
(一)经鼻蝶手术指征
肿瘤直径>1cm:尤其是出现视力下降、视野缺损者;
药物治疗失败:泌乳素瘤对多巴胺受体激动剂抵抗(PRL下降<50%);
急性出血:垂体卒中患者需急诊手术减压。
(二)手术入路选择
1.神经内镜经鼻蝶入路:
-适应症:鞍内-鞍上生长,肿瘤直径<3cm,未明显侵袭海绵窦;
-技术优势:视野开阔,切除鞍上部分肿瘤可达90%,脑脊液漏发生率5-8%。
2.开颅手术入路:
-适应症:肿瘤直径>3cm,明显侵袭海绵窦或脑实质,视交叉重度受压;
-术式选择:额下或翼点入路,全切率较经鼻手术低15-20%,但对视交叉减压更直接。
(三)术中关键技术
神经导航:定位误差<1mm,指导鞍上肿瘤切除;
术中OCT:评估视交叉受压程度,预测术后视力恢复;
脑脊液漏修补:采用"多层修补法",成功率达95%以上。
三、放射治疗应用场景
(一)术后辅助放疗
适应症:肿瘤次全切除,侵袭海绵窦,或病理提示不典型垂体瘤;
剂量方案:调强放疗(IMRT)总剂量50-54Gy,分25-28次,视神经最大受量<54Gy。
(二)立体定向放疗
伽马刀:边缘剂量12-15Gy,适用于术后残留肿瘤,控制率达85-90%;
适应症:肿瘤直径<3cm,与视交叉距离>5mm,避免放射性视神经损伤。
预后
一、术后视力恢复影响因素
压迫时间:术前视力下降<3个月者,术后视力改善率78%,>6个月者仅35%;
压迫程度:视交叉厚度<2mm者,恢复率较>4mm者低40%;
手术技术:内镜下鞍上肿瘤全切者,视力改善率比开颅手术高15-20%。
二、内分泌功能恢复与替代治疗
(一)垂体功能恢复
术后3个月:30-40%患者激素水平恢复正常,泌乳素瘤恢复率最高;
术后1年:生长激素瘤IGF-1正常化率达60-70%,依赖于肿瘤切除程度。
(二)激素替代治疗
肾上腺皮质激素:氢化可的松15-25mg/d,应激时加倍;
甲状腺激素:左甲状腺素50-100μg/d,根据TSH调整剂量;
性激素:女性用雌孕激素周期治疗,男性睾酮替代(十一酸睾酮40mg,每日2次)。
三、影像学随访方案
术后3个月:首次MRI增强检查,评估肿瘤残留;
术后1年:每6个月1次,之后每年1次,持续5年;
重点观察:鞍上池形态,视交叉位置,肿瘤复发迹象(体积增大>2mm)。
常见问题答疑
1.哑铃形垂体瘤一定要手术吗?
不一定。泌乳素瘤首选药物治疗,若药物抵抗或肿瘤卒中需手术;无功能瘤出现视力下降、脑积水时必须手术,无症状者可观察,每6个月复查MRI。
2.手术会影响垂体功能吗?
可能影响。鞍上生长垂体瘤手术时,正常垂体组织多被挤压变薄,术后50-60%患者出现垂体功能减退,需长期激素替代,但功能性腺瘤术后激素亢进症状多能缓解。
3.术后视力多久能恢复?
多数患者术后1-3个月视力开始改善,6个月时达最佳状态。视交叉压迫超过1年者,视力恢复有限,部分可能永久损伤。
4.放射治疗有什么副作用?
可能出现放射性视神经炎(发生率1-2%)、垂体功能进一步减退(5年内达30-40%),需定期监测视力和激素水平。
5.怀孕会刺激肿瘤生长吗?
是的。泌乳素瘤女性患者妊娠期间,肿瘤鞍上生长风险增加3倍,需密切监测视力和肿瘤大小,必要时孕期手术。
- 文章标题:鞍区哑铃形肿块,跨越鞍上池,垂体瘤向鞍上生长
- 更新时间:2025-06-25 10:50:08

 400-029-0925
400-029-0925