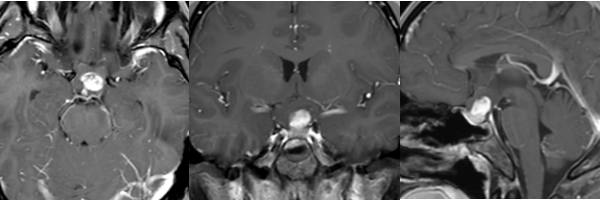
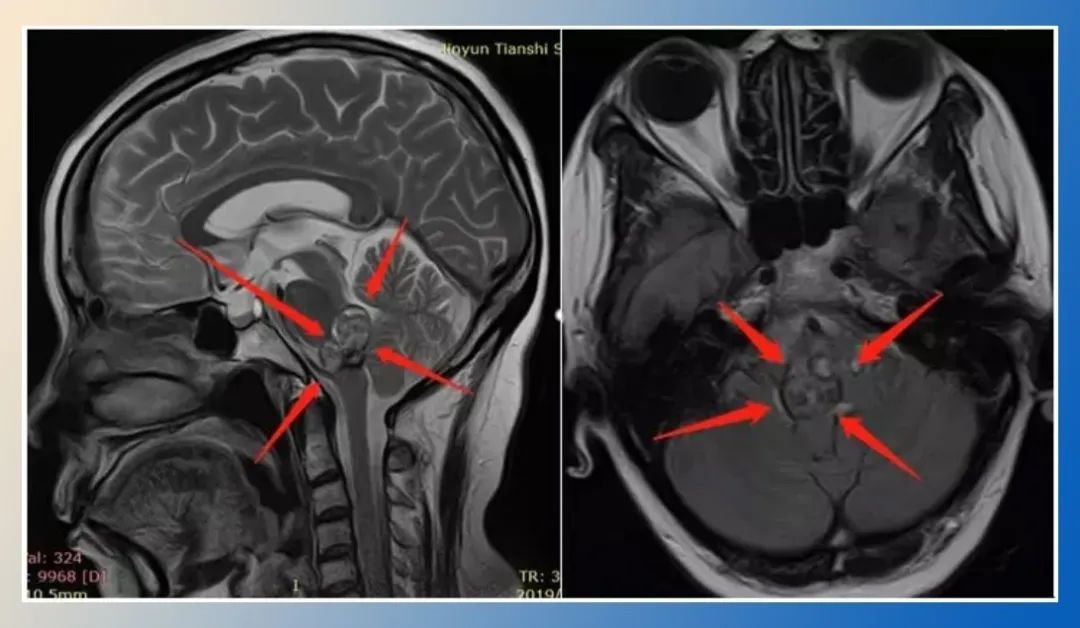
当斜坡右侧良性占位出现在诊断单上,患者最关心三个问题:它会癌变吗?手术有多危险?切除了还会长回来吗?这些疑问需要分步解析。 一、 良性标签下的潜在危机 颅底斜坡区常见良性占位包括: 脑膜瘤(占比约45%) 神经鞘瘤(三叉神经多见) 脊索瘤(生物学行为特殊) 软骨瘤(罕见但需警惕) 恶变风险数据:...
当"斜坡右侧良性占位"出现在诊断单上,患者最关心三个问题:它会癌变吗?手术有多危险?切除了还会长回来吗?这些疑问需要分步解析。
一、 良性标签下的潜在危机
颅底斜坡区常见良性占位包括:
-
脑膜瘤(占比约45%)
-
神经鞘瘤(三叉神经多见)
-
脊索瘤(生物学行为特殊)
-
软骨瘤(罕见但需警惕)
恶变风险数据:
-
脑膜瘤恶变率仅1.8%(《J Neurosurgery》2023年1200例研究)
-
神经鞘瘤恶变率<0.5%(多见于神经纤维瘤病患者)
-
脊索瘤本质属低度恶性(WHO II级),非真良性
-
软骨瘤恶变征象:短期增长加速+MRI信号改变
需警惕的恶变信号:
-
突发面部麻木加重/吞咽困难
-
复查MRI显示肿瘤年增长>2mm
-
原均匀强化变为不均匀
临床启示:2022年《Neurosurgical Review》强调:脊索瘤即使全切也需终身随访。

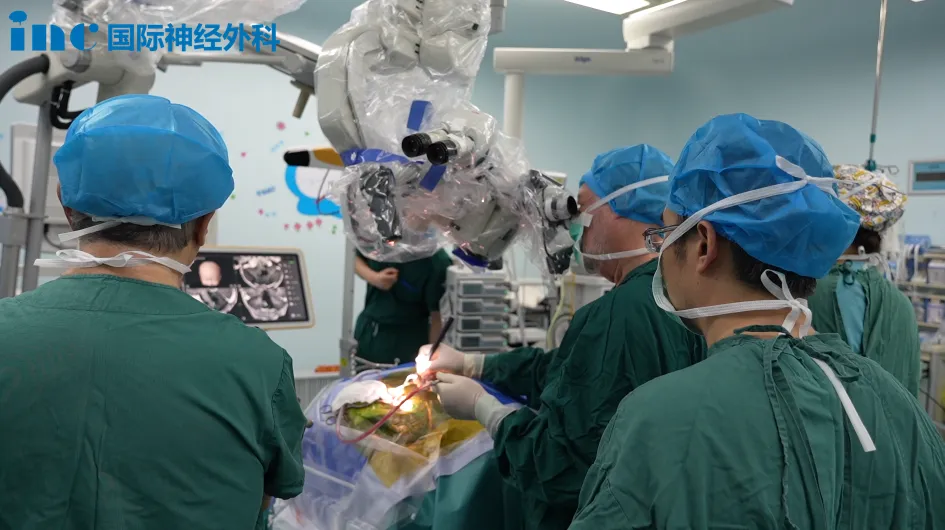
二、 手术风险关键因素
颅底斜坡被称为"手术禁区",毗邻结构包括:
-
脑干(呼吸心跳中枢)
-
颈内动脉(大脑供血主干)
-
颅神经束(控制面部/吞咽/听力)
核心风险分三类:
1. 神经损伤
三叉神经损伤→面部麻木
面听神经损伤→面瘫/耳聋
后组颅神经损伤→吞咽呛咳
2. 血管风险
颈内动脉破裂→术中大出血
穿支血管损伤→隐匿性脑梗
3. 术后并发症
脑脊液漏(发生率12-18%)
颅内感染(需二次手术)
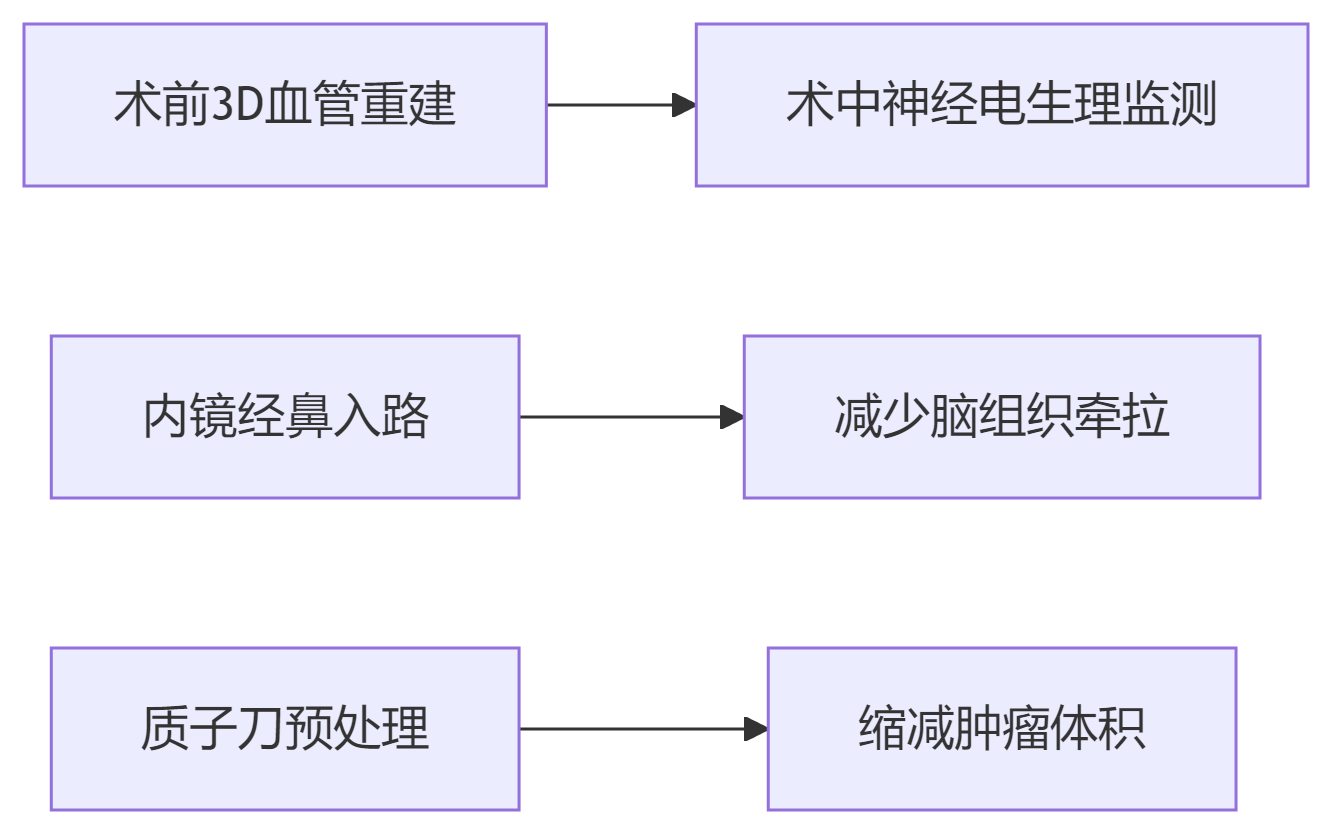
降低风险的核心措施:
数据支持:术中神经监测使面瘫风险下降40%(《Skull Base》2021)
三、 复发可能性的真相
复发率取决于三大要素:
1. 肿瘤本质
|
类型 |
5年复发率 |
关键特征 |
|
脊索瘤 |
30-50% |
侵袭骨质 |
|
WHO I级脑膜瘤 |
<10% |
Simpson I级切除可控 |
|
神经鞘瘤 |
<5% |
全切后极少复发 |
2. 手术切除程度
全切(Simpson I级):复发率最低
次全切(>90%):需辅助放疗
3. 术后干预
放疗适用情况:
-
脊索瘤(无论切除程度)
-
非典型脑膜瘤(WHO II级)
-
残留肿瘤>5mm
质子治疗优势:
脊索瘤控制率提高至70%(《IJROBP》2023)
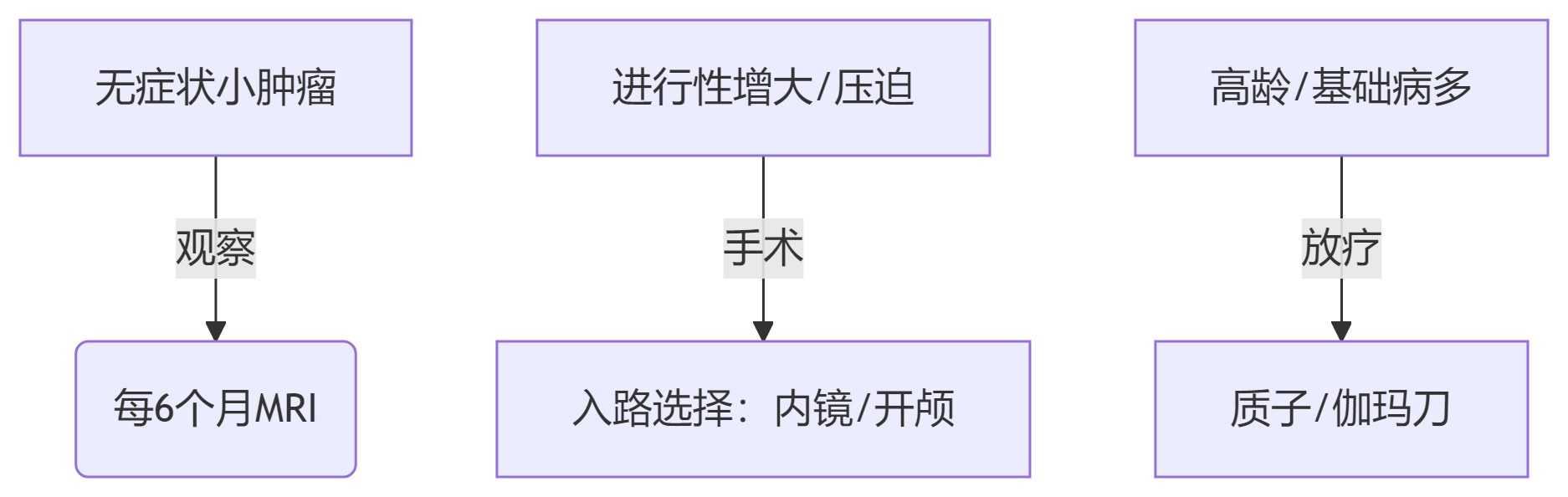
四、 患者决策路径
第一步:精准分期
必需检查:3T MRI+弥散张量成像
禁忌:单纯CT评估
治疗选择三维度:
手术团队选择标准:
-
年完成颅底手术>50例
-
配备术中MRI+神经导航
-
多学科会诊制度(神经外科/耳鼻喉/肿瘤科)
术后管理要点:
-
72小时内查MRI评估切除程度
-
听力/面神经功能月评估
-
复发监测:前2年每3-6个月增强MRI
关键问题直击
Q:良性占位多久会恶变?
>95%终生稳定,但脊索瘤需按低度恶性处理
Q:手术致残率有多高?
-
大型肿瘤(>3cm)神经损伤率15-25%
-
死亡率<3%(国际颅底学会2023年报)
Q:复发后还有救吗?
-
早期发现(<2cm)可二次微创手术
-
质子治疗控制率>60%
核心结论:颅底斜坡占位的"良性"≠无风险。通过精准分型、个体化手术策略、规范随访,可实现三大目标:遏制恶变可能、控制手术风险、阻断复发路径。最新内镜技术联合质子治疗,已使5年生存率达92%以上(《JNS》2024)。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:颅底斜坡右侧良性占位会变恶性吗?手术风险大吗?会复发吗?
- 更新时间:2025-08-13 18:16:15
-
颅中窝底脉络膜囊肿手术风险大吗?颅中窝底脉络膜囊肿手术的风险程度,取决于囊肿与...
2026-01-29 11:05:20
-
中颅窝底占位手术风险大吗能治好吗?中颅窝底占位手术确实存在风险,但现代神经外科...
2026-01-22 14:49:39
-
胶质瘤为什么复发那么快?胶质瘤复发是一个复杂的过程,与肿瘤的侵袭性生长、治疗抵...
2025-12-23 14:36:46
-
低级别胶质瘤复发率高吗?影响因素有哪些?每一次的复查随访,对低级别胶质瘤患者来...
2025-12-23 14:26:46
-
延髓背侧血管母细胞瘤手术风险大吗?脑干深处的炸弹拆除手术,曾是医疗界难以逾越的...
2025-12-18 11:56:36
-
儿童脑干胶质瘤有必要治疗吗?治好了会复发吗?儿童脑干胶质瘤的治疗是非常有必要的。...
2024-08-13 17:41:38
-
脑干胶质瘤复发后的病程, 脑胶质瘤手术后,如果肿瘤复发,首先会引起头痛、头昏等...
2023-05-25 10:33:35
-
颅咽管瘤术后复发的症状可能因个体差异而异,但通常包括颅内压增高、视力下降和癫痫...
2024-05-16 13:39:36
-
2级脑干胶质瘤两年复发?脑干胶质瘤是一种位于脑干区域的肿瘤,脑干是连接大脑和脊...
2024-03-20 17:46:53
-
脊髓胶质瘤20年了会复发吗?脊髓胶质瘤经过治疗后,其是否会复发以及复发的时间间隔是...
2024-03-27 17:11:37
-
海绵窦垂体瘤手术是治疗该疾病的常见方法,但手术风险是患者所关心的一个问题。手术...
2024-03-15 14:07:08
-
脊索瘤复发了还能做手术吗?如果脊索瘤复发了,是否还能再次进行手术需要根据具体情...
2023-07-05 16:51:26
-
三脑室肿瘤手术后遗症 三脑室肿瘤的后遗症主要取决于手术通道对正常结构的牵引和损...
2022-11-02 15:58:28
-
处理目的:控制病情,防止复发。对符合MS多发性和时空多发性特征的TDLs,可按MS进行免...
2021-12-23 13:50:07
-
血管型脑膜瘤是一种不同类型的脑膜瘤,可能存在复发的风险。治疗方法通常包括手术切...
2024-01-23 14:35:54
-
脑干海绵状血管瘤二十年复发了?脑干海绵状血管瘤是一种少见但严重的疾病,它位于脑...
2023-09-04 10:54:06
-
颅内动静脉血管畸形是大手术吗? 颅内动静脉血管畸形,包括动静脉畸形、海绵状血管...
2022-03-26 17:28:22
-
后颅窝室管膜瘤A型复发如何处理?后颅窝室管膜瘤A型,即间变性室管膜瘤(Anaplastic Epend...
2024-11-28 18:39:28
-
血管母细胞瘤会复发吗? 血管母细胞瘤术后可能复发,但复发的可能性很大。大多数血...
2022-11-16 14:08:59
-
右枕叶海绵状血管瘤危险吗?手术风险高吗?右枕叶海绵状血管瘤是一种较为少见的血管...
2023-10-27 16:53:45
-
儿童松果体母细胞瘤的治愈率高吗?复发率高吗?松果体母细胞瘤是一种高度恶性的肿瘤,...
2024-11-14 19:07:21
-
垂体瘤复发有哪些症状?是什么原因造成的?垂体瘤是一种起源于脑垂体的肿瘤,脑垂体是...
2024-07-18 17:40:54
-
岛叶胶质瘤复发后的症状 胶质瘤的复发在临床上主要表现为两方面的症状,一方面是颅...
2022-09-29 14:22:36
-
大脑镰脑膜瘤复发几率有多大?大脑镰脑膜瘤是一种少见但严重的肿瘤,它位于大脑的镰...
2023-08-25 16:00:58
-
垂体瘤会复发吗? 垂体瘤复发的概率因垂体瘤的治疗方法而异。例如,垂体瘤较常用的...
2022-07-04 11:11:58


 400-029-0925
400-029-0925