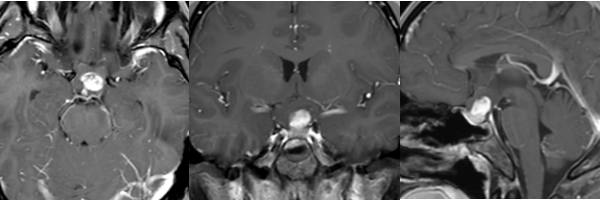
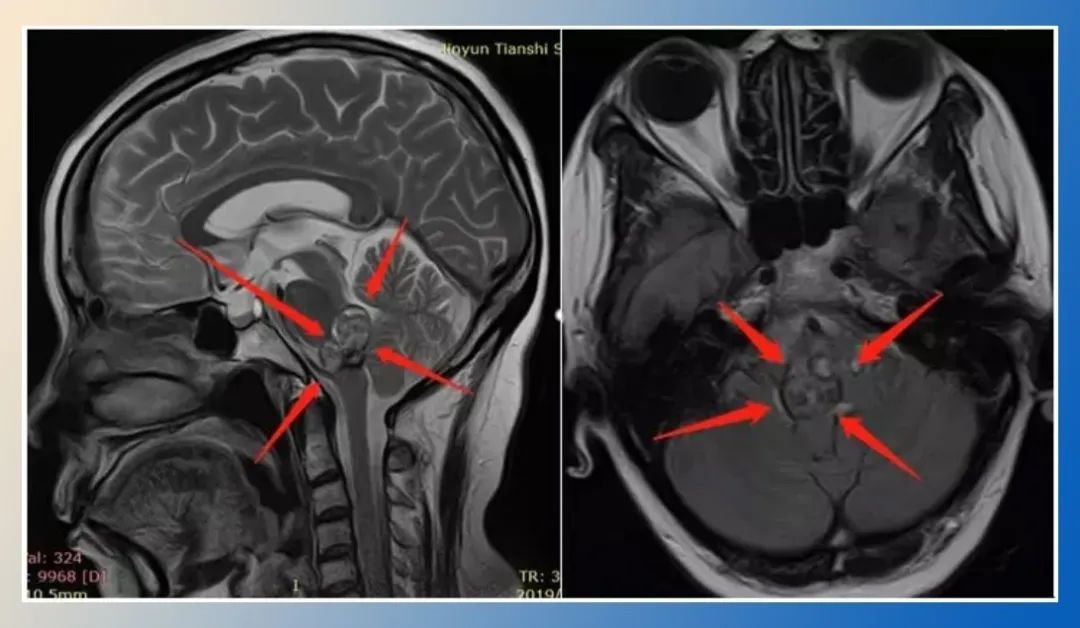
当影像报告出现脑斜坡边缘占位,患者难免紧张。这个位于颅底深处的特殊区域发生病变意味着什么?还有没有手术机会?本文将清晰解析斜坡区的秘密与治疗路径。 一、斜坡区:颅底的生命枢纽 斜坡是颅底正中的骨性斜坡结构。它上承脑干(控制呼吸心跳的中枢),下接颈椎,两侧密布神经血管。此处堪称...
当影像报告出现“脑斜坡边缘占位”,患者难免紧张。这个位于颅底深处的特殊区域发生病变意味着什么?还有没有手术机会?本文将清晰解析斜坡区的秘密与治疗路径。
一、斜坡区:颅底的生命枢纽
斜坡是颅底正中的骨性斜坡结构。它上承脑干(控制呼吸心跳的中枢),下接颈椎,两侧密布神经血管。此处堪称“神经高速公路的立交桥”。
斜坡边缘占位指该区域出现异常组织。主要分为两类:
肿瘤性病变(最常见)
-
脊索瘤(35%-40%):源自胚胎残留组织,具侵袭性
-
脑膜瘤:多良性,但位置深在
-
神经鞘瘤:如三叉神经鞘瘤
-
软骨肉瘤:恶性,侵袭性强
-
转移瘤:肺癌、乳腺癌等转移而来
非肿瘤性病变
-
囊肿(如Rathke裂囊肿)
-
炎性肉芽肿或脓肿
-
巨大动脉瘤
-
骨质增生(如骨纤维结构不良)
二、症状:从隐匿到危急
早期病变可能毫无症状。随着占位增大,压迫症状逐步显现:
头痛:深部持续性钝痛(最常见首发症状)
颅神经损伤:
-
视力模糊/复视(视神经、动眼神经受压)
-
面部麻木(三叉神经受累)
-
听力下降(听神经损伤)
-
吞咽呛咳(后组颅神经功能障碍)
脑干受压警报:行走不稳、肢体麻木(需紧急干预)
脑积水征象:剧烈头痛伴呕吐(脑脊液循环受阻)
三、手术可能性的关键四维度
“能否手术?”需综合四大因素判断:
1. 病变性质
-
良性肿瘤(脑膜瘤等):手术全切可治愈
-
脊索瘤/软骨肉瘤:手术+放疗是核心方案(《Neurosurgery》2024指南)
-
恶性肿瘤:手术价值有限,侧重综合治疗
2. 解剖位置
肿瘤生长方向决定手术入路选择:
-
向鼻咽生长→神经内镜经鼻手术
-
向脑干腹侧扩展→开颅手术
3. 血管神经关系
高分辨MRI可明确:
-
肿瘤与颈内动脉粘连度
-
脑干受侵程度(手术禁区红线)
4. 患者体能状态
四、手术技术双路径对比
|
入路类型 |
优势 |
局限 |
适用场景 |
|
神经内镜经鼻 |
无脑牵拉、直达斜坡腹侧 |
操作空间小、颅底重建要求高 |
中线区病变(脊索瘤、囊肿) |
|
开颅手术 |
操作灵活、便于控制出血 |
需脑组织牵拉、创伤较大 |
巨大或侧方延伸肿瘤 |
数据支持:内镜手术使脊索瘤全切率提升至60-80%(《J Neurosurg》2023)
五、手术目标:安全与疗效的平衡
阶梯式切除策略:
-
全切除(GTR):良性肿瘤首选目标
-
次全切除(STR):神经血管粘连时保留少量肿瘤(术后辅以质子放疗)
-
活检/减压:晚期患者的姑息选择
必须知晓的风险:
-
颅神经损伤(发生率5%-15%)
-
脑脊液漏(内镜手术约8%)
-
颈动脉破裂(<2.3%,但致死率高)
-
脑干损伤(致残性后果)
重要共识:残留5%肿瘤但保全神经功能,优于全切致残(《颅底外科学》2024)
六、综合治疗:手术不是终点
放疗技术对比
|
类型 |
特点 |
适用阶段 |
|
质子治疗 |
精准保护脑干 |
脊索瘤术后残留 |
|
伽玛刀 |
针对<3cm病灶 |
复发小肿瘤 |
药物治疗新进展
-
靶向药:针对脊索瘤Brachyury蛋白(Ⅲ期临床试验中)
-
PD-1抑制剂:复发肿瘤的探索性治疗
临床核心三问
Q1:斜坡占位必须手术吗?
不一定。小于2cm无症状脑膜瘤可观察(年增长<2mm时)。但脊索瘤需积极干预。
Q2:手术后多久复发?
-
良性肿瘤全切:10年复发率<5%
-
脊索瘤:即使联合质子治疗,5年复发率仍达30%(需终身MRI随访)
Q3:哪些症状提示预后不良?
术前存在:
-
吞咽障碍(后组颅神经损伤)
-
肢体瘫痪(脑干实质受压)
-
提示神经功能恢复可能性低
结语:精准医学照亮生命“斜坡”
脑斜坡占位的治疗需要神经外科、影像科、放疗科多学科协作(MDT)。现代技术的进步已使该区域手术从“禁区”变为“可攻坚之地”。把握手术时机、选择个体化方案、理解风险收益比,是患者做出理性决策的基础。生命的“斜坡”之上,精准医学正铺设希望之路。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:脑斜坡边缘占位什么意思?脑子斜坡占位能手术吗?
- 更新时间:2025-08-14 17:45:58
-
斜坡位于颅底中央。它由蝶骨和枕骨构成。这个区域出现异常组织称为斜坡占位。增强磁...
2025-08-21 17:28:29
-
颅底斜坡区域的占位病变虽然发生率不高,但因位置特殊、周围结构复杂,一直是神经外...
2025-08-20 19:03:00
-
颅底深处的斜坡区域堪称神经交通要塞。这个骨性结构连接大脑与脊髓,密集分布着脑干...
2025-08-20 18:52:34
-
影像报告上斜坡占位,大小约2mm的描述,常常引发患者的担忧。这么小的病灶是否严重...
2025-08-20 18:47:50
-
当影像报告出现斜坡占位字样,很多人会下意识联想到囊肿。但真相远非如此简单。这个...
2025-08-19 18:02:07
-
脊髓肿瘤的复发治疗方案不是一成不变的。复发治疗策略通常根据患者的具体情况而定,...
2024-03-27 16:16:34
-
听神经瘤需手术治疗吗能活多久?听神经瘤目前主要的治疗方法是手术治疗,通常并不影...
2023-11-30 16:12:03
-
垂体腺瘤做了手术就好了吗?垂体腺瘤手术并不是一劳永逸的解决方案。尽管许多患者在...
2024-12-11 16:36:46
-
儿童脑干海绵状血管瘤出血吸收慢要紧吗?要手术治疗吗?儿童脑干海绵状血管瘤出血吸收...
2024-10-14 16:38:16
-
斜坡占位脊索瘤切除95%左右会不会复发?斜坡占位脊索瘤是一种较为少见的脊柱疾病,通...
2023-11-13 09:55:01
-
前颅窝底脑膜瘤怎么手术治疗?前颅窝底脑膜瘤是一种少见的良性肿瘤,由于位置不同,...
2023-08-01 15:16:22
-
斜坡偏右侧蝶窦内占位会影响记忆吗?当我们谈论大脑功能时,记忆常常是讨论的焦点。...
2025-05-22 14:13:21
-
很多人在知道自己患上脑瘤之后都认为脑瘤就是死亡的通知书,其实不是这样。有些脑瘤...
2021-09-14 13:54:18
-
视神经萎缩可以手术治疗吗? 有些视神经萎缩可以通过手术治疗。视神经萎缩的手术治...
2023-02-22 17:40:26
-
胶质瘤手术治疗效果好吗? 据相关统计,随着生活水平的提高,脑瘤疾病也随之而来,...
2022-06-24 13:18:10
-
看到斜坡占位性病变的报告,很多人会心头一紧。别急着下结论这里的占位绝不等于肿瘤...
2025-08-12 17:24:39
-
听神经瘤更合适的治疗方法是局部控制和减少神经瘤的相关并发症。听神经瘤的显微手术...
2022-02-17 13:51:52
-
肿瘤,这是个让人听了就心头一紧的词汇。在日常生活中,我们或许会发现身边的亲友提...
2025-05-22 15:26:39
-
颅底深处的枕骨斜坡区域结构复杂,神经血管密集。当此部位出现占位病变,诊断和治疗...
2025-08-06 17:15:13
-
82岁7cm脑膜瘤建议手术治疗吗?脑膜瘤是中枢神经系统中常见的肿瘤之一,通常在颅脑内...
2024-10-29 16:24:35
-
垂体腺瘤多少公分需要手术?垂体腺瘤是否需要手术不能仅仅依据大小来判断,而是要综...
2024-12-11 17:03:51
-
听神经瘤治疗原则首先是手术治疗?对于听神经瘤的治疗,是否首先选择手术治疗取决于...
2023-11-30 11:56:30
-
颅咽管瘤作为一种起源于胚胎期颅咽管残余上皮细胞的颅内肿瘤,虽发病率不算高,却因...
2025-03-03 16:37:28
-
肿瘤免疫治疗和生物治疗是一些新的肿瘤治疗方法,在越来越多的癌症治疗中被证明是合...
2022-03-17 15:46:21
-
近年来,脑胶质瘤外科治疗领域取得重大突破,核心进展集中于精准手术技术创新与个体...
2025-07-10 14:58:25


 400-029-0925
400-029-0925