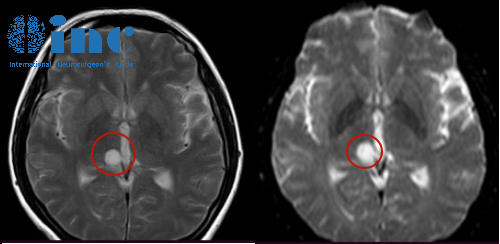
影像报告上斜坡占位,大小约2mm的描述,常常引发患者的担忧。这么小的病灶是否严重?是否存在风险?后续应如何应对?事实上,在神经外科和肿瘤学领域,肿瘤的大小,特别是位于颅底斜坡这样的关键位置时,往往不是评估病情的唯一标准。这一微小占位的临床意义,更取决于其具体位置、与周围关键结...
影像报告上“斜坡占位,大小约2mm”的描述,常常引发患者的担忧。这么小的病灶是否严重?是否存在风险?后续应如何应对?事实上,在神经外科和肿瘤学领域,肿瘤的大小,特别是位于颅底斜坡这样的关键位置时,往往不是评估病情的唯一标准。这一微小占位的临床意义,更取决于其具体位置、与周围关键结构的关系以及病理性质。理解这一点,是制定合理诊疗方案的基础。

一、 2mm病灶:为何仍需重视?
尽管2mm在日常生活中几乎可以忽略,但在颅底斜坡这一特殊区域,其潜在影响不容忽视。
1. 斜坡区的解剖特殊性
斜坡指颅底中线处的一块楔形骨结构,构成颅后窝前壁。该区域解剖关系复杂,前邻鼻咽,上接垂体柄和视交叉,后方紧贴脑干、基底动脉及多组颅神经。这些结构调控着呼吸、心跳、视觉、面部感觉和吞咽等关键功能。因此,任何占位无论大小,都可能干扰正常生理功能。
2. “大小”是相对概念
医学中,病灶的“大”和“小”需结合具体位置判断。一个2mm脑膜瘤若位于大脑非功能区,可能长期无症状。但若同样大小的病变紧邻脑干或颅神经,则可能早期出现神经功能缺损。临床更关注“占位效应”,即病变对周围重要结构的压迫和影响。
3. 病理性质决定预后
该占位可能是脊索瘤、软骨肉瘤等原发肿瘤的早期表现,也可能是转移灶或炎症病变。某些类型肿瘤虽属良性,但位于颅底时生物学行为具有侵袭性,治疗难度较大。明确病理性质对确定治疗方案非常关键。
二、 手术治疗:风险与决策
手术是获取病理诊断和实现肿瘤切除的主要方式。风险高低不取决于肿瘤大小,而与其位置、邻近结构及手术方式密切相关。
1. 手术风险来源
主要风险包括神经血管损伤、脑脊液漏及感染等。颅神经、脑干或血管的损伤可能导致功能障碍。熟练术者操作下,永久性神经损伤发生率仍在5%–15%之间(据Journal of Neurosurgery相关研究)。
2. 微创技术的应用
内镜经鼻颅底手术(EEA)利用自然腔道抵达病灶,视野清晰、创伤小,避免了脑组织牵拉,已成为许多斜坡区肿瘤的首选方式。是否适用需 multidisciplinary team(MDT)综合评估。
3. 手术时机与指征
若病变无症状、考虑良性、未见增长,可定期观察。若出现进行性症状、影像显示增大或性质不明,则应考虑手术。延误治疗有时风险更高。
三、 术后治疗:必须放化疗吗?
术后是否追加放化疗,严格依据病理结果和切除范围而定。
1. 良性肿瘤完全切除
若病理良性且实现全切,通常无需进一步治疗,定期随访即可。
2. 次全切或特定类型肿瘤
如脊索瘤等易复发类型,或为保护神经未能全切,常建议辅助放疗。现代精准放疗技术可有效抑制残留细胞生长,降低复发风险。
3. 恶性肿瘤
若病理为恶性,通常需结合放化疗。放疗控制局部,化疗应对潜在转移。具体方案应个体化制定。
四、 康复与长期管理
治疗不仅限于手术,还包括术后康复和长期随访。
1. 功能康复
术后可能出现吞咽、言语或平衡障碍等。尽早介入康复治疗,有助于功能恢复和生活质量提升。
2. 心理支持
疾病带来的心理压力不应忽视。专业心理支持、家庭关爱及病友交流都具有积极意义。
3. 定期随访
所有患者需终身定期随访影象学检查,监测复发及管理后期并发症。
“斜坡区2mm占位”虽体积微小,但因其位置关键和病理不确定性,临床决策需综合多方面因素。寻求经验丰富的多学科团队,制定个体化治疗方案,是应对这一挑战的有效途径。目前诊疗技术进步显著,为患者提供了更多信心和希望。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:斜坡占位2mm的肿瘤算大吗?手术有风险吗?术后要放化疗吗?
- 更新时间:2025-08-20 18:47:50
-
脑干出血是神经外科危急症中最凶险的类型之一。和大脑半球出血相比,脑干出血的凶险...
2026-05-20 15:11:52
-
额颞叶占位手术 的风险是每个面临手术的患者和家属最关心的问题,也是最难用一句话...
2026-05-11 14:52:59
-
一听到要做脑部手术,没有哪个家属是不害怕的。特别是当医生说出侧脑室后角这个位置...
2026-05-08 11:13:10
-
医生说需要做手术。患者第一反应:会不会死在手术台上?手术后会不会成植物人?会不...
2026-05-07 11:22:08
-
脑子里长东西需要开刀,换谁都会担心风险。尤其是枕叶这个部位,直接关系到视力,很...
2026-04-29 11:25:10
-
脊索胶质瘤手术是一种治疗脊髓肿瘤的常见方法,然而手术带来的风险也是需要考虑的。...
2024-01-31 17:56:19
-
血管性脑膜瘤手术的风险是与手术本身的复杂性和患者的个体情况密切相关的。虽然血管...
2024-01-24 15:02:20
-
颞顶叶胶质瘤手术风险大吗?手术注意事项?颞顶叶胶质瘤手术的风险因个体差异和肿瘤...
2023-09-27 14:17:37
-
颅底良性肿瘤是一种常见的颅脑疾病,手术治疗是常用的方法之一。手术风险因个体差异...
2024-05-23 15:08:03
-
脑脚间窝胶质瘤手术风险与多个因素有关,包括肿瘤的位置、大小和病理类型,患者的年...
2024-03-27 17:29:07
-
颅内脊索瘤手术风险大吗?颅内脊索瘤手术是治疗颅内脊索瘤的一种常见方法,虽然存在...
2023-07-06 16:16:00
-
听神经瘤开颅手术是治疗该疾病常用的方法之一,手术的风险通常并不大。在经过详尽的...
2024-03-27 14:21:53
-
进行烟雾病(Moyamoya病)搭桥手术是一项复杂而重要的治疗方法,对于患者来说涉及着的...
2024-04-26 18:36:54
-
左侧颞叶脑膜瘤是一种常见的颅内肿瘤,手术是治疗左侧颞叶脑膜瘤的主要方法之一。虽...
2024-05-14 10:59:49
-
脑干胶质瘤的早期症状 依据肿瘤位置的不同,脑干胶质瘤病人的临床表现也不同。初期...
2023-04-21 13:59:48
-
脊髓肿瘤手术风险大吗能治好吗?脊髓肿瘤手术是一种治疗脊髓肿瘤的主要方法之一。然...
2023-08-29 11:45:34
-
儿童松果体区肿瘤术后一定要放化疗吗?儿童松果体区肿瘤的术后管理需综合评估多种因...
2024-09-10 14:34:26
-
右脑海绵状血管瘤手术风险 右脑海绵状血管瘤手术风险不大,但与海绵状血管瘤的大小...
2023-03-28 10:05:37
-
颅内海绵状血管瘤手术费和手术风险?颅内海绵状血管瘤是一种少见的血管性病变,手术...
2023-11-06 13:30:12
-
颅内脊索瘤手术风险大吗多少钱?颅内脊索瘤手术的风险和费用因多种因素而异,包括病...
2023-11-23 14:01:52
-
脊索瘤神经内镜手术作为一种微创手术技术,相对于传统开放手术有的优势,但仍然存在...
2024-02-02 16:12:40
-
松果体肿瘤手术风险大吗?手术后记忆力不好?松果体肿瘤是一种少见的颅内肿瘤,其手...
2023-11-01 12:00:10
-
复发垂体瘤二次手术风险大吗?复发垂体瘤的二次手术风险相对较大,这主要源于多个方...
2024-10-30 10:11:22
-
脑干海绵状血管瘤手术风险 由于出血,脑组织或肿瘤周围有铁血黄素环。肿瘤手术相对...
2023-02-10 15:06:32
-
前颅凹底脑膜瘤手术风险大吗?前颅凹底脑膜瘤是一种发生在颅底的脑膜瘤,手术风险的...
2023-07-31 14:13:50


 400-029-0925
400-029-0925