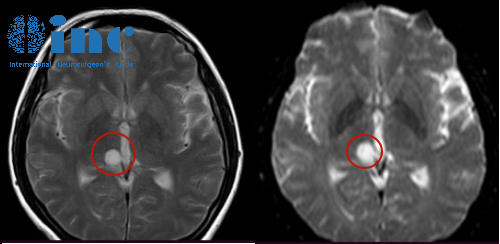
当您听到“海绵窦区占位”这个诊断名词时,脑海里蹦出的第一个问题,是不是“这到底是什么肿瘤?严不严重?”?
直接给答案:海绵窦区占位并非单指某一种病,而是一个包含脑膜瘤、神经鞘瘤、血管瘤等多种类型病变的“大箩筐”。其中,脑膜瘤占比最高,约41.2%,其次是神经鞘瘤(23.7%)和血管性病变(18.3%)。这些肿瘤有的“性格温顺”,有的则“刁钻凶险”。
这个区域虽然体积小,却密密麻麻地排列着管理眼球运动、面部感觉的神经以及给大脑供血的大血管。因此,不同性质的占位,带来的风险和治疗方法完全不同。

脑膜瘤
脑膜瘤是海绵窦区最常见的原发性肿瘤。它起源于覆盖大脑表面的脑膜上皮细胞,而非脑组织本身。
大约20%-30%的海绵窦占位是脑膜瘤。它们通常长得很慢,绝大多数(约80%)是良性(WHO I级)。
这类肿瘤有典型的“嗜好”。它喜欢附着在海绵窦的硬膜壁上,像爬山虎一样,慢慢包绕但不一定钻进去。在增强磁共振上,我们常能看到一个均匀强化、边界清晰的肿块,有时还会拖着一条“尾巴”,也就是影像学上说的“硬膜尾征”。
不过,也别被它的“慢脾气”迷惑。如果它紧紧包住了颈内动脉,或者压迫了动眼神经,照样会带来不小的麻烦。比如,当它压迫动眼神经时,您可能就会出现眼皮耷拉下来、看东西重影的情况。
神经鞘瘤
仅次于脑膜瘤的“常客”,就是神经鞘瘤,也叫施万细胞瘤。它源自周围神经的施万细胞,相当于神经外面那层“绝缘皮”长出的瘤子。
这里的神经鞘瘤特别喜欢“欺负”三叉神经和负责眼球活动的神经。比如,一位患者因为眼皮抬不起来去检查,最后发现罪魁祸首竟然是海绵窦里的一个三叉神经鞘瘤。
它在影像上的表现有自己的特点。和脑膜瘤喜欢包绕血管不同,神经鞘瘤更像是顺着神经长的“串串”。它的囊变率比较高(可达58.4%),在磁共振T2加权像上有时会呈现中心黑、周边亮的“靶征”。说白了,就是瘤子里面长得不那么均匀,有的地方“空”了。
海绵状血管瘤
这个名字听起来带“瘤”,但严格来说,它不是真正的肿瘤,而是一种先天性血管畸形。它由一堆扩张的、畸形的血管团组成,像海绵一样可以吸血。
它在海绵窦区占位里占比大约18.3%。虽然不会恶变,但因为它“血窦”丰富,一旦破裂出血,就可能引发剧烈头痛甚至更严重的后果。约有10%-15%的患者可能发生急性大出血。
影像诊断有个有趣的规律。在磁共振上,它在T2加权像上会特别亮,像个小灯泡,所以也叫“灯泡征”。而且打药后,造影剂进去得慢、退得也慢,呈现出“渐进性填充式强化”,这是它区别于其他肿瘤的关键所在。
其他不容忽视的“小众”选手
除了上面三位“大户”,海绵窦区偶尔也会出现一些其他类型的占位,虽然占比不高,但鉴别诊断时一个都不能少。
脊索瘤是一种低度恶性肿瘤,它更“偏爱”颅底的骨头,常常是从斜坡长过来,把骨质破坏掉,然后侵犯海绵窦。它的影像特点就是骨头被“啃”掉一块,这在CT上看得很清楚。
表皮样囊肿又叫“珍珠瘤”,因为它在手术中看起来像珍珠一样有光泽。它有一个坏毛病是“见缝就钻”,喜欢沿着神经间隙、脑池生长。在磁共振上,它的信号和脑脊液(也就是脑子里的“水”)很像,但打药不强化。
转移瘤虽然不是原发在这里的,但也可能通过血液跑过来定居。最常见的是从肺癌、乳腺癌或鼻咽癌转移过来的。如果占位长得特别快,同时伴有骨质破坏,医生就会高度警惕转移瘤的可能。
还有一类是炎性病变,比如炎性假瘤或结核肉芽肿。这类病变不是肿瘤,而是炎症导致的局部肿块。这时候,治疗方向就不是开刀切瘤子,而是控制炎症。
诊疗的核心逻辑:先定性,再定位
面对海绵窦区占位,医生的决策过程就像侦探破案。
第一步:细看症状“报警”
肿瘤压迫或侵犯不同的神经,会给出不同的信号。
- 动眼神经麻痹:表现为上睑下垂、瞳孔散大(特异性高达91.5%),看东西一个变俩(复视)。
- 三叉神经受累:脸颊、额头区域麻木,或者像过电一样的疼痛。
- 外展神经损伤:眼球往外看转不动,水平复视加重。
第二步:锁定影像“证据”
MRI是诊断的主力军。它不仅能看清肿瘤的大小、边界,还能通过信号特点“猜”出它的病理类型。
- 脑膜瘤:T1等信号、T2等或稍高信号,均匀强化,有硬膜尾征。
- 神经鞘瘤:沿神经走行,常有囊变,可见“靶征”。
- 海绵状血管瘤:T2明显高信号,渐进性强化。
CT扫描则用来评估有没有骨质增生(提示脑膜瘤)或骨质破坏(提示脊索瘤或转移瘤)。
第三步:制定个体化策略
- 无症状、体积小、长得慢:比如小于2cm的脑膜瘤或血管瘤,可以定期观察,每6-12个月复查一次MRI。
- 有症状、体积大:显微外科手术切除是主流选择。但这里的神经血管密布,手术核心目标是在保护功能的前提下尽可能切除肿瘤。
- 不适合手术或残留复发:立体定向放疗(伽玛刀)是很好的补充。比如对于海绵状血管瘤,放疗效果就很好,可以有效控制肿瘤生长。
常见问题解答
问:体检偶然发现海绵窦区有个小占位,但自己一点感觉都没有,是不是就不用管它了?
答:可以“先观察”,但不能“完全不管”。对于直径小于2cm且无症状的脑膜瘤或血管瘤,确实可以先不手术。但您需要做的是:①找神经外科医生明确初步诊断;②建立个人影像档案,严格按照医嘱定期(如半年或一年)复查MRI,对比肿瘤是否长大。如果复查中发现肿瘤有生长趋势或出现轻微症状,再及时调整治疗策略也不迟。
问:为什么我的眼皮抬不起来,眼睛检查又没问题,最后却说是脑子里长了瘤?
答:您的情况其实很典型。管理眼皮上抬的肌肉叫“提上睑肌”,它干活需要神经来指挥,而这条“神经”(动眼神经)的“总部”就在脑子里。如果肿瘤在海绵窦区压迫了动眼神经,信号传不过去,眼皮自然就抬不起来了。眼科检查的是眼睛本身的“硬件”,比如眼球、视网膜,查不到大脑深处的“软件线路”,所以会显示正常。这恰恰说明神经系统的精密联系,也提醒我们,如果出现不明原因的眼睑下垂或复视,除了看眼科,也要考虑神经外科的问题。
核心观点强调
总而言之,海绵窦区占位是一个高度复杂的疾病领域,其种类繁多,从良性的脑膜瘤、神经鞘瘤到需要警惕的脊索瘤、转移瘤,不一而足。正是这种复杂性,决定了我们绝不能“一刀切”地看待它。通过精准的影像学评估和神经功能检查,明确占位的性质及其与周围神经血管的关系,是走向正确治疗的第一步。对于大多数原发性良性肿瘤,现代神经外科手术和立体定向放疗技术,已经能够在保留神经功能的前提下,实现良好的肿瘤控制。因此,面对海绵窦区占位,既不必过度恐慌,也切勿掉以轻心,寻求专业医疗团队制定个体化、精准化的诊疗方案,才是保障预后和生活质量的关键。
- 文章标题:海绵窦区占位性有哪些肿瘤?
- 更新时间:2026-02-27 11:47:44

 400-029-0925
400-029-0925