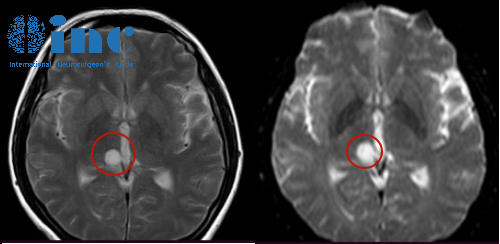
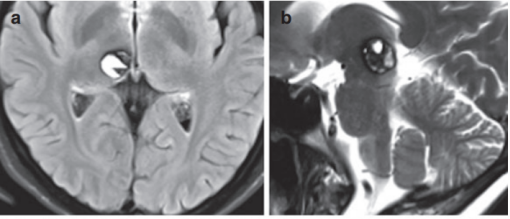
左侧颅中窝底占位性病变是什么意思?拿到这样一份影像报告,心里咯噔一下是人之常情。别慌,咱们今天就把这十一个字,掰开揉碎了讲清楚。它不是一个具体的疾病名称,而是一个“影像学描述”。说白了,就是医生在您的头部CT或磁共振(MRI)片子上,看到左侧颅中窝底这个位置,长了一个“多出来的东西”。这东西把原本该有的正常脑组织或结构给“挤占”了位置。接下来,我们就一步步搞明白,它到底意味着什么。
“左侧”最好理解。就是东西长在您脑袋的左边。大脑是分成左右两半球的,定位左侧,意味着病变的直接影响范围可能首先涉及左侧大脑的功能区。
“颅中窝底”是个解剖位置。您可以简单把它想象成颅腔“地板”的中间部分。它可不是一块平地,上面承托着大脑的颞叶,下面呢,则紧挨着很多重要结构。比如,管理听觉和平衡的内耳、重要的血管和神经,都从这附近经过。所以,这个位置长了东西,需要格外关注。
最关键的是“占位性病变”这五个字。它并不是说您得了“占位病”,而是对所有在影像上表现为“额外团块”的统称。它就像在房间里发现了一个不明包裹,包裹本身可能是一盒糖果(良性),也可能是一件危险品(恶性)。在没有打开之前,我们都叫它“不明包裹”。这个“病变”,可能是肿瘤(良性或恶性)、可能是血管畸形、可能是炎性肿块,也可能是其他少见情况。

所以,它会不会是癌?良性和恶性怎么区分?
这是所有人最核心的担忧。答案是:不一定。颅中窝底这个区域的“占位”,性质很多样。
我们可以大致分为两大类:一类是肿瘤性的,一类是非肿瘤性的。
肿瘤性病变里,既有良性,也有恶性。常见的良性肿瘤比如脑膜瘤、神经鞘瘤(如听神经瘤)、垂体瘤等,在这个区域都不少见。它们的特点通常是生长缓慢,边界清晰,主要是挤压而非侵蚀破坏周围组织。恶性肿瘤,比如胶质瘤、转移瘤等,则生长较快,边界不清,像树根一样浸润生长,破坏性强。
非肿瘤性病变也很多。例如,动脉瘤(血管壁上的膨出)、海绵状血管瘤(一种血管畸形)、蛛网膜囊肿(一个囊性的“水泡”)、甚至局部的感染脓肿等,在影像上都可能表现为“占位”。
区分良恶性,影像报告有时会给出一些倾向性描述,比如“边界清晰”、“均匀强化”可能偏向良性;“边界模糊”、“不均匀强化伴水肿”则需警惕恶性可能。但最终的金标准,还是需要病理诊断。
这个东西是怎么来的?我做了什么会导致它?
当被问及病因,很多患者会陷入自责。请务必停止这种想法。绝大多数颅内占位性病变的病因,目前医学上并不明确,它与您个人的生活习惯或某个具体行为,通常没有直接的因果关系。
目前公认的因素主要包括:
基因遗传因素。一些特定的基因突变被证实与肿瘤发生相关。例如,在胶质瘤中,异柠檬酸脱氢酶(IDH)基因突变就是一种与肿瘤细胞代谢相关的、具有明确诊断和预后意义的基因改变。但这多数是体细胞突变,并非直接遗传自父母。
环境与辐射暴露。长期、高剂量的电离辐射暴露是明确的危险因素。但这指的是特殊的职业暴露或治疗性辐射,日常使用手机、Wi-Fi的辐射强度,目前的大量研究并未证实其与脑肿瘤的因果关系。
免疫状态。免疫功能低下的人群,发生某些特定类型颅内病变(如淋巴瘤)的风险可能增高。
简单来说,它的发生更像是一个小概率的、多因素参与的偶然事件。追究“为什么是我”没有实际意义,聚焦于“现在是什么以及该怎么办”才是正途。
不痛不痒,它会对我产生什么影响?
影响的大小和形式,完全取决于这个“占位”的四个要素:性质、大小、位置和生长速度。
一个小的、静止的良性占位,可能一辈子都不产生任何症状,只是在体检时被偶然发现。这种情况,我们称之为“静息占位”,只需要定期观察即可。
但是,如果它持续长大,或者本身位置就很关键,就可能通过三种方式影响您:
1.压迫效应。这是最常见的影响。颅中窝底紧邻颞叶。左侧颞叶的后部有一个非常重要的语言功能区,叫做韦尼克区。如果占位压迫到这里,就可能影响语言理解能力,比如听不懂别人说话,或者自己说话杂乱无章、答非所问。压迫到听觉或平衡神经通路,则可能引起耳鸣、听力下降或眩晕。
2.刺激效应。如果占位刺激到大脑皮层,可能成为“致痫灶”,引发癫痫发作。表现为突发的肢体抽搐、感觉异常或意识丧失。
3.颅内压增高效应。当占位体积较大,或者堵塞了脑脊液循环通路时,就会导致整个颅腔内的压力增高。这时,您可能会出现持续的、逐渐加重的头痛,尤其是在早晨起床时。还可能伴有恶心呕吐、视力模糊(视乳头水肿所致)。这是需要紧急处理的信号。
所以,有没有症状、有什么症状,是医生判断病情紧急程度和治疗必要性的核心依据之一。
接下来我该怎么做?诊断的“路线图”是什么?
拿到报告后,正确的行动步骤不是上网乱查自己吓自己,而是遵循科学的诊疗路径。
第一步:携带全部资料,寻求专业评估。您需要看的是神经外科或神经内科的医生。请务必带上您所有的影像胶片和报告。医生会结合您的具体症状(即使您觉得微不足道),亲自阅片,给出初步的临床判断。
第二步:完善增强磁共振(MRI)。如果之前只做了平扫CT,医生几乎一定会建议您再做一次“颅脑增强磁共振”。MRI对于脑组织的分辨率远高于CT,能更清晰地显示占位与周围神经、血管的关系。通过注射对比剂后的“增强”扫描,还能观察病变的血供情况,为鉴别诊断提供关键信息。
第三步:多学科会诊(MDT)制定策略。对于复杂的颅底病变,现在普遍推崇多学科会诊模式。这意味着神经外科、神经内科、影像科、放疗科、病理科的专家会坐在一起,共同讨论您的病情。他们会综合所有信息,判断这个占位:
- 是否需要立即处理?
- 如果需要,首选方案是手术、放疗,还是其他治疗?
- 如果暂不处理,复查的间隔应该是多久?
这个集体决策的过程,能最大程度地避免个人经验的局限,为您制定出最合理的个性化方案。
如果需要手术,现在的手术技术能做什么?
谈到手术,尤其是颅底手术,人们的恐惧往往源于对“开颅”的想象。但现代神经外科的理念和技术早已今非昔比。
核心目标是在最大程度安全切除病变的同时,最大程度保护神经功能。这离不开一系列高科技手术设备的辅助。
术中神经导航,就像给手术装上了“GPS”。它能将术前的MRI影像与患者实际头部位置精确匹配,在屏幕上实时显示手术器械在脑内的三维位置。这让医生在分离病灶时,能做到毫米级的精准,避开重要的功能区和血管。《中国中枢神经系统胶质瘤诊断与治疗指南(2024)》明确指出,采用术中神经导航技术,能将肿瘤全切率显著提升,这直接关联到患者远期预后的改善。
术中神经电生理监测,则是功能的“警报器”。在切除靠近运动、语言或听觉神经的肿瘤时,监测医生会持续监测相关神经通路的电信号。一旦手术操作可能损伤神经,系统会立即发出警报,提醒主刀医生调整操作,从而有效避免术后瘫痪、失语等严重并发症。
神经内镜与微创通道技术。对于某些特定位置的病变,医生可能不需要传统的“大开颅”。通过一个较小的骨孔,引入神经内镜或微创通道器械,就能在直视下完成手术。这进一步减少了创伤,加速了康复。
技术是冰冷的,但它的目的是温暖的:在祛除疾病的同时,守护您作为一个完整的人的生活质量。
FAQs(常见问题解答)
问:报告上写“占位性病变”,是不是就等于脑癌?
答:绝对不等于。“占位性病变”是一个影像学术语,泛指一切在正常位置多出来的东西。它可能是良性肿瘤(如脑膜瘤)、血管畸形、囊肿或炎性肉芽肿等。最终诊断需要结合增强MRI、甚至病理活检才能明确。恐慌毫无必要,科学诊断第一步。
问:检查发现了这个占位,但我一点感觉都没有,可以不管它吗?
答:不能自行决定“不管”。无症状不代表无风险。您必须咨询神经外科医生。医生会根据占位的大小、影像特征(如边界、水肿、强化方式)综合判断。如果考虑是良性、静息的小病变,可能仅建议定期(如6-12个月)复查MRI观察。但如果具有潜在风险特征,则需积极处理。这个决定应交由专业评估。
问:如果是肿瘤,开刀后会不会复发?
答:复发风险取决于肿瘤的病理性质。良性肿瘤(如一级脑膜瘤)全切后复发率很低,可能达到临床治愈。恶性肿瘤或某些侵袭性生长的良性肿瘤,复发风险较高。但现代治疗是综合性的,术后可能联合放疗、化疗、靶向治疗等,能有效延缓或控制复发。定期随访复查是关键,能早期发现变化并及时干预。
问:手术后会不会变傻、偏瘫或失语?
答:现代神经外科的核心原则就是在切除病变时,尽全力保护神经功能。术前会通过功能磁共振精确绘制大脑功能区。术中会使用神经导航和电生理监测来实时“预警”。对于紧邻关键功能区的肿瘤,医生可能会采取“清醒开颅”手术,在您清醒配合下,边测试功能边切除。这些技术最大程度地降低了永久性功能损伤的风险。
- 文章标题:左侧颅中窝底占位性病变是什么意思?
- 更新时间:2026-02-27 14:12:24

 400-029-0925
400-029-0925