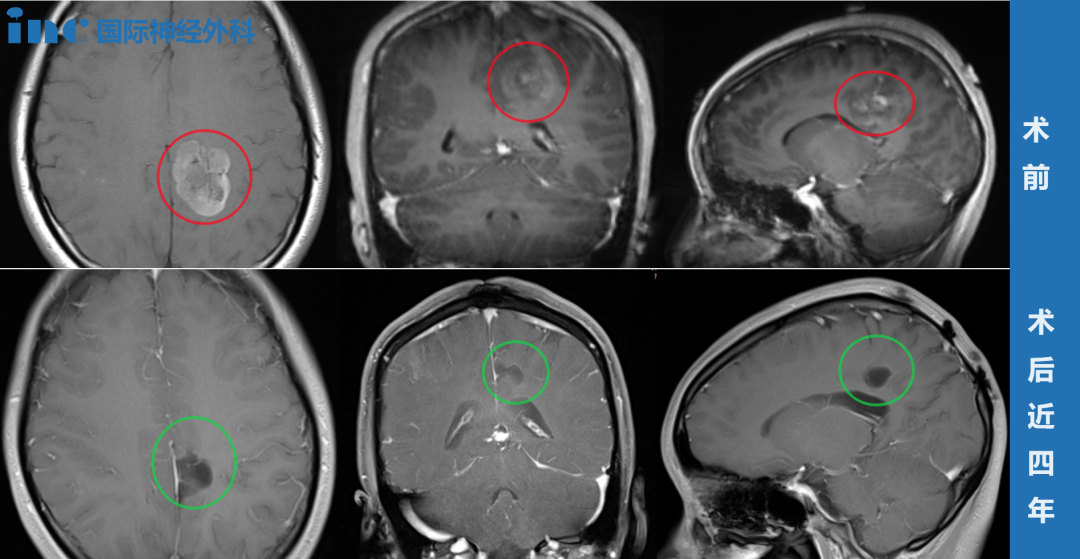
图像引导正在被越来越多地用于确保外科手术的顺利性和合适性。提高术中精度的技术早在1946年就发展起来了,当时神经外科医生开发了一种以脑室成像为基础的立体定向框架系统来提高丘脑切开术的准确性。这些早期的成像技术为图像指导的未来创新铺平了道路,如计算机断层扫描(CT)、磁共振成像(MRI)、术中神经导航,以及最近用于术前规划和住院医师培训的虚拟现实/增强现实范例
经鼻蝶窦入路切除鞍上及鞍上病灶是大多数垂体病灶切除的常用方法。此外,图像引导的手术与非图像引导的经鼻蝶窦手术相比,可以降低术中脑脊液漏的发生率。在本研究中,我们评估了术中基于CT的神经导航经鼻蝶窦手术的顺利性和合适性。
目标患者
INC旗下世界神经外科顾问团(WANG)的专家成员William T. Couldwell教授回顾性研究了经鼻经蝶窦显微手术切除垂体腺瘤的患者。他们是自2002年2月14日至2017年5月2日接受垂体肿瘤切除术的全部年龄的患者,经蝶窦切除的非垂体病变患者被排除在外。全部垂体腺瘤均接受了类似的术前跨学科内分泌学工作组检查、术中手术方法和术后重症监护单元监测。肿瘤特征和随访不完整的患者也被排除在外,全部病例均由作者INC之Couldwell教授完成。2013年10月中旬实施了一项部门方案,要求对全部接受蝶窦垂体手术的患者使用术中导航。记录人口统计学和外科特征,包括患者的年龄和性别、瘤种和大小、手术中内窥镜的使用、脑脊液分流或脂肪/筋膜的使用、手术时间和估计的失血量。病例开始和结束时间根据麻醉记录,记录每个病人进入和离开房间的时间。我们评估了手术损伤的不同并发症,包括骨、神经或血管结构的意外损伤,以及术后意外的脑脊液泄漏。
研究结果
在研究期间,我们回顾了634例经鼻经蝶窦显微手术切除垂体腺瘤的患者,其中175例手术包括术中导航,444例不包括导航,15名没有记录术中导航使用的患者被排除在分析之外(表1)。导航组和非导航组患者的平均年龄(p 0.9)和性别(p 0.1)没有差异。两组间瘤种无差异(p=0.6),肿瘤大小无差异(p=0.2)。以大腺瘤为主(81.9比73.6%)。在手术室内时间(p=0.6)、内镜使用(p=0.9)、脑脊液分流(p=0.3)和估计出血量(p=0.9)方面,接受导航或不接受导航的患者无差异。在没有导航的情况下,需要使用脂肪/筋膜的病例数量增加(59.4 vs 73.2%, p=0.0001)。有2例手术在没有导航的情况下出现术中技术错误,但是这个比例(0.1%)与有导航的手术的比例(0%)没有差异(p=0.99)。这两位病人在初级外科医生职业生涯的后期(开始行医15年后)接受治疗。两组术后脑脊液漏率差异无统计学意义(p=0.4)。脑脊液泄漏导致两组患者的住院时间延长,需要额外的治疗。较常见的治疗术后漏的方法是腰椎引流,如果脂肪移植在术后扫描到位。

表1
研究结果
本研究中经鼻经蝶窦垂体瘤切除术总的术中误导率较低,619例患者中只有2例。这两种错误都发生在对这些病例实施标准化图像导航协议之前的队列研究中。其中一例为颈动脉假性动脉瘤,另一例为医源性筛板骨折。此外,这两次受伤的时机表明,学习曲线在技术失误中并没有起到作用。患者组术后脑脊液漏无差异,但非导航组更多的患者需要脂肪/筋膜填充物。两组之间的总切除没有差异。
参考文献:
William T. Couldwell. Improved Surgical Safety via Intraoperative Navigation for Transnasal Transsphenoidal Resection of Pituitary Adenomas. 2018
- 文章标题:如何利用术中导航系统提升垂体瘤切除手术的顺利性?
- 更新时间:2021-03-23 15:42:18

 400-029-0925
400-029-0925