INC国际神经外科医生集团旗下组织国际神经外科顾问团(WANG)成员、国际神经外科学院主席William T.Couldwell教授在2019年二届神经外科学术交流年会上Couldwell教授展开关于《较大垂体瘤...
INC国际神经外科医生集团旗下组织国际神经外科顾问团(WANG)成员、国际神经外科学院主席William T.Couldwell教授在2019年二届神经外科学术交流年会上Couldwell教授展开关于《较大
垂体瘤手术的细微差别》的学术演讲,交流了较大垂体瘤的技术探讨和临床经验交流,其中不乏一些具启发意义的少见病例。

Jefferson(20世纪40年代)一次对这种复杂的肿瘤进行了描述,并报道了鞍上扩展大的患者术后死亡率为35%。较大垂体腺瘤定义为在任何方向上较大直径大于4 cm,或估计肿瘤体积大于或等于10cm³的肿瘤。较大垂体腺瘤占全部垂体腺瘤的5-15%,占全部颅内肿瘤的0.5%,较大垂体腺瘤常见的症状包括视觉障碍、内分泌功能障碍和由质量效应引起的神经压迫综合征,功能性垂体腺瘤可以进行医学治疗,即使它们的体积很大,但非功能性垂体瘤(不产生催乳素肿瘤)需要手术。
较大垂体腺瘤手术切除难点:
较大(较大直径≥4 cm)垂体大腺瘤是复杂的肿瘤,需要切除以减压视神经、缓解肿块效应和好转症状。由于缺乏手术的可及性,病变的横向范围,以及海绵窦的侵犯,管理提出了一个的挑战。
Couldwell教授演讲中展示的部分较大垂体瘤
目前较大垂体瘤的主要治疗方式为手术,目的在于较大限度切除肿瘤、好转神经功能障碍以及保留正常垂体功能。较大垂体腺瘤术前根据影像学及临床表现,个体化选择合适的入路,是成功切除肿瘤的关键。经蝶入路、经颅入路和联合入路是切除肿瘤的可行方法。
较大垂体瘤手术成功切除关键:
个体化选择手术入路及案例交流
单经蝶入路切除较大垂体瘤
垂体瘤处于接近头颅中心、颅底正中的位置,其在颅腔外的投影正好就是蝶窦。而鼻腔和鼻窦是人体本身就具有的空间,经蝶入路很好地利用了这些空间作为手术入路。
演讲中教授以人体产道类比鼻下经蝶入路的天然优势
鼻下内镜经蝶入路切除大肿瘤步骤:
打开Sella和Dura widel;顺序机动;拆下地板;删除墙;然后离开中心;辅助;Valsalva双侧颈静脉闭塞
对于单经蝶入路,Couldwell教授总结了其优劣势。
优势:简单且微创风险小;缺点:不太可能完全切除大小异常的鞍上肿瘤、哑铃形或不规则延伸的肿瘤。
教授指出对于一次手术无法完全切除肿瘤的患者,这些肿瘤部分切除术的并发症报告的发病率范围为5.4%至12.9%,可能有理由同时进行经蝶窦和经颅手术治疗这些病变。
单经颅入路切除较大垂体瘤
垂体瘤从鞍内起源,但是如果肿瘤较大向颅内突破了鞍隔孔,向颅内广泛地发展,包绕了颅内的血管,特别是大脑中动脉、大脑前动脉、大脑后动脉及其一些重要的细小分支血管。这些血管被包绕,这种情况下通常会选择经颅入路进行肿瘤切除。经颅垂体腺瘤切除术根据垂体瘤生长方向的位置可以分为三种入路途径,经额入路、经硬脑膜外入路和经翼点入路。
对于单经颅入路,Couldwell教授也总结了其优劣势。
优势在于手术的视野大,对病灶充分暴露,操作空间相比经蝶入路的手术方式大,对于保护颅底的各个重要结构有很大意义,移除鞍上神经释放视神经;缺点在于鞍内区域的远距离可视化;需要大脑收缩。
而对于较大垂体瘤什么时候需要开颅手术,Couldwell教授对经颅入路适应症如下:
经颅途径仍用于切除1-4%的垂体大腺瘤;经蝶入路的直接可视化和可接近性受到限制;鞍膈肌收缩;鞍旁延伸或不可触及的鞍上延伸远离中线纤维致密性肿瘤伴大鞍上延伸;活动性鼻窦感染邻近动脉瘤的患者;扩张的鞍内颈动脉;脑部侵犯;海绵窦侵犯引起的颅神经病变。
单经颅入路手术案例交流
患者术前情况:62岁女性,患者35年前有垂体大腺瘤复发史,随后接受放射治疗
复发性肿瘤引起的侧性眼球麻痹的进行性复视。
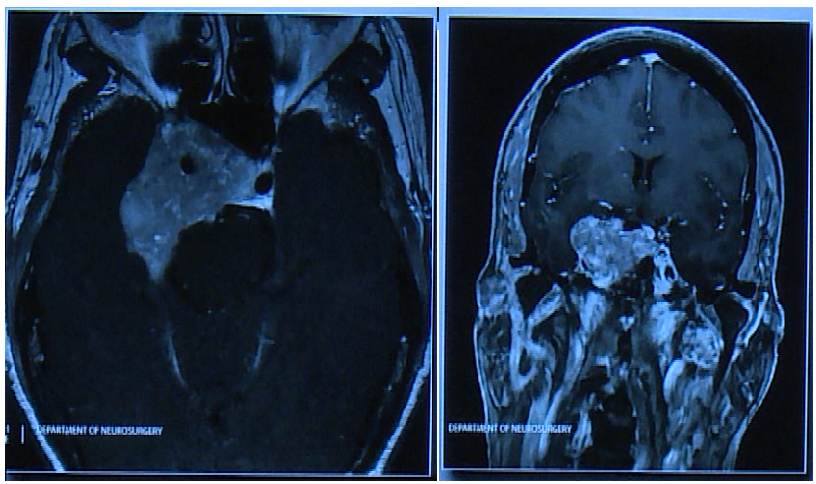
术后影像片子显示肿瘤切除干净:
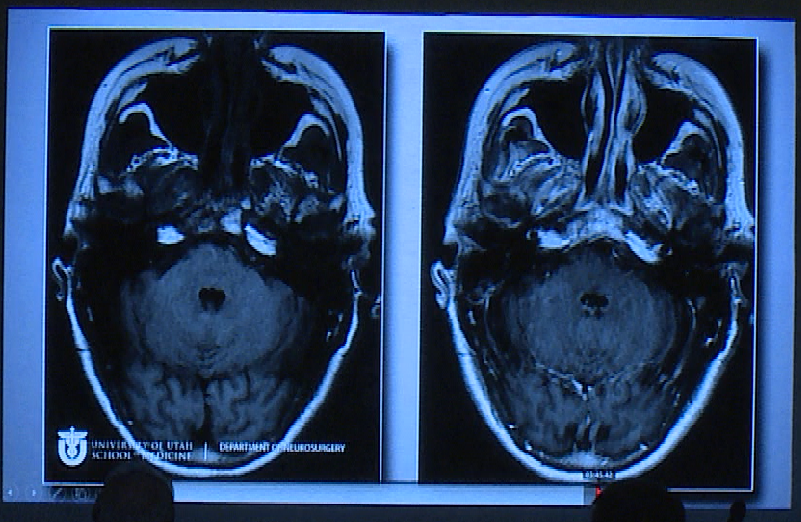
联合入路:经蝶和经颅联合入路
内镜下经鼻经蝶、经颅联合手术切除不同类型的较大型垂体腺瘤,具有侵袭性小和顺利性高的优势。目前联合入路切除垂体瘤通常有两种方式,一是采用联合入路一次手术实现肿瘤全切除,二是分次手术以达到肿瘤切除的目的,但这两种方法各有利弊。
Couldwell教授指出经蝶和经颅联合入路分次手术策略,此类手术,对患者的视力保护较其重要,对于较大垂体瘤难以一次性手术切除的肿瘤,可以先行一次手术,然后在数周或数月后执行进行二次手术或者对肿瘤实施部分切除术。
对于联合手术入路分次手术的优劣势,Couldwell教授也做出了总结:
优势:全切除;缺点:术后垂体卒中风险。而对于一次手术中同时采用经颅和经蝶(上下)联合技术。有利条件:全切除术;缺点:手术区域污染和感染风险。
经蝶和经颅联合手术入路手术案例交流
患者术前情况:这位57岁女性,2个月前开始出现认知能力问题并逐步下降,有头疼、短期内体重增长100磅、以及虚弱等症状,曾接受过急诊室检查。
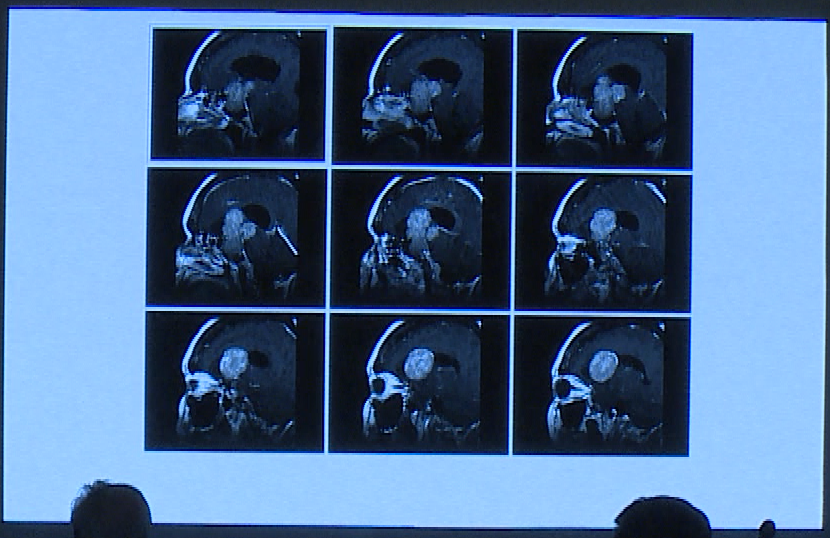
术前影像显示肿瘤较大:
由于肿瘤较大,手术策略采取了分次联合手术入路
治疗部分一:此患者属于明显的非功能性垂体腺瘤,先采用经蝶窦切除术
术后影像,肿瘤体积明显缩小
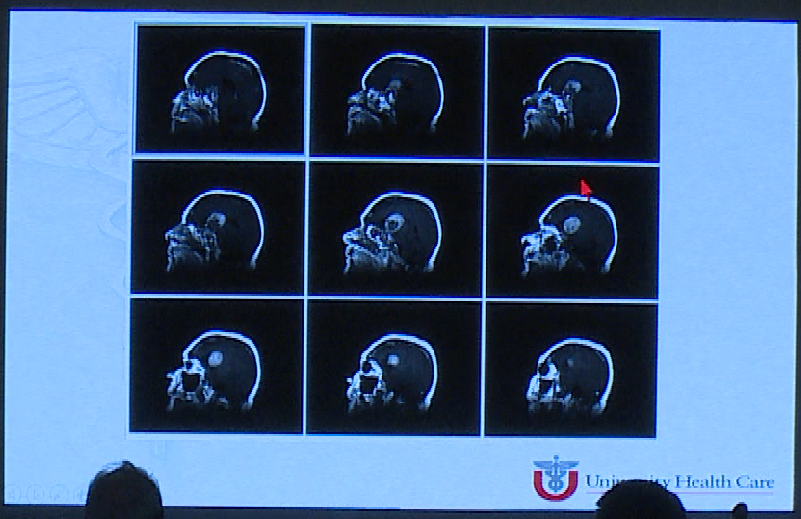
治疗部分二:右额开颅术经皮质入路治疗颅内残余肿瘤
术后影像:
- 文章标题:较大垂体瘤内镜还是开颅?
- 更新时间:2023-04-16 11:23:00
-
垂体腺瘤是颅内常见肿瘤,多数病人预后良好,但有一部分肿瘤常常侵袭到周围结构,如...
2024-06-26 15:15:01
-
颅内病变患者 术后并发症是主要关注的问题,因为它会导致发病率和死亡率的显着增加...
2019-11-25 18:50:46
-
因此内科医生和外科医生对于需要这种治疗的病人,要仔细权衡再次手术的利弊。垂体癌...
2021-03-31 09:47:42
-
原本正常标准的五官变得宽大,手指变粗,经常手脚发麻,皮肤越来越粗糙好端端的帅哥...
2021-03-23 15:45:00
-
INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科学院...
2025-10-14 10:55:44
-
脑脑垂体瘤较佳治疗方法是什么?想要了解脑脑垂体瘤较佳治疗办法,首先需要认识到垂...
2022-04-04 13:37:18
-
18岁花季少女突发闭经,脑内竟藏巨大危机! 起初,米拉只是月经迟迟不来,本以为只是...
2025-07-14 12:11:30
-
别看垂体很小,但它是人体中重要的器官,其功能可谓是强大,它可以分泌生长激素、催...
2020-06-08 10:46:43
-
当一场意外夺走了普通人的视觉,后天失明者就如此诞生。从此眼睛像是被蒙上了数层纱...
2025-12-04 11:55:10
-
尽最大限度地切除肿瘤,尽最大限度地保留功能,是所有鞍区肿瘤手术始终要追求的目标...
2024-12-04 11:12:51
-
手术通常是 垂体瘤 患者的主要治疗方法。目标是切除全部的肿瘤。在某些情况下,化疗...
2020-05-21 13:18:07
-
37岁的女士珍妮(化名),近几个月来,月经紊乱,并且经常感到腰背跳痛。然后到当地的...
2021-03-23 15:43:29
-
16岁女孩罹患较大侵袭性垂体瘤 压迫眼动脉、视神经等重要部位 视力下降、药石无灵 良...
2022-05-11 17:55:33
-
垂体瘤严重吗栏目科普的是脑垂体瘤对身体的危害程度,如:女性脑垂体瘤严重吗、能活...
2022-06-03 09:32:47
-
姚明作为中国篮球健将,其身高也是引人注目的,达到了2.26米。而26岁的徐海(化名)比...
2019-12-10 18:05:53
-
几乎全部的垂体肿瘤都是良性的它们不是癌症然而,许多仍然需要治疗。任何视力问题都...
2021-03-23 15:42:45
-
脑垂体瘤有什么症状?这取决于垂体瘤的类型和大小。如果一个大的肿瘤压迫视神经交叉...
2021-08-09 10:06:14
-
一项新的研究表明,内镜经鼻入路(经蝶骨切除) 切除垂体瘤 仍然是儿科患者的主要治...
2019-12-04 16:19:51
-
什么是垂体瘤 ,该怎么做才能切除? 垂体瘤是垂体内可见的异常生长。在大多数情况下...
2021-03-23 15:43:00
-
垂体瘤导致的库欣病如何规范治疗?库欣病是一种严重的内分泌疾病,由垂体肿瘤分泌过...
2021-03-23 15:41:50











