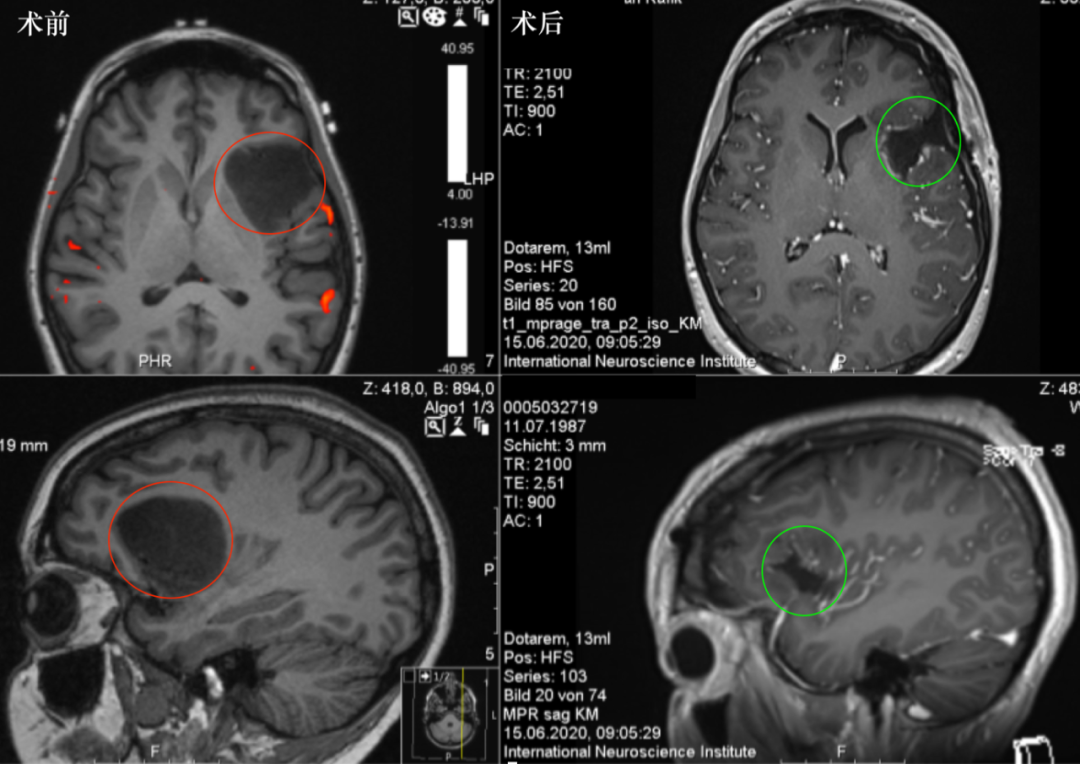
当影像报告提示岛叶区域存在小结节影且增强扫描后呈现明显强化时,“血管母细胞瘤”往往是神经外科医生的重要诊断考量。这种位于大脑深部岛叶的病变,因其特殊解剖位置和典型影像学特征,诊断与治疗策略的制定尤为关键。
核心影像特征解析
血管母细胞瘤在MRI上具有相对特异的影像模式,识别这些特征是诊断的基石:
结节-囊变结构
典型表现为大囊腔伴壁结节,或实性小结节。岛叶病灶囊变率低于小脑(中国脑肿瘤影像登记中心2024年数据:幕上囊变率28%vs幕下68%)。
显著强化效应
壁结节或实性成分在增强扫描呈均匀明显强化,强化程度与肿瘤富血管特性直接相关(《中国中枢神经系统血管母细胞瘤诊疗专家共识(2024年修订版)》)。
流空信号提示
肿瘤内部或周边可见迂曲血管流空信号(T2WI低信号条索影)。
水肿范围评估
瘤周水肿程度多变,与VEGF表达水平相关,明显水肿需警惕占位效应。
岛叶解剖
岛叶深埋于外侧裂内,毗邻关键结构,此位置的病变诊断需格外谨慎:
神经血管密集区
紧邻大脑中动脉分支、钩束及额枕下束纤维,手术易损伤语言/运动通路。
鉴别诊断谱系
需重点排除以下病变:
节细胞胶质瘤
好发于青少年,常伴钙化,囊变+强化结节表现相似。
转移性肿瘤
中老年多见,常有原发癌史,水肿显著,多位于灰白质交界。
海绵状血管畸形
爆米花样混杂信号,含不同时期出血产物,强化形式多样。
多模态影像必要性
《中国脑肿瘤影像学诊断路径专家建议(2023)》强调:需综合MRS(显示高Cho/低NAA)、DWI及灌注成像辅助鉴别。
病理机制与分子基础
理解肿瘤的微观构成有助于把握其生物学行为:
双细胞成分构成
间质细胞:胞质富含脂质呈空泡状,VHL基因失活致HIF积累。
内皮细胞:形成密集毛细血管网,增强扫描显著强化。
VEGF核心作用
2025年《中华病理学杂志》研究证实:散发病例VHL突变率42.5%,VEGF过表达驱动血管增生及瘤周水肿。
VHL综合征关联
散发型与遗传型(VHL病)存在不同分子通路,后者常伴多系统病变
临床治疗决策路径
岛叶位置深在,治疗策略需权衡获益与风险:
手术切除为金标准
NCCN中枢神经系统肿瘤指南(2025.V1)明确:根治性全切(GTR)是治愈散发病例的核心手段。
技术要点:经侧裂/岛叶皮质入路,联合神经导航+术中电生理监测(MEP/SSEP)。
目标:完全切除强化壁结节(囊壁无需处理)。
立体定向放射外科(SRS)
适用于手术高风险或残留病灶:
亚洲多中心研究(2022《神经肿瘤学》):<3cm深部病灶5年控制率79%。
剂量范围:边缘剂量12-18Gy(伽玛刀常用)。
靶向药物辅助治疗
贝伐珠单抗等抗VEGF药物用于控制VHL病相关多发肿瘤生长。
所有新诊患者必须排除VHL综合征:
筛查项目清单
腹部MRI/CT:排查肾透明细胞癌、胰腺囊肿/神经内分泌瘤。
肾上腺CT:检测嗜铬细胞瘤。
眼底检查:诊断视网膜血管瘤。
VHL基因检测:胚系突变分析。
筛查意义
《VHL病诊断与管理中国专家共识(2023)》指出:早筛可降低肾癌死亡率40%(基于10年随访数据)。
术后随访管理规范
长期监测是保障疗效的关键环节:
影像随访周期
术后1-2年:每3-6个月MRI增强扫描。
2年后无复发:每年复查1次。
VHL病患者管理
终身全身监测:
中枢神经系统:年度全脑脊髓MRI。
腹腔脏器:每年腹部超声+每2年MRI。
预后数据参考
中国脑肿瘤协作组2023年报:散发性岛叶血管母细胞瘤全切后10年无进展生存率92.1%。
关键问题解答
Q:岛叶小结节明显强化是否可确诊血管母细胞瘤?
A:不能确诊。需综合年龄、病史、多模态影像(如MRS中Cho/NAA比值)与节细胞胶质瘤、转移瘤等鉴别。
Q:岛叶手术会否导致失语或偏瘫?
A:风险客观存在。术中神经导航联合电生理监测(如语言皮层定位)可将永久性神经损伤率控制在<5%(大型医疗中心数据)。
Q:为何需筛查肾脏和眼底?
A:约25%中枢血管母细胞瘤与VHL病相关,该病可引发肾癌、视网膜血管瘤等,系统筛查关乎整体预后。
Q:全切后肿瘤会否原位复发?
A:散发型全切后复发率<5%。新发病灶多见于VHL病患者,年发生率约3%-5%。
Q:无法手术时有何替代方案?
A:立体定向放射外科(SRS)对<2cm病灶控制率超80%,或选用贝伐珠单抗控制进展(客观缓解率35%-40%)。
- 文章标题:岛叶见小结节影,增强后明显强化,考虑血管母细胞瘤
- 更新时间:2025-07-07 16:08:10

 400-029-0925
400-029-0925