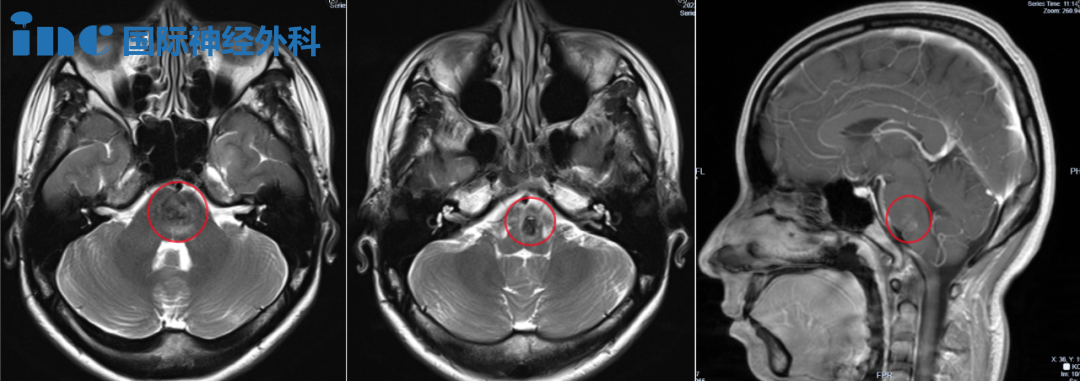
影像报告中的“片状”改变到底指向什么?当一份头部MRI或CT报告上出现“海绵窦区片状异常信号”或“海绵窦区片状阴影”这样的描述时,不少患者和家属会感到困惑。这个专业术语到底揭示了什么健康信息呢?
简单来说,“海绵窦区呈片状”是影像学上的一种描述,指在CT或MRI扫描中,本应显示正常的海绵窦区域出现了片状的异常密度或信号改变。这种变化可能意味着该区域存在炎症、血栓、肿瘤或其他病理改变。
海绵窦是位于我们颅底蝶鞍两侧的重要结构,它不像名字听起来那样是个空腔,而是由硬脑膜构成的静脉窦样结构,内部有颈内动脉和多条重要颅神经通过。了解这个区域的特点对理解“片状”改变的意义至关重要。

海绵窦区的解剖结构为何如此特殊?
要理解为什么海绵窦区的“片状”改变如此重要,我们首先需要了解这个区域的独特解剖结构。海绵窦位于颅底中心位置,蝶鞍的两侧,是由硬脑膜形成的特殊结构。
从形态上看,海绵窦不像其名称暗示的那样是个空腔,而是由两层硬脑膜构成的复杂静脉窦样结构。它从前方的眶上裂延伸至后方的岩尖,内侧紧邻蝶鞍和垂体,外侧与颅中窝相邻。
海绵窦内部结构复杂,内含静脉丛、结缔组织小梁以及重要的血管神经结构。颈内动脉海绵窦段穿行其中,同时动眼神经(Ⅲ)、滑车神经(Ⅳ)、三叉神经眼支(Ⅴ1)和上颌支(Ⅴ2)以及外展神经(Ⅵ)也与此区域关系密切。
这些神经中,动眼神经、滑车神经和眼神经行走于海绵窦的外侧壁内,而外展神经则在海绵窦内紧贴颈内动脉的外下方走行。这种紧凑的排列方式解释了为何海绵窦病变常引起多组颅神经症状。
海绵窦的静脉连接广泛而复杂。它接受来自眼静脉、大脑中浅静脉、蝶顶窦的血液回流,同时与岩上窦、岩下窦、翼静脉丛和基底静脉丛等结构交通。两侧海绵窦还通过海绵间窦相互连接。
这种复杂的静脉交通网络既有利于血液回流,也为感染和肿瘤的扩散提供了途径。面部感染就可通过眼静脉蔓延至海绵窦,引起严重后果。
哪些疾病会导致海绵窦区出现片状改变?
海绵窦区出现片状改变的可能病因多样,从炎症到肿瘤各不相同。准确识别这些病因对制定正确治疗方案至关重要。
炎症性疾病是导致海绵窦片状改变的常见原因。Tolosa-Hunt综合征是一种特发性炎症性疾病,其特征就是海绵窦区的非特异性炎症。这种炎症在影像上可表现为海绵窦区的片状增粗和异常信号。
感染性炎症同样不容忽视。海绵窦血栓性静脉炎多继发于头面部感染,如鼻窦炎、面部疖肿等。感染通过面静脉与眼静脉的交通蔓延至海绵窦,引起炎症和血栓形成。
另一个重要类别是血管性疾病。颈动脉-海绵窦瘘是颈内动脉与海绵窦之间的异常沟通,可在海绵窦区产生明显的血流改变。海绵窦血栓形成则表现为静脉窦内的充盈缺损和异常信号。
肿瘤性病变同样值得关注。脑膜瘤、神经鞘瘤、垂体瘤侵袭、鼻咽癌侵犯和转移瘤等都可能在海绵窦区形成片状占位性病变。这些肿瘤在影像上各有特点,但均可导致海绵窦的形态和信号改变。
值得一提的是,不同病因导致的“片状”改变在影像表现上存在细微差别。炎症多表现为弥漫性片状增厚和异常强化,肿瘤则往往形成局灶性肿块,而血管病变常伴有流空信号和血管扩张。
如何通过影像学特征鉴别不同类型的海绵窦病变?
不同性质的海绵窦病变在影像学上表现出各自的特点,掌握这些特征有助于进行准确鉴别。影像科医生通常需要结合多种序列和扫描技术来进行综合判断。
在CT扫描中,炎症性病变常表现为海绵窦区域的弥漫性增宽和密度增高。增强扫描后,炎症区域通常呈现较为均匀的强化。CT的优势在于能够清晰显示伴随的骨质改变,如鼻窦炎引起的窦壁骨质增生或破坏。
对于血管性病变,CT血管成像能够展示颈内动脉与海绵窦之间的异常沟通。在颈动脉-海绵窦瘘病例中,可见眼上静脉增粗、海绵窦扩大以及动脉早期静脉提前显影的特征性表现。
MRI在软组织分辨方面具有明显优势。在T1加权像上,炎症和肿瘤多表现为等或稍低信号;在T2加权像上,炎症通常呈稍高信号,而肿瘤信号则根据其细胞密度和成分有所不同。
正常海绵窦在T2WI上表现为稍低信号且比较浅淡。当发生炎症或肿瘤浸润时,海绵窦宽度增大,信号增高呈稍高信号,这种改变在T2WI序列上尤为明显。
增强MRI是评估海绵窦病变的关键序列。炎症和肿瘤通常呈现明显强化,但强化模式可能不同。炎症多为弥漫性片状强化,而肿瘤则可能形成局灶性肿块样强化。
MRA(磁共振血管成像)和MRV(磁共振静脉成像)可分别用于评估动脉和静脉病变。对于疑似血栓形成的病例,MRV可显示海绵窦内的充盈缺损或血流信号中断。
值得一提的是,海绵窦内的颈内动脉本身也可作为重要的参照结构。当海绵窦区出现片状病变时,常可观察到颈内动脉海绵窦段受压变细的间接征象。这种压迫效应在炎症性和肿瘤性病变中均可能出现。
临床医生如何结合影像与症状进行综合判断?
影像学发现必须与临床表现紧密结合,才能对海绵窦病变做出准确判断。医生通常会从多个维度进行评估,以形成完整的诊断思路。
颅神经功能障碍的表现具有重要定位价值。动眼神经(Ⅲ)受累会导致眼睑下垂、眼球运动受限和瞳孔异常;滑车神经(Ⅳ)受损引起眼球下视困难;外展神经(Ⅵ)受累导致眼球外展受限;三叉神经(Ⅴ)眼支受损则表现为前额和眼部感觉异常。
疼痛特征也是重要线索。海绵窦炎症常引起急性或亚急性发作的眶后疼痛,而肿瘤性病变的疼痛可能更为隐匿和持续。疼痛的性质、程度和时间规律对鉴别诊断有参考价值。
起病方式和病程演变同样不容忽视。炎症性病变通常急性起病,可能伴有发热等全身症状;肿瘤性病变则多呈渐进性发展;血管性疾病可能表现为突然发作。
临床医生还会关注相关的既往史和危险因素。头面部感染史、肿瘤病史、免疫功能状态等信息都可能为诊断提供关键线索。
在辅助检查方面,除了影像学评估,实验室检查如血常规、炎症标志物(C反应蛋白、血沉)和脑脊液分析也对鉴别感染性病变有帮助。
对于疑难病例,医生可能会建议进行试验性治疗。例如,对疑似炎症性病变的患者进行短期糖皮质激素试验性治疗,观察症状和影像改变的响应情况,这有助于支持或排除某些诊断。
海绵窦区片状改变的临床处理原则是什么?
一旦影像学发现海绵窦区片状改变,临床处理需要遵循系统化的原则,根据疑似病因制定个体化方案。合理的处理策略能够改善患者预后,避免不必要的干预。
初步评估和危险分层是首要步骤。对于伴有急性颅神经功能障碍、视力威胁或全身感染征象的患者,需要紧急处理和住院治疗。医生会快速评估神经功能状态,确定治疗的紧急程度。
根据疑似病因选择特异性治疗至关重要。对于感染性病变,及时使用广谱抗生素至关重要,待病原学结果明确后再调整为目标性治疗。抗凝治疗则适用于血栓形成病例。
炎症性病变如特发性炎症(Tolosa-Hunt综合征)通常对糖皮质激素反应良好。治疗过程中需要密切监测症状改善情况,并注意激素相关副作用的管理。
肿瘤性病变的处理需要多学科团队共同决策。治疗方案可能包括手术切除、放射治疗或化学治疗,取决于肿瘤类型、范围和患者整体状况。
随访评估对监测病情变化至关重要。即使是初步诊断为良性病变的病例,也需要定期影像学复查,观察病变的演变情况。随访频率应根据病变性质和稳定性个体化确定。
对于诊断不明的病例,有时需要考虑活检获取组织学诊断。活检方式取决于病变位置和可及性,可能包括经鼻内镜活检或开颅活检等方法。
在整个诊疗过程中,患者教育和多学科协作也不可或缺。医生会向患者解释病情、治疗选项和预期预后,同时神经内科、神经外科、影像科和放疗科等多学科团队会共同参与诊疗决策。
常见问题解答
Q1:海绵窦区片状改变是否是严重疾病的信号?
海绵窦区片状改变本身是一种影像学描述,其临床意义取决于具体病因。它可能代表炎症、感染、血管病变或肿瘤等不同情况。有些情况如特发性炎症(Tolosa-Hunt综合征)相对良性且对激素治疗反应良好,而感染性或肿瘤性病变则需要更积极的干预。关键在于通过详细检查和临床评估确定具体病因。
Q2:海绵窦区片状改变常伴随哪些症状?
常见症状包括头痛(尤其是眼眶周围痛)、眼肌麻痹(表现为复视、眼睑下垂)、眼球突出、视力下降或面部感觉异常。这些症状源于海绵窦内通过的颅神经(动眼神经、滑车神经、外展神经和三叉神经眼支)受累。症状可能急性发作也可能逐渐出现,取决于病因性质。
Q3:发现海绵窦区片状改变后应该进行哪些检查?
首先需要完成高质量的颅脑MRI平扫加增强扫描,这是评估海绵窦病变的基础序列。根据初步发现,可能需进一步进行MR血管成像(MRA/MRV)、CT血管成像(CTA)甚至数字减影血管造影(DSA)。实验室检查包括血常规、炎症标志物和可能的脑脊液分析。最终诊断可能需要随访影像或活检确认。
Q4:海绵窦区片状改变的治疗效果如何?
治疗效果因病因而异。炎症性病变对糖皮质激素治疗通常反应良好,症状可能在短期内显著改善。感染性病变需要足量足疗程的抗生素治疗,多数患者预后良好。肿瘤性病变的治疗效果取决于肿瘤类型、分级和是否能够完全切除。总体而言,早期诊断和针对性治疗是改善预后的关键因素。
“海绵窦区呈片状”这一影像学发现背后可能隐藏着多种病理改变,从炎症、血管病变到肿瘤不等。理解这一征象的临床意义,需要综合考虑影像特征、临床表现和实验室检查结果。
随着影像技术的进步,我们对海绵窦病变的认识不断深化。精准的影像评估结合详细的临床分析,是制定合理治疗方案的基础,最终使患者获益。对于发现此类异常的患者而言,及时就医并接受系统评估是确保最佳预后的关键步骤。
- 文章标题:海绵窦区呈片状什么意思?代表什么?
- 更新时间:2026-02-11 15:26:07

 400-029-0925
400-029-0925