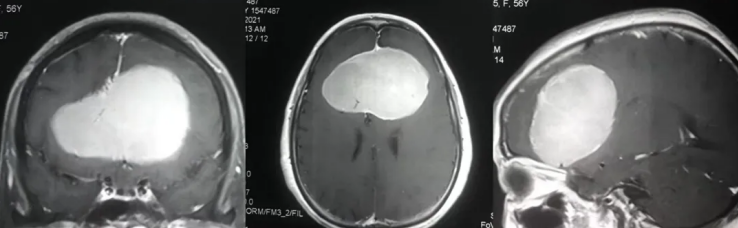
海绵窦区病变能切干净吗?手术刀在海绵窦这个神经血管“迷宫”中的每一次移动,都像是在雷区中寻找一条安全通道。
由于海绵窦内布满颈内动脉、视神经、动眼神经等关键结构,这个区域的手术长期被视为神经外科领域的“禁区”。
但如今,随着显微外科技术、神经导航以及透明3D打印等创新技术的应用,医生已经能够在保护神经功能的前提下,实现许多海绵窦区病变的全切除或次全切除。
海绵窦区:生命中枢的“交通要道”
海绵窦位于我们颅底中心,蝶鞍两侧,是大脑中一个极其复杂的静脉通道。这一区域虽然体积不大,却是神经血管结构最密集的地方之一。
海绵窦内部有颈内动脉穿行,这是大脑供血的主干道。同时,动眼神经、滑车神经、外展神经以及三叉神经眼支等多项重要颅神经也在此处经过。
这些神经负责人眼球的运动、面部感觉等关键功能。
正是由于海绵窦内血管丰富、神经众多,这个区域的手术难度极高,风险极大。手术中稍有不慎,就可能导致神经血管损伤,引起术后并发症。
常见的并发症包括动眼神经麻痹(眼皮抬不起来)、视力受损甚至颈内动脉损伤引发大出血等。

病变类型多样:治疗策略个体化选择
海绵窦区的病变种类繁多,不同性质的病变需要完全不同的治疗策略。医生会根据病变类型、大小、位置及患者具体情况制定个体化治疗方案。
海绵状血管瘤是海绵窦区较为常见的血管性病变。对于这类病变,如果术前影像学高度怀疑是海绵状血管瘤,即使肿瘤体积较大,医生也可能首选伽玛刀治疗。
多项研究表明,许多海绵状血管瘤患者通过伽玛刀等非手术治疗后效果很好,而且避免了手术风险。
三叉神经鞘瘤是另一种常见的海绵窦区肿瘤。与周围神经血管之间有界限,有包膜,这类肿瘤通常更适合手术治疗。
手术可以较为完整地切除肿瘤,同时保护神经功能。
此外,还有一些肿瘤并非原发于海绵窦内,而是从邻近位置侵袭而来。如垂体瘤、脊索瘤等可能从原发部位生长到海绵窦内。
对于这类肿瘤,如果肿瘤质地较为柔软,医生可能会打开海绵窦切除窦内肿瘤。
手术技术革新:从“禁区”到“可手术区”
随着现代神经外科技术的进步,海绵窦已从过去的手术“禁区”转变为“可手术区”。多种创新技术的应用大大提高了海绵窦区病变的手术效果。
显微外科技术是海绵窦手术的基石。在显微镜的帮助下,医生可以进行精细操作,在颅底众多正常神经、血管的间隙中分块精准切除肿瘤。
湖南省肿瘤医院神经外科团队曾成功为一名海绵窦区巨大肿瘤患者实施手术,在显微镜下将大小约6cm×7cm×7cm的肿瘤分块全切,患者术后无神经功能损伤。
透明3D打印技术是近年来出现的创新辅助手段。这项技术可以为神经外科医生提供直观的手术规划,模拟手术操作全流程。
医生可以在术前通过透明3D模型清晰了解肿瘤与周围神经血管的关系,规划最佳手术入路,降低手术风险。
手术入路的选择也至关重要。对于海绵窦内肿瘤,医生通常选择眶颧入路,以获取更好的暴露视野。
手术时,医生会先用脑压板轻轻移动脑组织,逐渐进入到海绵窦外部,找到肿瘤后,在保护周围血管神经的前提下进行切除。
手术切除程度:全切不是唯一目标
对于海绵窦区病变,全切除是理想目标,但并非唯一考量。医生需要在肿瘤切除程度和神经功能保护之间寻找最佳平衡点。
手术的主要目的是在不造成并发症的前提下,尽可能将肿瘤全切,并保护好重要神经血管结构。为了达到这一目标,医生通常采取分步切除的策略。
首先切除海绵窦外侧的肿瘤,包括小脑幕上、小脑幕下及幕缘三部分。小脑幕上的肿瘤因不进入海绵窦,相对容易切除。
然后再处理海绵窦内的肿瘤部分,此时需要特别注意保护动眼神经、滑车神经、外展神经和三叉神经等重要结构。
对于某些特殊情况的肿瘤,医生可能会有意选择次全切除的策略。如肿瘤质地很韧,或患者已经接受过几次手术、放疗等前期治疗,再次手术造成神经损伤的风险很高。
在这种情况下,医生可能建议采取非手术方式或其他综合治疗手段。
综合治疗策略:多种手段协同作战
海绵窦区病变的治疗已进入多学科协作的综合治疗时代。手术、放疗、介入治疗和药物治疗等多种手段可以根据患者具体情况灵活组合。
放射治疗在海绵窦区病变治疗中扮演重要角色。特别是对于海绵状血管瘤,伽玛刀治疗往往能取得良好效果。
放疗也可用于术后辅助治疗,杀死残留的肿瘤细胞,降低复发风险。
对于不能手术或手术残留的海绵窦区病变,放疗是一种有效的治疗选择。
介入治疗主要适用于血管性病变,如颈动脉海绵窦瘘。这类疾病是由于颈内动脉海绵窦段或其分支破裂,与海绵窦形成异常的动静脉交通。
通过血管内介入手术,医生可以采用可脱性球囊栓塞治疗或覆膜支架技术封闭瘘口,创伤小,效果好。
药物治疗则主要用于缓解症状和控制肿瘤生长。例如,使用抗癫痫药物控制癫痫发作,使用糖皮质激素减轻脑水肿等。
药物治疗虽然不能直接切除病变,但可以改善患者生活质量,为其他治疗创造条件。
术后管理:影响长期疗效的关键环节
手术结束并不意味着治疗终结,术后管理直接影响患者的长期疗效和生活质量。专业的术后护理和并发症预防至关重要。
术后患者需要密切监测神经功能状况。医生会定期检查患者的意识状态、瞳孔反应、肢体活动及语言功能,并与术前进行比较。
同时,医护人员也会观察患者波动性眼球突出、睑下垂、球结膜充血水肿等症状的改善情况。
并发症的预防和护理是术后管理的重点。可能出现的并发症包括过度灌注综合征、球囊移位或脱落、血管痉挛等。
对于高血流瘘闭塞后可能发生的过度灌注综合征,医生会给予控制性低血压,防止血压在较大范围内波动。
远期随访和复发监测同样不可或缺。海绵窦区病变治疗后需要定期复查影像学检查,以便及时发现和处理可能出现的问题。
即使病变被完全切除,患者也应按照医嘱进行定期随访。
透明3D打印技术已经能够为医生提供精确的病变模型,在术前模拟手术全过程。医生可以清晰地看到肿瘤与神经血管的复杂关系,提前规划最佳手术路径。
未来,随着神经导航、机器人辅助手术等技术的进一步发展,海绵窦手术的精确度和安全性将得到更大提升。
病变能否切干净,关键在于病变的类型、位置、大小以及医疗团队的技术水平。对患者而言,选择经验丰富的医疗团队,进行全面的术前评估,制定个体化的治疗方案,是获得最佳治疗效果的关键。
常见问题
问:海绵窦区手术后,神经功能能完全恢复吗?
神经功能恢复程度取决于病变本身对神经的损害程度和手术中对神经的保护情况。许多患者术后神经功能可得到显著改善甚至完全恢复,但对于术前神经已严重受损或手术必须切除部分神经的患者,可能会有持久的功能障碍。
问:海绵窦区病变治疗后会复发吗?
复发可能性与病变类型、切除程度及是否辅助放疗等因素相关。全切除的良性肿瘤复发率较低,而部分恶性病变或仅部分切除的病变复发风险较高。术后定期随访可早期发现复发迹象。
问:海绵窦区手术需要多长时间才能康复?
术后住院时间通常为1-2周,但完全康复可能需要数月。术后初期需密切监测神经功能,后期则需逐步进行康复训练。个体康复速度因年龄、病变性质和手术范围而异。
- 文章标题:海绵窦区病变能切干净吗?
- 更新时间:2026-02-11 14:56:38

 400-029-0925
400-029-0925