海绵窦区病变的诊断为何需要格外谨慎?这个位于颅底深处的复杂结构,包含着颈内动脉和多组颅神经,是多种疾病的好发部位。影像学检查作为临床诊断的“眼睛”,其精准性直接关系到治疗策略的选择与患者预后。那么,在进行这类病变的影像学诊断时,我们应该重点关注哪些关键点呢?
检查技术如何选择?CT与MRI各有千秋
在海绵窦区病变的影像学评估中,CT和MRI是两种互为补充的核心技术。它们各自拥有独特的优势,适用于不同的临床场景。
CT检查的价值主要体现在对骨质结构的评估上。采用多层螺旋CT进行薄层扫描(层厚0.5-1.25mm),结合平扫与增强扫描,能够清晰显示海绵窦周边的骨质改变。当怀疑肿瘤侵犯导致颅底骨质破坏时,CT的诊断价值尤为突出。CT血管成像(CTA)则可用于评估血管性病变,如颈动脉海绵窦瘘和动脉瘤。
MRI则是显示软组织结构的首选方法。常规序列包括T1WI、T2WI、FLAIR,以及增强T1WI。层厚应控制在3mm以下,增强扫描需加脂肪抑制技术,以清晰显示病变的强化特征。高分辨率MRI能够清晰显示海绵窦内的颅神经走行,对于判断神经受累情况具有重要价值。
血管成像技术各有专长:CTA能快速提供血管三维图像;MRA无需注射对比剂即可显示血管结构;而DSA(数字减影血管造影)仍是诊断血管性病变的“金标准”,尤其适用于颈动脉海绵窦瘘等疾病的诊断。

如何准确识别海绵窦的正常解剖结构?
熟悉海绵窦的正常解剖是识别病变的基础。这个区域结构复杂,需从多个维度理解。
海绵窦是由两层硬膜构成的窦样间隙,实际上是不规则的小静脉网络。它位于蝶鞍两侧,左右两侧通过前、后海绵间窦相互连接。其内走行着颈内动脉和第Ⅲ、Ⅳ、Ⅵ对脑神经及三叉神经的分支。
在CT平扫上,海绵窦密度与脑皮质近似,增强后明显强化。正常海绵窦外缘较平直,内缘清晰。在海绵窦后部,可见Meckel腔,呈卵圆形较低密度影,增强时不强化。
MRI上,T1WI上海绵窦呈低信号(但略高于颈内动脉),T2WI信号接近脑灰质。增强扫描时,海绵窦明显强化,而其内的颈内动脉因流空效应仍呈低信号。冠状位MRI能清晰显示海绵窦外侧壁上从上到下依次排列的动眼神经、滑车神经、三叉神经眼支和上颌支。
海绵窦的大小个体间有差异,横径约5-7mm,高径5-8mm,前后径10-15mm。认识这些正常测量值有助于初步判断海绵窦是否增大或饱满。
肿瘤性病变有哪些特征性影像表现?
海绵窦区肿瘤性病变种类繁多,掌握其特征性影像表现对鉴别诊断至关重要。
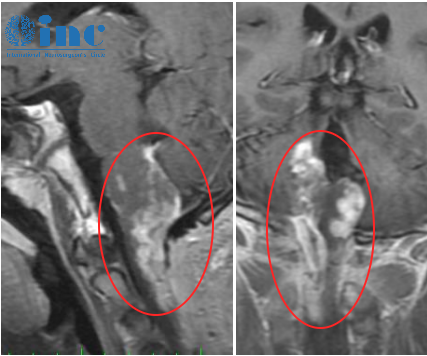
神经源性肿瘤中,三叉神经鞘瘤最为常见。典型表现为同时累及Meckel腔和桥前池,并在岩骨三叉神经压迹处缩窄,形成具有特征性的“哑铃状”外观。CT上呈等或混杂密度,MRI的T1WI呈等或低信号,T2WI呈高信号,增强后有不均匀强化。
脑膜瘤在海绵窦区相对少见。CT表现为等或稍高密度,偶见钙化,增强后明显均匀强化。MRI上T1WI呈等或稍低信号,T2WI呈等或稍高信号,特征性表现为“脑膜尾征”,即肿瘤邻近的脑膜明显强化。
侵袭性垂体瘤侵犯海绵窦时,MRI的可靠征象是海绵窦外侧壁与颈内动脉之间信号增高及异常强化,颈内动脉海绵窦段被肿块包绕。泌乳素水平超过1000ng/ml常提示有海绵窦侵犯。
鼻咽癌侵犯是常见的颅外恶性肿瘤侵犯海绵窦的情况。影像上可见鼻咽部肿块经破裂孔、卵圆孔或颈动脉管进入海绵窦,伴相应颅底骨质破坏。冠状面成像可清晰显示鼻咽部与海绵窦肿块的连续性。
转移瘤多见于有原发恶性肿瘤病史的患者。影像表现为海绵窦增大、外凸,Meckel腔被软组织影替代,均匀强化。常见原发肿瘤包括肺癌、乳腺癌、肾细胞癌等。
血管性病变的诊断要点有哪些?
海绵窦区血管性病变有其独特的临床表现和影像特征,诊断时需特别关注。
颈动脉海绵窦瘘是颈动脉与海绵窦之间的异常沟通。CT血管成像可显示眼上静脉增粗、眼外肌增粗和海绵窦扩大。DSA是诊断的金标准,可准确显示瘘口的位置、大小和血流动力学特征。
海绵窦血栓形成多继发于头面部感染。MRI是最佳诊断方法,可显示血栓的演变过程:早期T1WI呈等或高信号,T2WI呈低信号;数天后可呈现“靶心征”;数月后T1WI等信号,T2WI高信号。增强扫描可见海绵窦内充盈缺损。
MRV(磁共振静脉成像)的直接征象为发育正常的海绵窦内高信号缺失或边缘模糊不规则的低血流信号。间接征象包括静脉侧支形成和其他引流静脉异常扩张。
炎症性病变的鉴别诊断关键点是什么?
炎症性海绵窦病变与其他病因的鉴别具有挑战性,需综合临床与影像学表现。
Tolosa-Hunt综合征是一种特发性炎症性疾病,影像学表现为海绵窦区软组织影,增强后明显强化,激素治疗后可迅速改善。诊断需排除肿瘤、感染和其他炎症性疾病。
海绵窦血栓性静脉炎多有头面部感染史,急性起病,伴发热、眼睑肿胀。影像学上可见海绵窦肿胀,眼静脉扩张,增强扫描可见充盈缺损。脑脊液检查可见白细胞升高,涂片或培养可发现致病菌。
结核或真菌感染可能导致海绵窦区肉芽肿形成,表现为结节样增厚。这类病变需结合实验室检查(如结核菌素试验、真菌培养)和全身表现进行综合判断。
精准诊断的临床路径应是怎样的?
面对海绵窦区病变,遵循系统化的诊断流程可提高准确性,避免误诊漏诊。
临床-影像-病理三结合是基本原则。首先详细询问病史和神经系统检查,根据初步判断选择适当的影像学检查方法。影像学检查应结合临床资料进行解读,必要时进行病理活检确认诊断。
多序列、多模态影像评估至关重要。MRI平扫加强化是基础,根据需选择特殊序列如动态增强、血管成像等。对于疑难病例,可考虑PET-CT鉴别肿瘤与炎症,或立体定向活检获取病理诊断。
随访评估对不确定性质的病变尤为重要。对于小而无症状的海绵窦病变,可定期随访观察其变化。随访频率取决于病变大小、特征和临床怀疑程度,通常首次随访在3-6个月,稳定后可适当延长间隔。
常见问题解答
Q1:海绵窦区病变最常见的症状有哪些?
海绵窦区病变因累及不同神经血管结构而症状多样。常见症状包括:头痛(多位于单侧眼眶周围)、眼部症状(视力下降、复视、眼球突出、眼睑下垂)以及神经功能异常(如眼肌麻痹)。动眼神经麻痹表现为眼球运动障碍、上睑下垂、瞳孔散大;三叉神经受累可出现面部麻木或疼痛。症状组合与病变位置和性质密切相关。
Q2:MRI报告中的“海绵窦结节样增厚”意味着什么?
“海绵窦结节样增厚”是影像学描述术语,指海绵窦区域组织出现局灶性增厚或占位性改变。这可能由多种原因引起,包括炎症(如海绵窦炎、结核或真菌感染)、肿瘤(如脑膜瘤、神经鞘瘤、转移瘤)或血管性病变(如颈动脉海绵窦瘘)。需要结合临床表现、实验室检查和其他影像特征进一步明确病因。
Q3:海绵窦区病变在什么情况下需要考虑手术治疗?
手术考虑基于病变性质、大小、症状严重程度和进展情况。一般手术指征包括:神经症状进展快,已有重度神经功能障碍;肿瘤直径增大明显;颈内动脉有明显受压狭窄。具体手术方式取决于病变类型和位置,如垂体瘤可选经鼻蝶窦手术,脑膜瘤可能需开颅手术。手术风险包括颈内动脉损伤和颅神经损伤,需慎重权衡。
Q4:如何区分海绵窦区的炎症和肿瘤性病变?
鉴别要点包括起病方式、影像特征和治疗反应。炎症病变常急性起病,伴疼痛和全身症状;肿瘤多隐匿起病,进行性加重。影像上炎症病变边界可能模糊,强化明显;肿瘤常有占位效应,边界相对清晰。试验性治疗反应不同:炎症对激素治疗敏感,而肿瘤无效。最终确诊需依靠病理检查。
海绵窦区病变的影像学诊断是一个需要多维度分析的精细过程。从检查技术选择到正常解剖识别,从特征性表现分析到鉴别诊断要点,每一步都至关重要。掌握这些关键注意事项,将有助于提高诊断准确性,为临床治疗决策提供可靠依据。随着影像技术的不断发展,我们对海绵窦区病变的认识也将日益深化,最终造福于患者。
- 文章标题:海绵窦区病变影像学诊断要注意些什么?
- 更新时间:2026-02-11 15:23:49

 400-029-0925
400-029-0925