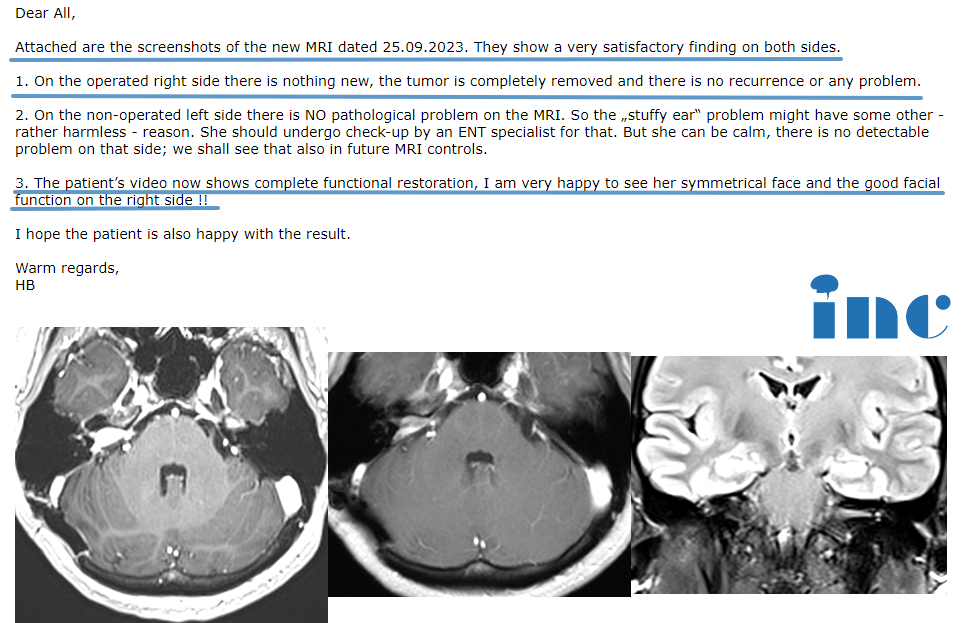
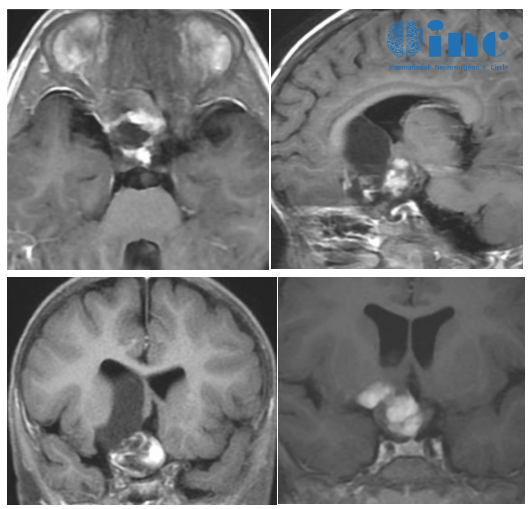
颅内生殖细胞瘤是一种少见的原发性中枢神经系统肿瘤,具有独特的临床特征。主要发生于青少年,累及松果体中线或鞍上区域。生殖细胞瘤通常表现为多灶性病变或脑脊液(CSF)播散,对放射敏感。因此,颅脊照射(CSI)治疗生殖细胞瘤的治愈率超过95%,被认为是治疗生殖细胞瘤的金标准。
然而,化疗联合减少放射治疗(RT)剂量和体积已被试图好转与放疗相关的晚期毒性;这些疾病包括激素不足、神经认知功能障碍、生长障碍和二恶性肿瘤。随着用于脑脊液播散检测的诊断工具的改进,如细胞学和磁共振成像(MRI),单用减体积RT也已被尝试用于无脑脊液播散的局限性生殖细胞瘤。目前,颅内生殖细胞瘤较适合的治疗方法尚无共识,治疗模式多种多样,包括单纯全脑室RT (WVRT)、局部野RT/WVRT/CSI化疗、单纯CSI等,均由医生自行决定。
颅内生殖细胞肿瘤在韩国并不少见;在整个人群中,原发性脑瘤占1.6%,在儿童中占9.5%。虽然仅使用低剂量的CSI就有很好的结果被报道为,但在许多研究机构,使用不同剂量和剂量的放疗后进行前期化疗是治疗颅内生殖细胞瘤的一个普遍选择。
2005年,韩国儿科神经肿瘤学学会(KSPNO)启动了颅内生殖细胞瘤(KSPNO G051)的前瞻性随机试验。该研究的目的是比较低剂量CSI单独和预先化疗后减剂量和减量放疗的疗效。由于应计性差,该方案于2008年修订(KSPNO G081)。KSPNO G081是一项单臂研究,主要集中在前期化疗后进行rt治疗。我们之前报道了28例参加KSPNO G051治疗的生殖细胞瘤患者。在这里,我们报告生殖细胞瘤患者根据KSPNO G051/081方案进行前期化疗后再进行放疗的结果。
虽然化疗后辅以减量放疗试验已被证明能产生相当好的生存结局,但在联合化疗和放疗的情况下,较佳的放疗剂量和剂量尚未确定。本研究中使用的方案获得了良好的生存结果,并表明适当的RT剂量可以合适地管理生殖细胞瘤。放疗剂量随着时间的推移逐渐减少。韩国单一机构的一项研究显示,lowdose CSI (19.5-21 Gy的CSI其次是19.8 Gy肿瘤区域)导致全切存活,这表明肿瘤部位的RT剂量可以减少到不足40 Gy, CSF空间少于20 Gy。这些给药方案是我们当前试验的基础,给前期化疗后未达到CR的患者。通过这个多中心的临床试验,我们证实了在联合治疗下,低剂量放疗可以控制生殖细胞瘤。29名接受30.6 Gy治疗的CR患者未观察到原发部位复发。此外,接受40.2 Gy治疗的21名PR患者没有发现原发部位复发。这就增加了进一步降低RT剂量的可能性。在日本,24gy用于接受前期化疗的患者。然而,在我们的研究中,一位接受23.4 Gy治疗的患者在诊断时未涉及的区域出现复发。在台湾,建议只使用rt的设置为30gy。因此,无论是联合治疗还是单纯治疗,较佳放疗剂量仍然存在争议。就放射治疗体积而言,化疗成功后向肿瘤区域进行放射治疗会导致放射野外,主要沿脑室的频繁复发。因此,即使对于化疗后出现CR的患者,WVRT也被认为是较佳的放疗量。在本研究中,48例孤立性松果体或鞍上病变患者没有复发;48%的患者(包括6例化疗后复发)接受了WVRT治疗。因此,WVRT为孤立的松果体或鞍上病变提供了一个较佳的放疗容积,即使是在前期化疗后出现PR的患者。
对于起源于基底神经节或丘脑的生殖细胞瘤患者,化疗后单独对肿瘤区域进行IFRT可导致高复发率。15例基底节区生殖细胞瘤患者中,3例接受了IFRT治疗,且均在RT外复发。其余12例患者接受了CSI或全脑放疗。其中1例接受了23.4 Gy CSI的患者在原发部位增强放疗野外复发。全部复发的患者在前期化疗后均获得了CR,这表明化疗对RT野外显微肿瘤的控制不足。与松果体和鞍上生殖细胞瘤相比,起源于基底节区的生殖细胞瘤具有独特的临床特征。它们浸润脑实质,引起萎缩性改变并伴有神经功能缺损。此外,放射学上的表现是多种多样的,从细微的实质改变到伴有或不伴有囊性病变的对比增强的肿块,以及(通常)不明确的扩张。因此,对于基底节生殖细胞瘤,应考虑全脑RT或CSI。全部播散性疾病类型,包括双灶性病变,都应根据协议接受CSI。根据KSPNO G051方案,化疗后达到CR的患者的放疗剂量略低于单纯放疗组(CSI为19.8 Gy vs. 24 Gy,肿瘤区域30.6 Gy vs. 40.2 Gy)。化疗后出现PR的患者在接受了额外的全剂量CSI后,很可能进行了不必要的化疗。在我们的队列中,26例患者中有12例(46.1%)患者在化疗后出现PR,最终接受了与仅接受RT方案患者相同的RT剂量的CSI。考虑到化疗的缺点,需要仔细评估稍高放疗剂量的潜在有害影响。在SIOP CNS GCT 96试验中,45例转移性疾病患者接受24 Gy的CSI,然后16 Gy的肿瘤区域增强;其中17例患者在CSI之前接受了额外的化疗,没有复发。结论单用低剂量CSI对转移性疾病是合适的。本研究的优势在于其前瞻性设计和纳入了大量的患者,这些患者都有病理证实为纯生殖细胞瘤。该研究的一个局限性是较差的方案依从性。大多数违反方案的情况都与放疗剂量和剂量大于方案中规定的剂量和剂量有关。这些违规行为可能会好转生存结果。如果全部孤立/CR患者按照方案接受局部放疗,而不是接受CSI,则可能会出现大量复发。尽管如此,基于协议患者依从性的亚组分析,我们仍然能够获得一些重要的发现关于适当的RT剂量和卷:通过RT-volume修改可以减少复发率,这应该包括整个心室局部松果体或上肿瘤,至少整个大脑局部基底神经节/丘脑病变。对于播散性疾病,仅CSI是合适的。在未来的临床试验中,应该将该联合策略与单独的减少剂量、减少体积放疗进行比较,并且在将其作为生殖细胞瘤的标准治疗方案之前,应该验证其在长期毒性和生存结果方面的优越性。
参考文献:Doi:10.1016/j.radonc.2019.06.002
- 文章标题:颅内生殖细胞瘤的前期化疗后适应放疗
- 更新时间:2021-01-04 16:09:18

 400-029-0925
400-029-0925