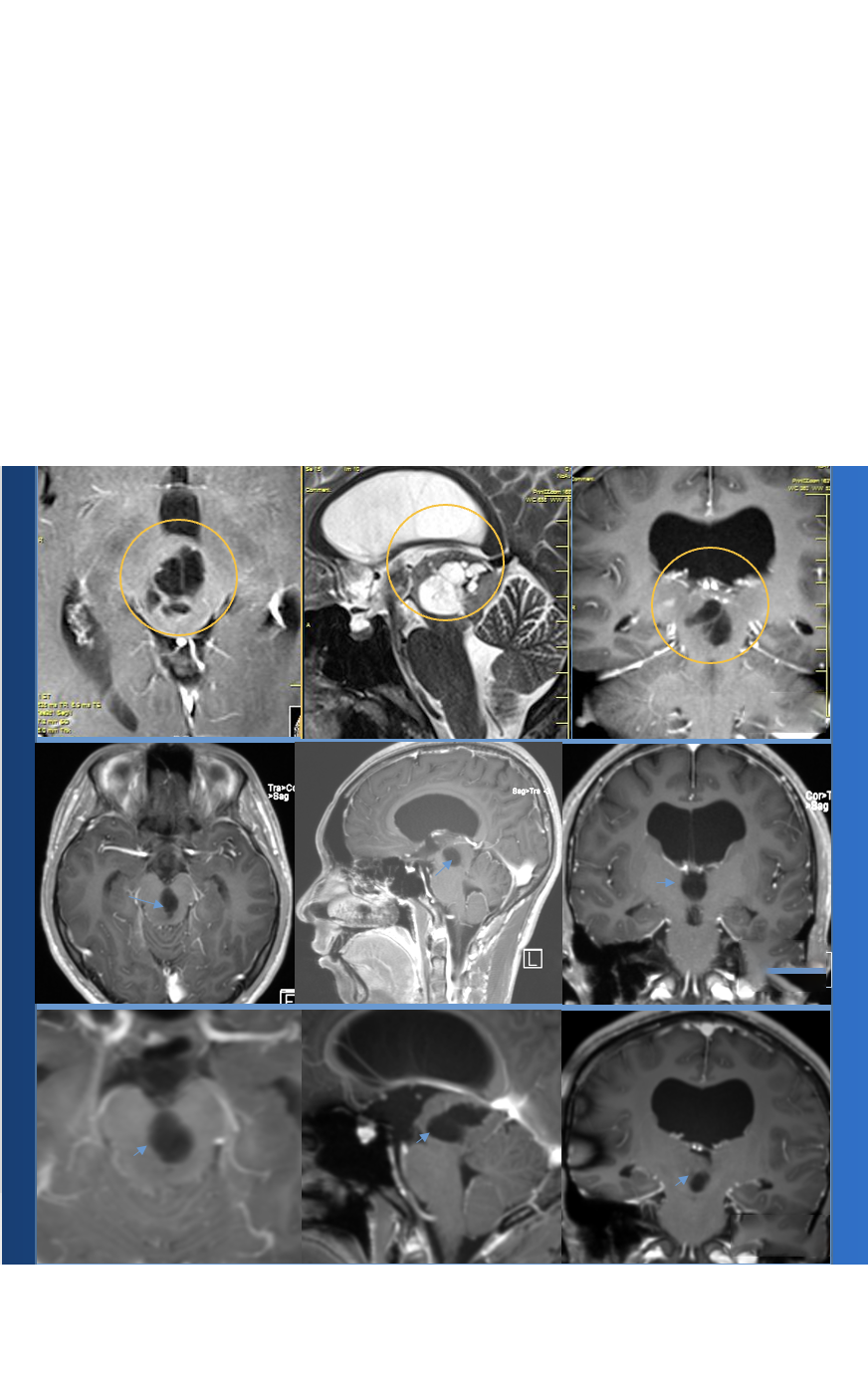
镰旁和矢状旁脑膜瘤是颅底脑膜瘤的常见部位,切除手术可从根本上解除占位效应,但手术不慎也有可能造成并发症...
脑膜瘤是颅内常见的原发肿瘤,占全部颅内肿瘤的36%。他们被认为是来自蛛网膜帽细胞的异常增殖。脑膜瘤可以发生在整个中枢神经系统的任何地方,常位于凸面和矢旁硬脑膜的交界处以及镰的交界处。它们常侵犯或累及主静脉窦,包括上矢状窦。
脑膜瘤属于WHO 1-3级。WHO级脑膜瘤占大多数(65-80%),非典型(WHO级)肿瘤占20-35%,恶性/间变(WHO级)脑膜瘤仅占1-3%。手术切除是治疗有症状或扩大肿瘤的标准,为低级别脑膜瘤提供了明确的诊断和治疗。立体定向放射外科也可用作直径小于2-3厘米脑膜瘤的初级治疗,或作为复发或更高级别肿瘤的辅助治疗。大多数手术切除的低级别脑膜瘤患者有良好的长期生存率,80%的患者在手术后10年仍然存活。
手术并发症
考虑到大多数患者在切除低级别脑膜瘤后有良好的长期生存率,并发症可能具有损害性,并对患者的生活产生长期影响。最近一系列凸面脑膜瘤切除术发现常见的手术并发症是伤口感染(3.5%)、脑脊液(1.4%)漏出和术后血肿(1.4%)。医疗并发症包括深静脉血栓形成(4.2%)和肺栓塞(1.4%)。另一系列凸面脑膜瘤切除术在并发症方面发现相似的结果,感染(3.9%)是较为常见的,其次是脑脊液漏/脑积水(1.8%)。并发症较高的副矢状旁腺/镰状旁腺肿瘤,其中最近一系列的135个肿瘤发现并发症发生率为19%。手术并发症包括伤口破裂/感染(5%)、脑脊液漏/脑积水(3%)、血肿(1.5%)、静脉梗塞/脑水肿(1.5%)和空气栓塞(0.7%)。医疗并发症包括新发癫痫发作(2.2%)、电解质紊乱(1.5%),以及肺炎、尿路感染、心律失常、特发性血小板减少和深静脉血栓形成(均为0.7%)的低发生率。并发症的危险因素包括发生新的或恶化的神经功能障碍、高龄患者、高血压和术前服用两种以上心脏药物。
脑膜瘤切除术后较为可怕的并发症之一是静脉梗死,发生在3.3%的患者中,是不可逆的,可造成毁灭性的后果。有趣的是,一项研究发现浅表脑膜瘤的发病率较高(5.5%),特别是凸出和副镰/镰肿瘤。危险因素包括:双额开颅手术、肿瘤大小为4cm、瘤周水肿、肿瘤位置靠近中线。这些危险因素反映了在切除凸状、镰状和矢状旁脑膜瘤时,无意中损伤或有目的切除阻碍肿瘤通路的静脉的危险。外科医生在接近中线时遇到的浅表静脉解剖结构可能复杂,特别是肿瘤位于更远的后方和邻近的大脑结构,包括运动皮质。
镰旁脑膜瘤是颅穹窿脑膜瘤的常见部位,切除镰旁脑膜瘤易引起并发症,当然,颅颈交界处、功能区脑膜瘤、岩斜/斜坡脑膜瘤、枕骨大孔区的脑膜瘤切除手术也具难度,对主刀医生要求甚高,很多患者都因切除不完全、手术并发症造成了脑膜瘤的快速复发、神经功能缺损、甚至造成生命危险,因此,对于疑难位置的脑膜瘤手术,患者应该更为谨慎,如对自身病情有所疑惑可咨询INC国际专家巴特朗菲教授、James T. Ruka教授等国际神外教授,听取其咨询意见后再做决策,也可以由INC国际专家主刀手术,为自己争取更好的预后。
参考文献:Doi:10.1007 / s11060-016-2283-x
- 文章标题:镰旁、矢状窦旁脑膜瘤切除手术会造成哪些并发症?
- 更新时间:2021-03-24 16:50:37
-
孕激素药物主要日常主要应用口服避孕、功能性子宫出血因黄体功能不足、痛经、子宫内...
2024-04-22 14:10:51
-
鞍区脑膜瘤泛指起源于鞍结节、前床突、鞍膈和蝶骨平台的脑膜瘤。而起自都板、骨嵴、...
2022-01-28 11:47:11
-
外科医生也看到肿瘤复发,部分原因是肿瘤细胞已经渗透到脑神经和一条重要的血管(海...
2021-03-24 16:50:22
-
血管脑膜瘤怎么治疗?5种重要方法!血管瘤型脑膜瘤作为一种不同的脑肿瘤,通常由于...
2023-11-20 17:48:00
-
尽管据报道不同种族的年龄调整发病率相似,但女性的发病率大约是男性的两倍。发病率...
2023-04-06 21:08:58
-
纤维型脑膜瘤who2级?纤维型脑膜瘤WHO分级中的2级即II级,指的是具有中度恶性潜力的纤...
2024-01-09 18:12:20
-
大脑镰旁脑膜瘤严重吗? 大脑镰旁脑膜瘤多数位于大脑镰的一侧,部分可穿破大脑镰而...
2022-05-26 15:32:53
-
窦旁脑膜瘤手术风险!这5点需清楚。矢状窦旁脑膜瘤一般是指肿瘤基底附着在矢状窦的...
2023-10-31 18:08:59
-
谈瘤色变,是现代人们的普遍现状。谈起肿瘤,人们的一反应就是不治之症无可救药,可...
2020-02-25 18:45:59
-
脑膜瘤一般是良性还是恶性?脑膜瘤绝大部分是良性的肿瘤,但也有少数是恶性的。恶性...
2021-08-30 14:16:06
-
10岁时,她为战胜横纹肌肉瘤,接受了高剂量放疗。殊不知,这救命的治疗,却在脑中埋...
2025-10-05 09:30:33
-
左侧鞍旁 脑膜瘤生存期 ?左侧鞍旁脑膜瘤是指颅内左侧鞍旁位置的的脑膜瘤,鞍旁脑膜瘤...
2019-12-26 16:04:35
-
视力减退就是眼睛出了问题吗? 一位60岁的陈女士所遭受的困扰,她被视力减退折磨将近...
2024-11-29 16:36:52
-
脑膜瘤是较常见的原发性脑瘤,占全部新诊断的原发性脑瘤的近三分之一。脑膜瘤被认为...
2022-02-18 17:06:50
-
位于硬膜内的脊柱肿瘤发病率为每年每10万人3 ~ 10例,其中硬膜内髓外肿瘤占椎管内肿瘤...
2020-10-12 11:34:06
-
肿瘤自发现以来,其每年死亡人数一直在不断增加,根据《Lancet》杂志公布的2016疾病负...
2019-09-16 17:32:10
-
矢状窦旁和大脑镰旁脑膜瘤手术难度大吗?脑膜瘤约占全部颅内肿瘤的三分之一,是较常...
2022-09-12 14:16:56
-
脑膜瘤可以在怀孕期间出现,而且枕骨大孔脑膜瘤少见,本文报告了一个成功治疗期间怀...
2021-03-24 16:50:39
-
脑膜瘤 MENI-1 表现、治疗 英文版 中文版 脚注: a.如有条件,通过多学科咨询来制...
2022-06-10 16:18:03
-
从生物学上讲,大多数脑膜瘤是良性的,但某些脑膜瘤可能具有侵略性且难以治疗,是当...
2021-03-24 17:06:36


 400-029-0925
400-029-0925