听神经瘤术后面瘫可以避免吗?由于其邻近性,八脑神经的损伤对面神经的完整性和功能有影响。因此,听神经瘤(更准确地称为“前庭神经鞘瘤”)的治疗决策是基于减少患者症状的愿望,同时保留残余面神经功能并较大限度地减少治疗并发症。随着放射学的进步提高了我们检测微小症状病变的能力,这些决定变得更加复杂。

只有5%的面神经无力与肿瘤的存在有关,面神经麻痹很少作为听神经瘤的初始症状出现。事实上,面瘫通常只是位于内耳道狭窄区域的较大压迫性病变的表现。这些肿瘤可通过诱导神经缺血、阻塞脑脊液或直接压迫引起神经功能障碍。事实上,面神经功能障碍的发现应提醒临床医生,病变可能不是听神经瘤,而是面神经神经瘤或其他小脑桥脑角肿瘤。然而,进行性面瘫可能是听神经瘤的晚期症状。在1992年的一项研究中,大多数听神经瘤患者在诊断前有近4年的听力损失、耳鸣或眩晕。如果出现面神经麻痹,诊断是在同一年。
传统上,缓慢进行性或复发性面瘫预示着面神经肿瘤或压迫面神经的外源性病变的存在。面部抽搐应该向检查者表明,面部神经处于刺激状态,并增加了对肿瘤存在的怀疑。一般来说,面神经的运动纤维能耐受因其丰富的血液供应和致密的纤维覆盖而产生的逐渐的外部压力,但神经可能在肿瘤表面张开,几乎没有弹性。
在诊断时,听力损失、耳鸣、不平衡、头痛和面部麻木比面部神经衰弱更常见。面部疼痛在拉姆齐·亨特综合征或涉及面神经的恶性肿瘤等疾病中常见,但与听神经瘤异常相关。然而,耳道和外耳麻木可能是与听神经瘤相关的临床发现。Hitselberger和House在1966年一次将这种感觉描述为针扎试验,在成像能力有限的情况下,这种感觉被用作肿瘤存在的早期临床迹象。额外的研究证实,由面神经通过感觉耳支携带的躯体感觉传入在后外耳道和下外耳碗中发现。随着成像能力的提高,“希斯尔伯格征”的效用已经减弱,但它仍然有助于证实放射学发现。
面部神经鞘瘤是相对少见的、生长缓慢的肿瘤,可能表现为面部无力,应与小脑延髓神经鞘瘤或小脑延髓神经鞘瘤鉴别。典型地,当这些肿瘤主要局限于IAC并且不进入耳道孔时,它们被误认为是听神经瘤。McMenomey等人的一个系列描述了32个原发性面神经肿瘤,其中38%术前被认为是听神经瘤。四不幸的是,没有可供临床医生使用的试验(除了术前成像)来区分听神经瘤和面神经鞘瘤。较重要的影像学征象是面神经迷路段存在肿瘤,这是面神经肿瘤与听神经瘤的区别。
神经电描记术包括对颞外面神经的主动刺激,但尚未证明是这些病变的可靠诊断试验。由于耳道孔狭窄,颞内面神经特别容易受到继发于这些肿瘤生长的功能障碍的影响。面部抽搐和痉挛应增加临床医生对面神经瘤的怀疑,并应告知患者手术中的发现,这些发现可能证明减压手术优于切除手术。
降低面瘫的风险
听神经瘤的治疗有相当大的争议和不同的实践模式。治疗决策需考虑一系列因素,如患者的年龄、患者的整体健康状况、肿瘤引起的症状以及肿瘤引起的症状进展。如果患者和外科医生选择显微外科手术治疗,需考虑肿瘤的位置、术前听力和解剖特征。患者需充分了解手术风险,考虑到这些因素,手术风险可能很大。与全部良性肿瘤一样,在做出治疗决定时,需强调较大限度地减少并发症和发病率,同时获得良好的结果。
对于很多患者来说,观察适合。多项荟萃分析表明,特别是在颅内动脉瘤中,大部分听神经瘤是静止的,症状与肿瘤大小或患者年龄无关。最近的研究表明,在长期随访中,大约不到三分之一的血管内肿瘤显示出生长的放射学证据,尽管不管生长如何,听力都会恶化。对70名年龄大于65岁的听神经瘤患者进行了为期4.8年的随访,42%的肿瘤没有生长或消退。从听力学、前庭和面部神经的角度来看,对于无症状的患者,干预的主要动力可能是患者希望解决与颅内肿块相关的焦虑。了解这些肿瘤的自然病史很重要,需告知患者,如果症状出现或影像学特征发生变化,可能需要进行干预。
然而,观察并不总是无害的,可能会导致突然和完全的听力损失、不平衡或面部神经衰弱。面部无力是一种不祥的迹象,表明患者可能因肿瘤生长而突然出现面瘫,应治疗。尽管如此,作为听神经瘤的一个表现症状的面神经无力的比率是∽5%,尽管这个比率很低,但是随后的面神经麻痹可能具有毁灭性的和长期性的影响。尽管对听神经瘤的自然史进行了多变量分析,但没有临床或放射学因素被确定为肿瘤行为的评估因素。
听神经瘤的放射外科治疗可能是一个有利的选择,原因有很多。治疗简单,不需要全身麻醉,并避免了几乎完全与手术切除相关的多种并发症。最初,它被描述为不完全切除的听神经瘤的辅助治疗,但最近,它被作为主要的治疗方式。放射外科技术的治疗目标本质上与外科目标不同。有越来越多的文献表明,辐射可能通过辐射诱导的纤维化和对肿瘤脉管系统的损伤来阻止前庭神经鞘瘤的生长。需让患者意识到肿瘤在治疗后会保留,并且听力损失、失衡和耳鸣等症状可能会恶化。
放射治疗对这些肿瘤的疗效是一个特别困难的研究课题,仅次于这些肿瘤生长缓慢的性质和结果测量的异质性(即生长、听力测定、前庭症状和耳鸣障碍的放射标准)。对这些肿瘤的自然史的描述有相当大的可变性,辐射的应用正在向那些有影像学证据表明生长的肿瘤转移。在接受治疗的患者中,有16%的患者在放疗后有6至12个月的短暂肿瘤扩张期,这表明是与中央肿瘤坏死相关的水肿的结果,这进一步混淆了已报道的测量。根据可用的设备和人员,放射外科的方法因中心而异。正在进行的调查比较了不同给药技术的长期优势和效果,如伽玛刀(瑞典斯德哥尔摩埃利卡塔)、射波刀(加利福尼桑尼维尔的精确)、直线加速器放射治疗和分割放射治疗。已发表的结果很有希望,表明10年肿瘤控制率很高(大于 95%),且近期副作用有限。
放射治疗的边缘剂量是放疗后面部瘫痪的一个重要评估因素。早期的研究描述了当使用伽玛刀系统的平均边缘肿瘤剂量为16 Gy时,面神经麻痹率为21%。目前,大多数中心使用12至14戈瑞的边缘肿瘤剂量;面神经功能有了好转。放射治疗后面部神经衰弱的比率现在被引用为伽玛刀和直线加速器系统的小于 1%。同样,随着边缘剂量的减少,三叉神经病变的发生率从16%下降到4.4%,并且三叉神经很少受到血管内肿瘤放射的影响。眩晕、耳鸣、脑积水、干眼症、突发性听力丧失、辐射诱发恶性肿瘤的风险和加速的椎基底动脉粥样硬化被描述为放疗的并发症,尽管它们在低剂量放疗中的发生率尚不清楚。
尽管进行了放射治疗,如果肿瘤继续生长,文献表明手术切除变得更加困难,并且与较差的面神经预后相关。在弗里德曼和他的同事最近的一项研究中,46%接受挽救性显微手术治疗的患者在术后一开始就诊时面部完全无力。组织学上,这得到了研究的支持,研究表明放疗后肿瘤纤维化和面神经粘连。随着放射治疗给药技术的改变,其对面神经和周围结构的影响可能会进一步降低。
显微外科
听神经瘤切除术有三种常用的方法:经迷路开颅术、中颅窝开颅术和乙状窦后开颅术。每一个都有优点和缺点。随着影像学和监测技术的进步,面神经的功能也有所好转。磁共振成像提高了临床医生检测微小症状性听神经瘤的能力。术中面神经监测对解剖技术有影响。
自引入以来,术中面神经监测在好转面神经完整性方面发挥了至关重要的作用,从67%到目前引用面神经解剖完整性大于大概率的研究。多项研究表明,术中参数有助于评估面神经的近期和长期预后。这些可以进一步为术中决策提供信息,并指导康复程序,以防止暴露性角膜炎。如果肿瘤切除部位附近的面神经刺激保持在0.04毫安或更低,患者术后8天有77%的概率具有豪斯-布拉克曼ⅰ/ⅱ级面神经功能。神经电生理面神经监测已被证明比观察或视频捕捉技术更敏感,并且仍然是较小化听神经瘤手术发病率的有用工具。
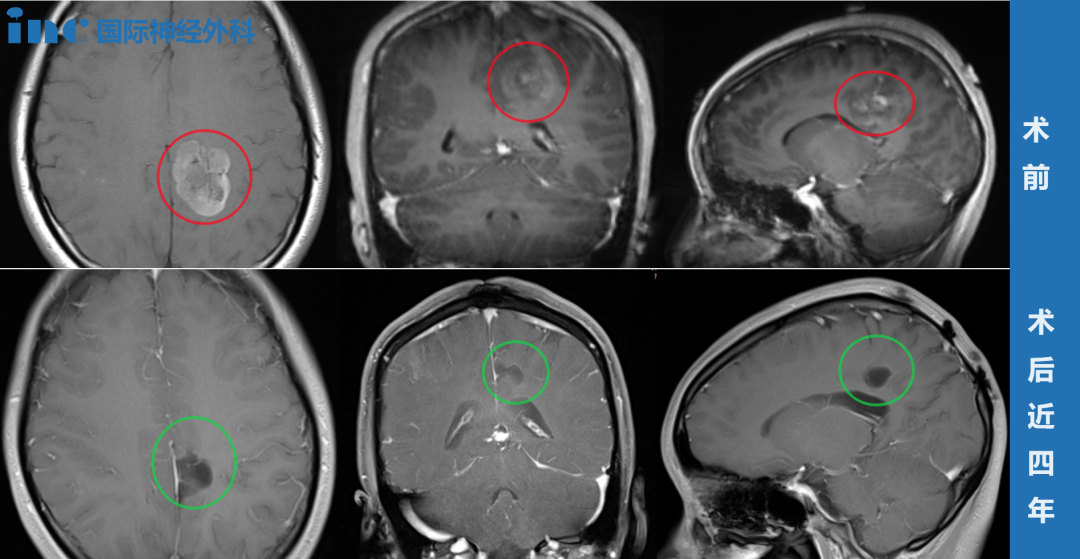
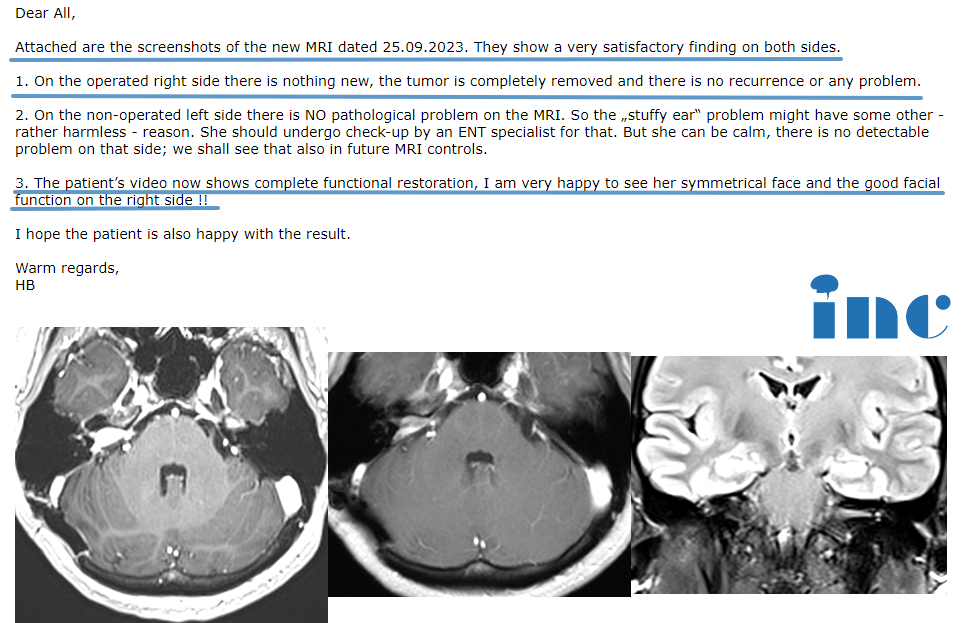
INC听神经瘤经典案例报告
INC听神经瘤手术教授
国际颅底肿瘤手术教授,世界神经外科联合会(WFNS)教育委员会主席、德国INI国际神经学研究所血管神经外科主任巴特朗菲教授擅长听神经瘤的治疗。对于听神经瘤的治疗,巴特朗菲教授能娴熟地进行三维可视化和准确化的显微外科手术,结合神经导航、神经电生理检测、DTI、术中核磁等多种前沿设备的辅助配合下,实施准确顺利的肿瘤全切术,尽可能去除剥离肿瘤病变的同时,又能对听神经功能、面神经功能乃至周边神经功能区进行很好地保护,从而使得患者术后生存质量得以保障。在这方面,德国的巴特朗菲教授不仅能够做到对3cm以下的听神经瘤进行完整切除,且不损伤听力,不造成面瘫,对于具有较大挑战性的3cm以上听神经瘤,他也能做到完整切除,且尽可能地使听力保留,大概率以上的概率不会面瘫。当面临国内治疗效果不理想,听神经瘤患者若想寻求顺利顺利的高质量手术,可请INC国际专家评估手术,国际专家咨询咨询热线400-029-0925。
- 文章标题:听神经瘤术后面瘫可以避免吗?
- 更新时间:2021-07-20 15:54:40

 400-029-0925
400-029-0925