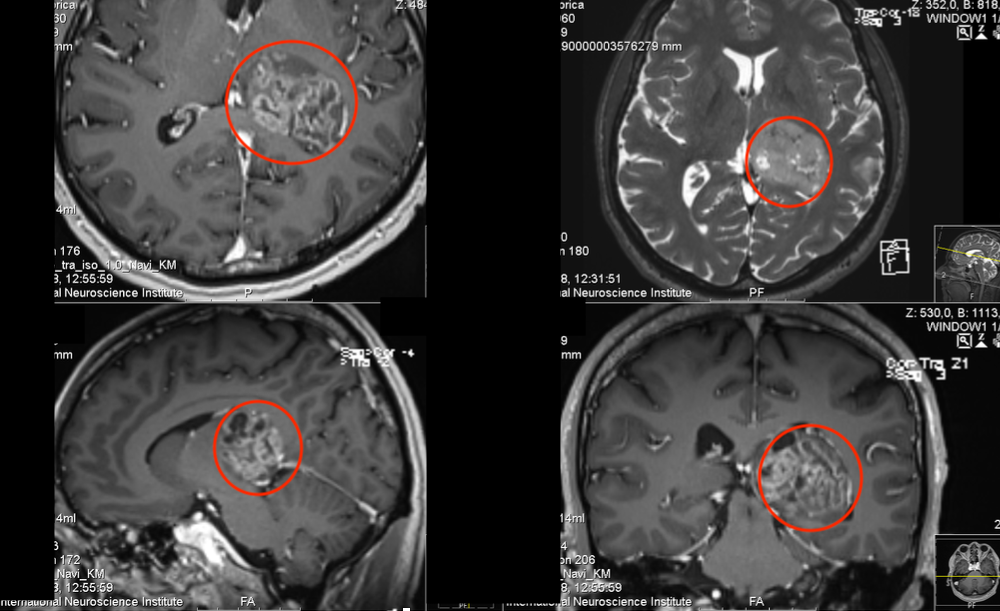
影像学技术是脑胶质瘤诊疗的基石,通过定位肿瘤范围、分析生物学特性及评估治疗反应,为临床决策提供关键依据。当前指南强调多模态联合策略,整合解剖与功能成像以优化诊疗路径。 一、CT检查:基础筛查与特征识别 CT作为初筛工具,通过密度对比快速评估颅内病变,尤其适用于急诊或MRI禁忌患者...
影像学技术是脑胶质瘤诊疗的基石,通过定位肿瘤范围、分析生物学特性及评估治疗反应,为临床决策提供关键依据。当前指南强调多模态联合策略,整合解剖与功能成像以优化诊疗路径。
一、CT检查:基础筛查与特征识别
CT作为初筛工具,通过密度对比快速评估颅内病变,尤其适用于急诊或MRI禁忌患者。
1.密度差异与定位
•肿瘤区域多呈低密度或混杂密度影,正常脑组织密度对比清晰;
•精准显示钙化灶(少突胶质瘤典型征象)、急性出血及囊变区域。
2.占位效应评估
•肿瘤压迫致脑室变形、中线移位;
•瘤周水肿呈“指状”低密度影,范围与恶性度正相关。
3.局限性说明
•脑干、小脑等部位小肿瘤易漏诊;
•无法区分肿瘤浸润与水肿带,需MRI进一步验证。

二、MRI:多模态评估的金标准
MRI凭借高软组织分辨率,成为术前诊断、手术规划及术后随访的核心手段。
(一)常规序列:解剖结构可视化
1.T1/T2/FLAIR序列
•低级别胶质瘤:均匀长T1、长T2信号,水肿轻,无强化;
•高级别胶质瘤:混杂信号,伴坏死囊变,明显不均匀强化。
2.增强扫描意义
•对比剂渗漏提示血脑屏障破坏,强化程度与肿瘤分级相关;
•环形强化需鉴别脓肿、转移瘤。
(二)功能MRI:生物学特性解析
1.DWI(扩散加权成像)
•高信号区提示细胞密度高,ADC值降低是高级别肿瘤标志。
2.PWI(灌注成像)
•rCBV值升高反映肿瘤新生血管密度,鉴别放射性坏死与复发。
3.MRS(磁共振波谱)
•Cho/NAA比值>2.0提示恶性转化,Lip峰出现与坏死相关。
4.DTI(扩散张量成像)
•白质纤维束重建规避手术功能区损伤,降低术后瘫痪风险。
三、PET:代谢活性定量分析
基于示踪剂代谢差异,补充MRI在分级与疗效评估中的局限。
1.示踪剂选择
•¹⁸F-FDG:低级别瘤代谢低于灰质,高级别瘤与灰质重叠(准确性约65%);
•¹¹C-蛋氨酸:肿瘤/本底对比度提升,分级准确性达82%。
2.核心应用场景
•活检靶点定位:代谢最高区域取材避免低估分级;
•放疗靶区勾画:发现MRI阴性区域的肿瘤浸润灶;
•鉴别假性进展:复发灶呈高代谢,放射性坏死呈低代谢。
四、影像学整合诊断路径
(一)初诊筛查流程
1.疑似病例:首选MRI平扫+增强,CT用于急诊或禁忌患者;
2.分级评估:多模态MRI(DWI/PWI/MRS)联合氨基酸PET;
3.活检引导:PET高代谢区导航取样。
(二)术后监测策略
•基线评估:术后24-72小时MRI确定残留灶;
•疗效标准:采用RANO标准(表1),综合强化灶、水肿带及临床症状;
•复发鉴别:PWI高灌注+MRS高Cho/NAA支持复发,氨基酸PET为金标准。
表1:脑胶质瘤疗效RANO评估核心指标
|
参数 |
完全缓解 |
进展 |
|
T1强化灶 |
消失 |
增大≥25% |
|
T2水肿带 |
稳定/缩小 |
显著扩大 |
|
新发病灶 |
无 |
出现 |
|
激素用量 |
未增加 |
不单独作为判断依据 |
五、疑难病变的影像鉴别
1.胶质瘤vs转移瘤
•胶质瘤:浸润生长,水肿带可见肿瘤细胞(PWI高灌注);
•转移瘤:边界清晰,水肿带无肿瘤浸润(PWI低灌注)。
2.胶质瘤vs淋巴瘤
•淋巴瘤:均匀强化,¹⁸F-FDG代谢显著高于高级别胶质瘤。
3.胶质瘤vs脑脓肿
•脓肿:DWI高信号+ADC值降低,MRS无Cho峰。
结论:精准医疗时代的影像定位
当前脑胶质瘤影像学已从解剖学描述迈向分子水平整合:
•术前:多模态MRI联合PET界定肿瘤生物学边界;
•术中:DTI/fMRI导航实现功能保护性切除;
•术后:氨基酸PET破解假性进展难题。
随着2022版指南推广,基于分子分型的影像标记物(如IDH突变瘤的特定代谢谱)将进一步推动个体化诊疗。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:脑胶质瘤影像学检查的3大核心
- 更新时间:2025-07-10 14:49:21
-
前颅窝底占位不一定就是胶质瘤。前颅窝底占位性病变并不等同于胶质瘤。这个区域的占...
2026-01-27 11:21:41
-
胶质瘤靶向治疗是什么意思?胶质瘤靶向治疗,是指在细胞分子水平上,针对胶质瘤细胞...
2026-01-12 17:44:13
-
胶质瘤保守治疗是什么意思?胶质瘤保守治疗,简单来说,是指在不进行开颅手术的情况...
2026-01-12 17:25:24
-
胶质母细胞瘤患者五年生存率从5%提高到13%,国产电场治疗设备的问世让这项创新技术更...
2026-01-12 16:36:30
-
电场治疗脑胶质瘤四级的效果如何?曾经被认为最难治的脑胶质瘤四级,如今患者五年生...
2026-01-12 16:25:51
-
2级别脑干胶质瘤复发?二级脑干胶质瘤是指根据国际卫生组织(WHO)的分类,这种胶质...
2024-01-24 19:12:03
-
胶质瘤脑水肿如何消除?胶质瘤脑水肿是指由于胶质瘤生长导致的脑组织水分潴留和炎症...
2023-08-16 10:38:12
-
二次复发胶质瘤长脑干能活多久?胶质瘤,特别是如果二次复发且长在脑干区域,其预后...
2024-02-21 16:57:42
-
胶质瘤是什么病?脑胶质瘤的常见治疗方法包括手术切除,放射疗法,立体定向放射外科...
2021-03-13 14:35:53
-
恶性脑桥胶质瘤能活多久寿命?恶性脑桥胶质瘤患者的生存期取决于多种因素,包括病情...
2023-12-19 14:55:33
-
2016年国际卫生组织修订的《中枢神经系统肿瘤分类》定义了弥漫性中线胶质瘤H3K27M突变...
2022-01-18 16:57:12
-
儿童脑干胶质瘤潜伏期多久?儿童脑干胶质瘤的潜伏期是指从肿瘤形成到出现明显的临床...
2023-08-23 13:27:20
-
延髓胶质瘤是一种恶性肿瘤,复发是可能发生的,是在手术后的数年之后。以下将详细介...
2024-01-04 15:25:30
-
胶质瘤越大越严重吗怎么治疗?胶质瘤是一种常见的中枢神经系统肿瘤,它起源于星形细...
2023-08-24 11:49:36
-
脊髓胶质瘤是怎么引起的?怎么治疗好?脊髓胶质瘤是一种少见但危险的肿瘤,起源于脊髓...
2023-12-13 14:59:37
-
脑干二级胶质瘤是不是癌症 胶质瘤二级是良性和恶性的界限。无论是良性还是恶性,二...
2023-04-14 11:56:06
-
不同胶质瘤的症状是什么? 在众多的脑肿瘤疾病中,以胶质瘤的发病率比较高,约占脑...
2022-03-11 17:14:01
-
视神经胶质瘤是一种恶性脑肿瘤,治疗方法主要包括手术切除、放射治疗和药物治疗。下...
2023-06-28 11:01:09
-
脑干胶质瘤射波刀行吗 对于胶质瘤患者来说,目前临床上的主要治疗方法是通过手术完...
2023-05-23 14:20:54
-
脑干附近胶质瘤手术并发症?针对脑干附近的胶质瘤进行手术是一种复杂且风险较高的神...
2024-04-01 17:15:02
-
神经胶质瘤的早期症状有哪些表现?神经胶质瘤是一种常见的恶性肿瘤,其早期症状可能...
2023-09-29 17:52:06
-
复发性胶质瘤患者的OS一般较短,如果不及时干预,通常少于6个月;此外,患者的生活质...
2022-01-26 16:35:01
-
脑干胶质瘤有哪些分类呢 脑干胶质瘤有哪些分类根据生长方式可分为弥漫内生型、局灶...
2023-06-07 09:53:07
-
1CD133/Prominin-1 CD133是一种跨膜糖蛋白,在多种肿瘤干细胞中都有表达,也是目前研究较多...
2021-11-05 15:26:20
-
胶质瘤手术治疗有哪些注意事项? 胶质瘤是一种常见的原发性中枢神经系统肿瘤,是全...
2022-03-11 17:31:18


 400-029-0925
400-029-0925