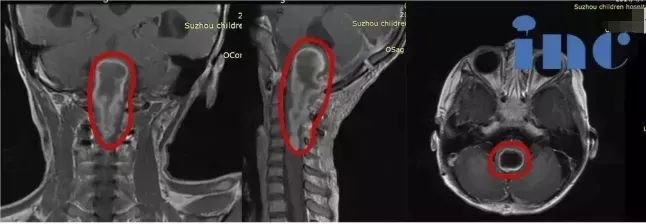
脑室炎,是一种发生在脑室及周围的炎症,通常以化脓性脑室液为特征。与一般的颅内感染相比,脑室炎的病情更加凶险,尽管现在有一定的治疗手段,但由于多重耐药性和革兰氏阴性菌的影响,它的死亡率仍然高达30%-71%。
G-杆菌性脑膜炎的早产儿、脑室心房/脑室腹腔分流术后脑室内留有异物的患者、脑室外引流术及穿通伤患者、嵴膜膨出的儿童等,更容易患上脑室炎,其中分流引起的是最为常见的。
从预后来看,仅少部分幸存者可恢复正常生活能力并实现生活自理。
INC施罗德教授为此发表了一篇研究,主要讨论脑室炎患儿的常规治疗与脑室灌洗,究竟哪个预后更好?


33名脑室炎患儿的治疗结果
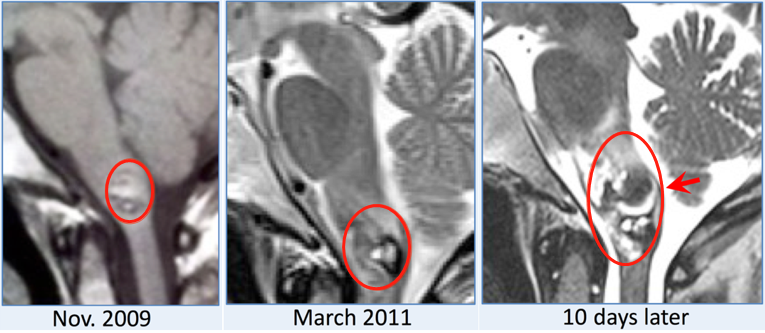
2年期间,有76例脑嵴液感染患儿就诊于施罗德教授所在医院的小儿神经外科,最终有33名患儿接受了研究随访。TA们的预后好吗?
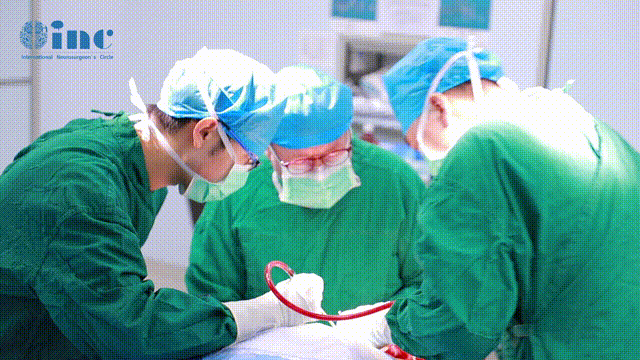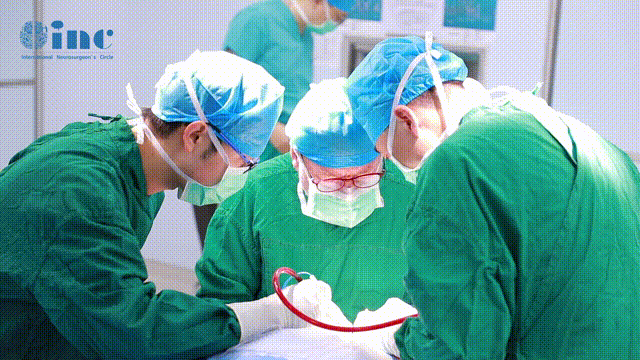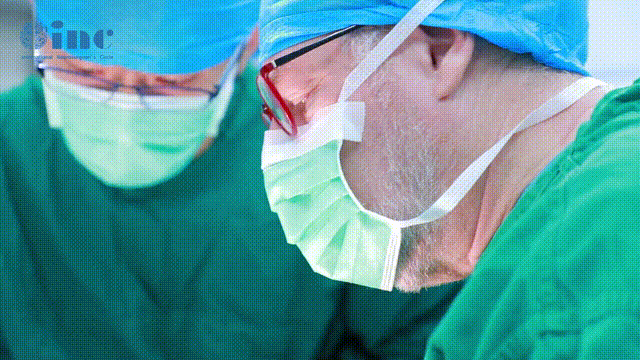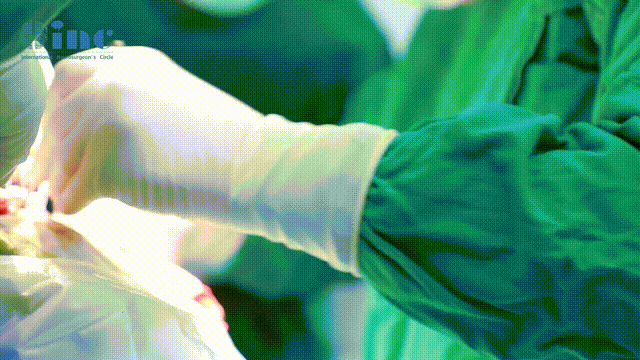
研究将这33名患儿分成了常规治疗组(17名)和脑室灌洗组(16名),在常规治疗组中,患儿被插入脑室外引流管,并针对性使用了脑室内和全身抗生素进行治疗。在脑室灌洗组中,医生使用了内镜技术(A)或双管技术(B&C)进行灌洗引流。
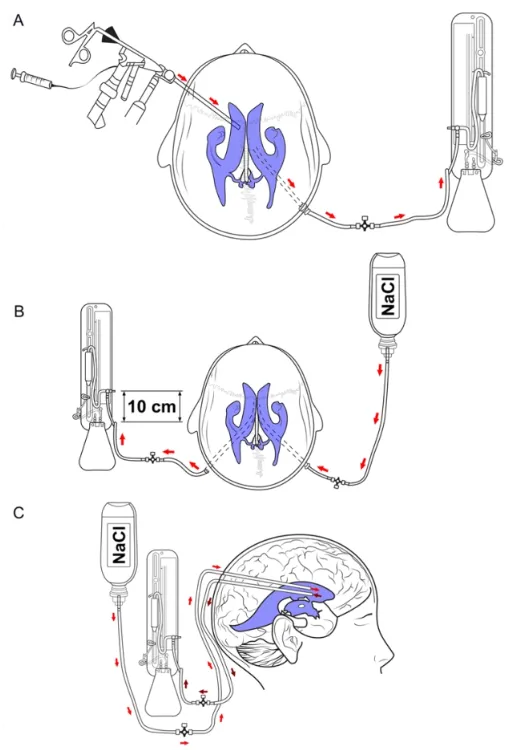
在这两种技术中,使用了2个钻孔,一个用于灌洗,另一个用于引流。双管技术会在一侧插入常规引流系统,在另一侧插入另一根脑室导管。在内镜灌洗的患者中,通过一个冠状前钻孔来观察侧脑室的后角,并在直视下冲洗侧脑室内的碎屑;必要时,也进行了透明隔开窗术。
首选的脑室内抗生素是万古霉素,每当致病菌被证明对万古霉素耐药时,脑室内抗生素根据培养和药敏试验结果进行优化。其他脑室内使用的抗生素包括阿米卡星和多粘菌素E(粘菌素)。所有33名患儿在门诊诊所随访中使用改良Rankin量表评估发病率。
↓两组患儿的人口统计学、平均随访和临床表现
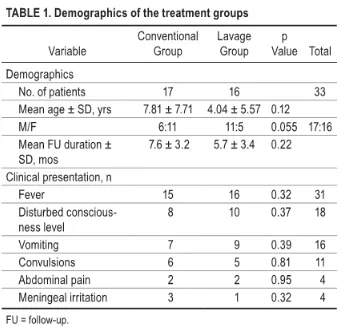
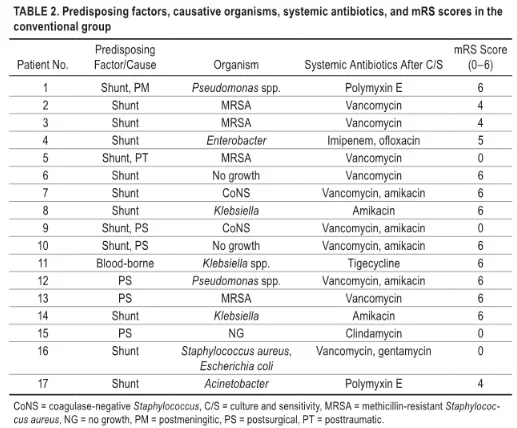
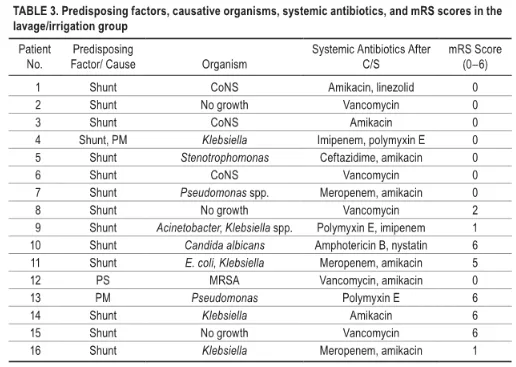
↓两组患儿的易感因素、致病菌、个体化全身抗生素和mRS评分
↓两组患儿的主要和次要结局
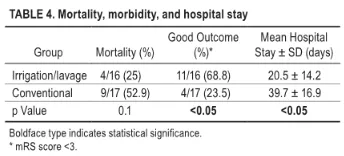
灌洗组的死亡率为25%,相比常规治疗组的52.9%降低了不少。灌洗组中68.8%的患儿mRS评分小于3(结果良好),而常规组仅为23.5%。灌洗组的平均住院时间为20.5±14.2天,而常规组要39.7±16.9天。对于革兰氏阴性菌感染的患者,灌洗组的结果也要显着优于常规组。与当前常规治疗方案相比,脑室灌洗或冲洗联合抗生素在脑室炎的治疗中是有用的,并且与更好的预后和更短的住院时间相关。
33名患儿中有8人(24.2%)发生了并发症,主要是放置新分流管后分流管梗阻,其余并发症还有右侧侧脑室颞角被包裹、双侧Monro孔梗阻等。
研究总结
脑室炎的治疗仍然存在争议,目前没有单一的治疗策略能够提供良好的结果。在常规管理下,脑室炎患儿的死亡率高达70%,尽管研究中灌洗组25%的死亡率仍然是一个较高的数值,但与常规治疗下52.9%的死亡率相比,已经好得多了。灌洗组的良好神经功能结果高达68.8%,而常规组仅为23.5%;与常规组相比,灌洗组的平均住院时间显着缩短,这提升了灌洗治疗的有效性。
早期进行脑室灌洗有助于清除脑室内碎屑和净化脑嵴液,并有助于提高到达感染区域的抗生素浓度。此外,使用内镜有助于可视化隔膜并将其打开,同时还能在直视下取活检标本和放置脑室端。在没有内镜的情况下,研究中使用的双管技术也是一种相当安全且廉价的替代方法,一个关键的操作技巧是,在进行灌洗时持续改变患者的头部位置,以避免碎屑和脓液在脑室系统中沉淀。
革兰氏阳性菌是术后中枢神经系统感染最常见的致病菌。然而,在这项研究中多达一般的患儿感染了革兰氏阴性菌,与常规组相比,接受灌洗治疗的革兰氏阴性患者的结果明显更好。
脑室炎后分流管的放置是一个具有挑战性的决定。分流管放置的时机在耐用性和再感染可能性方面起着重要作用。此外,脑室外引流管置入时间的长短通常与脑嵴液感染可能性增加直接相关,特别是脑室炎解决后再感染。建议在感染解决后的1-2周内插入分流管。
总而言之,早期脑室灌洗以清除脓液和碎屑,结合静脉和脑室内抗生素,辅以适当的分流管放置时机和在治愈感染后移除脑室外引流管,能够提高脑室炎患儿的存活率和预后。脑室灌洗在新生儿中是安全的,并且与更短的住院时间相关。此外,与脑室灌洗组相比,常规组的死亡率增加了一倍以上。
- 文章标题:脑室灌洗联合抗生素治疗后,脑室炎患儿的功能可从23%改善至68%
- 更新时间:2026-04-18 11:07:26

 400-029-0925
400-029-0925