脊柱脑膜瘤是成人脊柱较常见的原发性肿瘤。脑膜瘤起源于脑膜的蛛网膜帽细胞,在脊柱中发生的频率低于颅内脑膜瘤,至少有一项研究引用了1:8的脊柱与颅内脑膜瘤比率。女性比男性更容易受到影响,这些肿瘤往往在生命的四个和五个十年之间出现;当比较脊柱脑膜瘤和颅内脑膜瘤时,这种性别偏好明显。
遗传学
脊膜瘤中较一致的基因异常是染色体的完全或部分丢失,其次是1p、9p和10q的丢失,以及5p和17q的增加。一项针对14例脊髓脑膜瘤和141例颅内脑膜瘤的单一机构研究发现,脊髓脑膜瘤的基因突变往往来自单一的肿瘤细胞克隆,不像颅内肿瘤那样复杂或具有异质性。利用RNA微阵列技术,在分析的2×10^4基因中,鉴定出1555个基因表现出差异表达模式,其中35个基因在脑膜瘤和脊膜瘤的组织学亚型匹配时表现出不同的表达。其中包括表达与细胞增殖和分化有关的转录因子或蛋白的基因,如HOX基因,以及TCF8、CYR61、FHL2、KFL4、JUNB和FOSL2基因。同样,对58例脊柱脑膜瘤的研究集中在基质金属蛋白酶9和激素状态上,发现与颅内肿瘤不同,脊髓脑膜瘤的黄体酮表达与Ki-67染色评估的增殖指数无关。
另一个重要的突变已被确定在家族性脊髓脑膜瘤的情况下没有NF2基因突变是SMARCE1(开关/蔗糖nonfermentable相关、相关矩阵、肌动蛋白依赖的染色质的调节器,亚E,成员1),一个核染质的再塑造复杂的基因,也就是一个家庭的一部分基因的变异schwannomatosis都会涉及到。到目前为止,这种突变只与透明细胞组织学有关。值得注意的是,较近对颅内脑膜瘤进行了高影响的研究,发现了肿瘤坏死因子受体相关因子1、Kruppel-like因子4、Akt1和Smoothened的突变,确定了新的潜在的治疗靶点。这些发现在脊髓脑膜瘤中尚未被证实。
脊柱脑膜瘤的综合治疗
神经外科
手术切除是脊柱脑膜瘤的主要治疗方法,因为对于这些通常为良性的肿瘤(图1)。与颅内脑膜瘤一样,如果可行且顺利,外科医生应争取在脊柱脑膜瘤中进行辛普森ⅰ级切除(即完全切除肿瘤和累及的硬脑膜)。在一项基于辛普森分级的脊柱脑膜瘤手术切除的研究中,发现辛普森一级切除的复发率较低,并发症较高,而辛普森二级切除的复发率则相反。由于椎管解剖结构的限制,硬脑膜切除更难用硬脑膜成形术重建,特别是在椎管的腹侧和外侧部分,并可导致较高的脑脊液漏/瘘率。
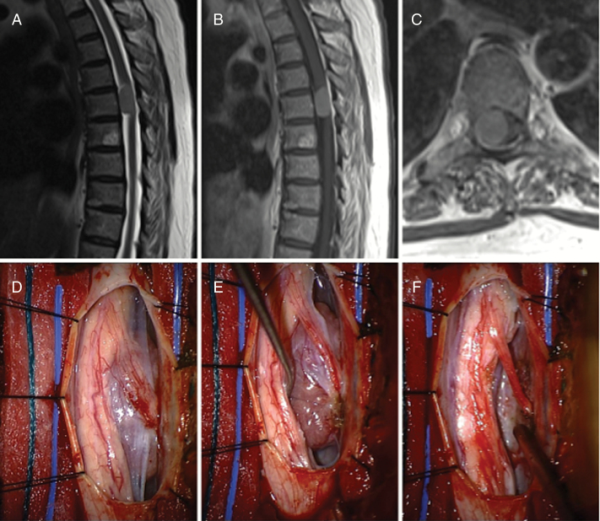
图1:脑膜瘤。一位64岁女性,表现为增加的步态不稳和右侧放射性肋骨疼痛。(A)较初的MRI在t2加权序列上显示T5-T6水平硬膜内、髓外肿块。(B) t1权重造影显示均匀增强。(C)轴向成像显示相关脊髓有的肿块效应。(D)术中,在右侧神经根的腹侧遇到一个明显的肿块。(E)齿状韧带的开放可以直接进入肿瘤,(F)可以在保留覆盖神经根的同时切除肿瘤。
放射治疗
考虑到肿瘤的惰性和放射风险,传统放射疗法的使用是有限的,也是有争议的。一些作者保留将其用于恶性脑膜瘤,而另一些作者主张将其用于次全或全切除术后的早期复发和不可能手术的患者(如内科合并症)。以前,由于需要基于框架的靶向治疗,放射外科仅限于在颅内使用,这对于脊柱是站不住脚的;然而,较近在无框架技术中,已经报道了其在颅外位置的应用,包括脊柱脑膜瘤。
靶向治疗
在颅内脑膜瘤中发现的基因改变激发了人们对制定针对这种疾病的靶向药物疗法的较大兴趣。虽然上文讨论的遗传差异已经得到强调,但采用较新的治疗方法治疗脊柱脑膜瘤的速度可能很慢。目前,化疗在辅助治疗复发性或恶性颅内脑膜瘤方面有更广泛的实验史,使用了一系列药物,包括羟基脲、替莫唑胺、激素调节剂(如米非司酮、他莫昔芬、奥曲肽、善得定)和靶向治疗(如TKIs伊马替尼和埃罗替尼以及抗血管内皮生长因子贝伐单抗)。
然而,实验性化疗药物在脊柱脑膜瘤治疗中的应用更为有限,这是因为单独手术的良好效果和肿瘤细胞的低有丝分裂活性占优势。有几篇关于其在脊柱脑膜瘤中应用的零散报道。一些人主张在脊柱脑膜瘤中使用辅助治疗,就像国际卫生组织等级和切除状态对颅内脑膜瘤所做的那样。
脑膜瘤如何获得更高生存率?
近年来很多学者通过临床和基础观察提出Simpson 0级切除的概念,也就是切除受累硬膜周围2cm的正常硬膜。I级脑膜瘤一般是良性肿瘤,与周围脑组织界限清楚,大部分肿瘤可行Simpson 0级切除治愈。对于II级和III级的脑膜瘤,可采用I-V级法,但是术后易复发。研究显示,Simpson Ⅰ、Ⅱ 级术后5年肿瘤复发率为4%-9%,Simpson Ⅲ、Ⅳ 级术后5年肿瘤复发率为25%-45%,且随着随访时间的延长复发率逐渐增高。这也就意味着,肿瘤切除程度越高,脑膜瘤被治愈的几率就越大,患者像正常人一样生活的概率也就越高。
图片来源文献名:The Simpson grading revisited: aggressive surgery and its place in modern meningioma management (Kaplan-Meier estimates, both p < 0.001). The impact of the degree of resection increased with the WHO grade.
脑膜瘤患者故事相关阅读—【视频故事】全切、不瘫痪、不复发:复杂位置较大脑膜瘤赴德手术记录
总结:脑膜瘤,虽然是良性肿瘤,但较易复发,而大脑镰旁脑膜瘤更是位置复杂,手术一般难以切除干净,较易复发,除了脑膜瘤本身的级别(WHO I级、II级、III级)以外,脑膜瘤切除的程度是影响脑膜瘤复发的关键要素。如果能将脑膜瘤顺利全切,复发的可能性较低。
- 文章标题:脊柱脑膜瘤不做手术可以吗?
- 更新时间:2021-03-24 16:45:26

 400-029-0925
400-029-0925



