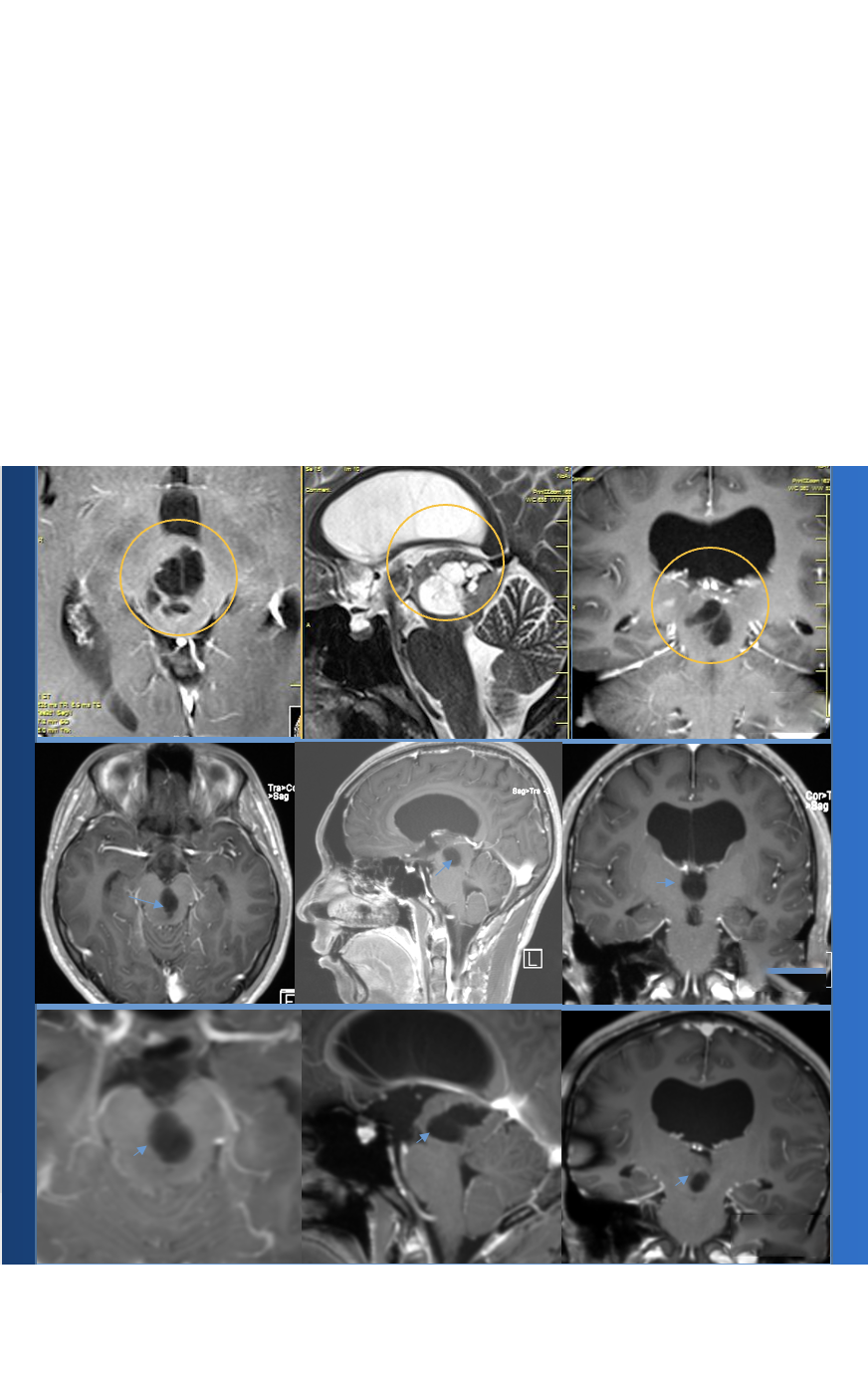
总而言之,鞍区脑膜瘤手术治疗的主要目的是较大水平的确定患者神经功能和减少手术对患者以后生活质量的影响。鞍旁型脑膜瘤与鞍上型脑膜瘤临床特点各异,鞍上型脑膜瘤对视力、视野...
脑膜瘤手术风险大吗?鞍区脑膜瘤很危险吗?
脑膜瘤是临床上较为常见的一种良性颅内肿瘤,约占颅内肿瘤的15% ~20% ,临床发病率仅少于
胶质瘤,并且好发于成年人。脑膜瘤主要起源于蛛网膜内皮细胞,并且生长缓慢,在发病早期患者并没有明显的不适症状,随着肿瘤变大,患者逐渐出现经常性头痛、视力下降或是精神状态等情况。因早期临床症状不明显,所以临床上常用CT或是MRI帮助诊断见。脑膜瘤主要位于大脑凸面、其次为嗅沟、蝶骨脊、鞍区视神经管等鞍部位。
发生在鞍区的脑膜瘤主要是位于鞍旁、蝶骨脊、海绵窦或是鞍上。鞍区脑膜瘤其发病位置较为不同,并且与周围组织的关系较为复杂,周围重要结构较多,导致临床治疗较为困难,并且术后也会有相应的并发症发生,所以鞍区脑膜瘤一直是神经外科治疗的一个难点。因其发病后对患者造成的影响较大,会严重影响患者的日常生活质量。
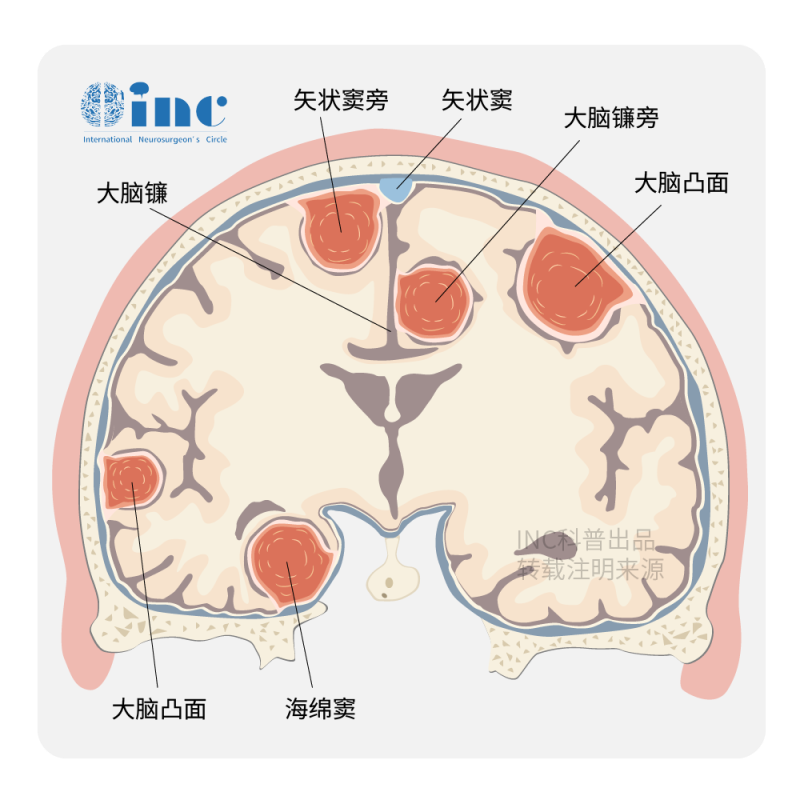
鞍区脑膜瘤患者的临床特征
有学者对鞍上型脑膜瘤24例患者和鞍旁型脑膜瘤32例患者进行过研究统计。全部患者中,以视力减退为首发症状的患者有26例,其中鞍上型脑膜瘤有17例,鞍旁型脑膜瘤有9例,两种脑膜瘤患者以视力下降为首发症状比较(=9.065,P =0.003),提示鞍区脑膜瘤引发的视力下降为首发症状患者中多为鞍上型脑膜瘤;鞍上型脑膜瘤出现垂体受压、视野缺损、视神经或视交叉受压例数均高于鞍旁型脑膜瘤(P<0.05),见表1。
翼点入路方式与单侧额下入路方式比较
两种入路方式在术中出血量、手术时间、住院时间等比较无差异(P>0.05),见表2。
讨论
脑膜瘤在临床上较为常见,并且大部分脑膜瘤患者均为良性肿瘤。脑膜瘤发病后会引起患者出现视力下降、垂体受压等情况,严重影响患者生活质量。脑膜瘤主要发病在颅底部位,并且不同发病位置有不同的病理学性质,所以临床上常使用CT或是MRI帮助诊断,通过对比两种检查结果,诊断脑膜瘤患者的发病情况。目前临出上对于脑膜瘤患者常用的治疗方式是手术治疗,虽然脑膜瘤为良性肿瘤,但是手术治疗后仍会有复发的情况,甚至会导致死亡,并且不同的入路方式对患者的临床疗效不同,所以目前对如何更好的治疗脑膜瘤仍是临床上较大的难题。
鞍区脑膜瘤是临床上发病率较高的一种脑膜瘤,临床上按照肿瘤与蝶鞍位置关系可将鞍区脑膜瘤划分为鞍上型脑膜瘤与鞍旁型脑膜瘤。在本组研究结果中,鞍上型脑膜瘤更能引起患者视力、视野损伤,这与鞍上脑膜瘤本身更易造成视神经或视交叉受压以及肿瘤对视神经的穿支血管影响有关。并且这一现象在影像学检查结果中也能看出,鞍上型脑膜瘤更能造成垂体、视神经及视交叉受压。并且在手术过程中对于直径大于3 cm的鞍区脑膜瘤对周围神经血管形成包饶明显要小很多,提示肿瘤越大对周围视神经等一些组织的影响也相对增大。
目前在临床上治疗鞍区脑膜瘤较直接的方式是手术治疗。但是由于鞍区脑膜瘤位置不同,临床显微镜手术治疗难度较大,此种手术方式对操作者的技术要求高,并且手术的风险较大。相关资料研究了显微镜手术治疗对鞍区脑膜瘤患者的临床治疗疗效,结果均表示手术治疗后大部分患者的视力均能得到好转,并且提出手术疗效与手术入路的选择以及手术过程中重要结构的保护有着重要的作用。
有学者研究在显微镜下采用不同的入路方式对鞍区脑膜瘤的疗效,结果证明,纵裂入路治疗鞍区脑膜瘤患者具有较好的临床疗效,还能降低患者术后并发症的发生,对患者的恢复具有作用。另有学者研究了眶上外侧入路在鞍区脑膜瘤患者中的应用,结果表明,此种手术方式具有缩短手术时间,手术的难度相对较低,患者死亡率低等优点。此外还有研究从鼻蝶入路治疗,结果提示此种手术方式对患者的创伤较少,肿瘤全切率较高。还有学者研究从前纵裂入路治疗,提出此种入路方式能控制患者术后水电解紊乱情况发生,帮助患者早日恢复。
而在本文研究结果中,两种手术入路方式在术中出血量、手术时间、住院时间等比较均无差异(P>0.05)。表明每种入路方式均有较好的临床疗效,而在选择手术入路时要根据患者患眼视力、肿瘤原发位置、范围以及年龄和健康状况来确定,例如肿瘤仅限于眶内,则选择外侧开眶﹔若是经MRI 证实肿瘤已经向视神经或是颅内蔓延,则选择开颅手术。所以在手术时应根据肿瘤的位置选择治疗方式。
总而言之,鞍区脑膜瘤手术治疗的主要目的是较大水平的确定患者神经功能和减少手术对患者以后生活质量的影响。鞍旁型脑膜瘤与鞍上型脑膜瘤临床特点各异,鞍上型脑膜瘤对视力、视野、垂体受压、视神经压迫的影响比鞍旁型脑膜瘤更大。并且临床治疗中两种入路方式比较无差异,均能获得较好的临床疗效。
- 文章标题:脑膜瘤手术风险大吗? 鞍区脑膜瘤手术哪种手术入路预后更好?
- 更新时间:2022-08-04 14:42:30
-
大孔脑膜脑膜瘤 (FMM)占全部颅内脑膜瘤的1.8-4%,约占颅后颅窝脑膜瘤的6.5%。尽管显...
2019-11-21 17:20:33
-
窦旁脑膜瘤手术风险!这5点需清楚。矢状窦旁脑膜瘤一般是指肿瘤基底附着在矢状窦的...
2023-10-31 18:08:59
-
脑膜瘤是较常见的神经系统原发性肿瘤,占全部原发性脑肿瘤的13%至20%。什么人更容易得...
2021-07-22 11:21:44
-
脑膜瘤可能发生在有硬脑膜的任何地方,但常见的部位是大脑半球,它是一种在女性中比...
2021-03-08 13:53:50
-
神经内镜和手术显微镜是显微神经外科的两大利器,通过神经内镜与手术显微镜联合(双...
2023-05-15 22:13:35
-
岩斜区脑膜瘤(PCM)约占后颅窝脑膜瘤的2%。它它们起源于斜坡上三分之二的岩斜交界处,...
2021-03-24 17:11:03
-
岩斜区脑膜瘤约占后颅窝脑膜瘤的2%。由于病变发生在斜坡上三分之二的岩斜连接处,...
2021-03-24 17:11:01
-
枕骨大孔区脑膜瘤怎么选择合适的手术入路?远外侧入路中的“远"和“外”是相对于枕...
2021-03-24 16:50:27
-
矢状窦旁脑膜瘤手术失败?矢状窦旁脑膜瘤是一种紧邻矢状窦的脑膜瘤,手术治疗时可能...
2024-01-04 18:21:35
-
后颅窝脑膜瘤由于位置深、解剖关系复杂、显露困难,常因手术显露牵拉脑组织、术后脑...
2022-06-06 17:32:11
-
嗅沟脑膜瘤手术后遗症?注意6个表现。嗅沟脑膜瘤是常见的颅底肿瘤,起源于颅前窝底...
2023-11-02 18:20:50
-
它们可以从头发生(denovo),也可以由于较低的组织学级别的脑膜瘤的生物进展而产生。...
2021-02-22 16:56:33
-
手术切除脑膜瘤是较为合适的治疗手段。随着显微手术技术的发展,脑膜瘤的手术效果不...
2022-08-09 16:54:44
-
CPA桥小脑角区肿瘤约占成人全部颅内肿瘤的10%。脑膜瘤是二常见的肿瘤官方认可的桥小脑...
2022-09-13 17:20:51
-
岩斜区脑膜瘤是什么病? 脑膜瘤通常是良性病变,占颅内肿瘤的20%-25%。大约10%的脑膜瘤...
2022-11-03 14:19:46
-
肿瘤自发现以来,其每年死亡人数一直在不断增加,根据《Lancet》杂志公布的2016疾病负...
2019-09-16 17:32:10
-
今年八月的SCIE期刊《Operative Neurosurgery》(《神经外科手术》)收录了INC国际神经外科医...
2024-11-29 17:56:38
-
矢状窦旁和大脑镰旁脑膜瘤手术难度大吗?脑膜瘤约占全部颅内肿瘤的三分之一,是较常...
2022-09-12 14:16:56
-
颅颈交界处脑膜瘤的手术到底难在哪里?根据过去17年的经验,作者讨论了不同的手术方...
2021-03-24 16:45:28
-
全文解读:鞍区脑膜瘤影像学表现。鞍区脑膜瘤是起源于垂体窝顶前缘与视交叉前沟间骨...
2023-11-07 18:24:49




 400-029-0925
400-029-0925