临床经验分析表明,脑瘤手术切除的程度与预后密切相关,目前脑瘤手术原则仍是在顺利的前提下较大范围地切除肿瘤。经研究总结,很多长期生存的患者经过了规范化的手术,实现较大范围的肿瘤顺利切除,复发后手术仍是优选的治疗策略。
术前评估
细致的询问病史和查体对证实临床症状与相关影像结果是否一致必要。排除非肿瘤性的占位性病变是重要。这些非肿瘤性的占位性病变包括感染性因素如弓形虫病、血管事件如进展性脑梗死,炎症因素如结节病和自身免疫性疾病如多发性硬化。
这些病变在影像和临床表现与肿瘤相似,患者可能遭受不必要的手术干预。外科医生应密切关注这些鉴别诊断的细微临床表现和影像结果。
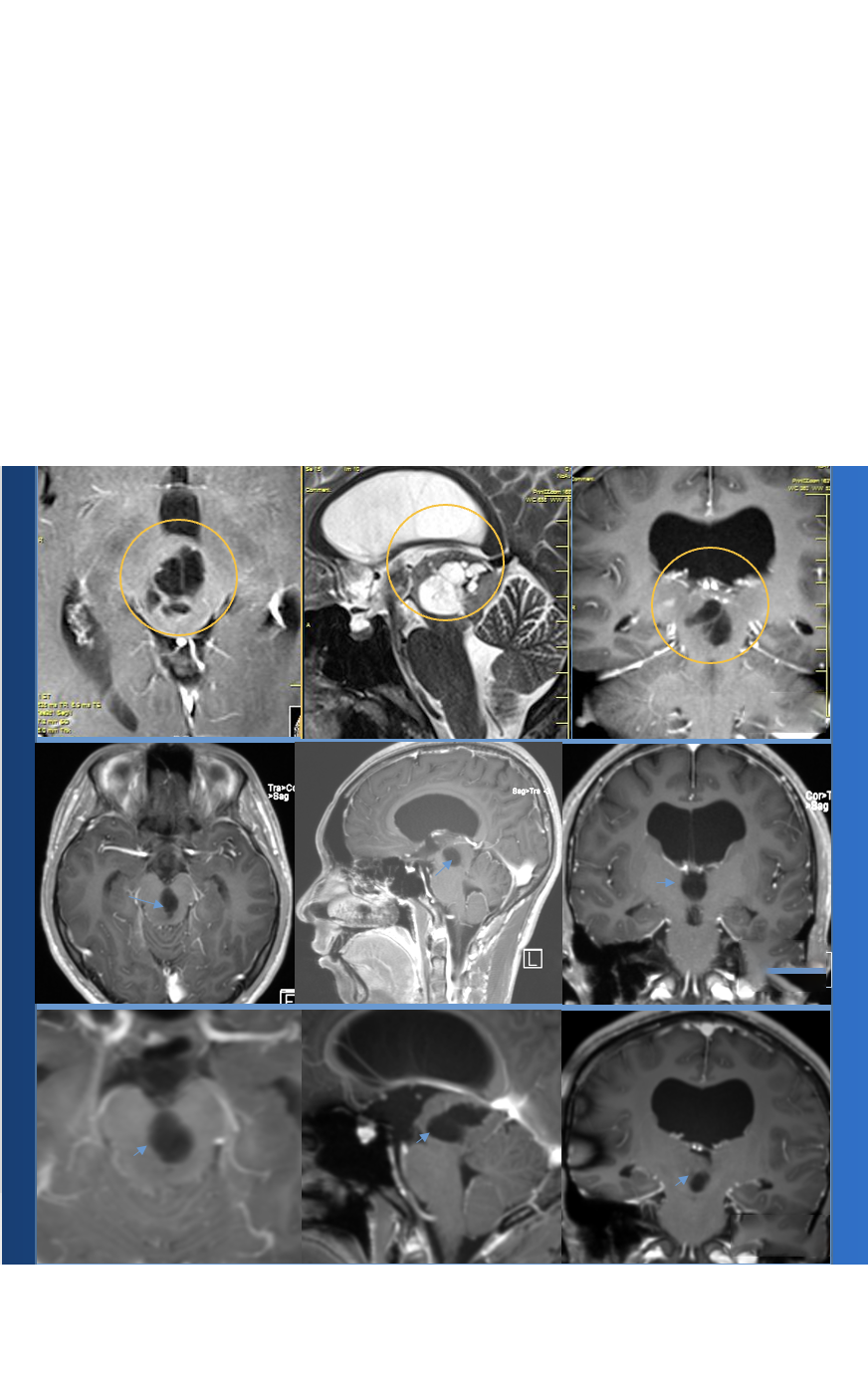
图示、这些影像图片是一些不需要手术切除的实例。来源于三例多发性硬化患者。注意,病变周围区域增强不太明显。虽然其体大,但其占位效应却很小。但当肿瘤生长至较大体积时,通常会导致很明显的占位效应。
部分肿瘤适合放疗,而不需手术切除。生殖细胞瘤,淋巴瘤,大脑多发性骨髓瘤和白血病肿块被认为是筛选肿瘤性占位的鉴别诊断,可进行如脑脊液化验或立体定向活检等非切除性诊断方法。病变的多样性也降低了激进性切除的疗效。

图示、18岁男孩的MRI显示部分钙化的松果体占位。脑脊液化验与生殖细胞瘤诊断一致。不需要手术切除。
大多数需要肿瘤切除患者的CT或MRI显示占位性病变。MRI具有软组织分辨率高的优势,在不同MR序列上可以显示病变的病理解剖及信号特点的重要细节。这些信息可明确肿瘤大小,位置,与大脑结构毗邻关系,以及肿瘤的边界。增强序列有助于恰当的术前鉴别诊断。
如果肿瘤侵及颅骨或颅底,CT检查就很有必要了,可确定相邻的骨侵蚀程度,同时可提供关于肿瘤生长速度的有用信息。CTA和血管造影可以明确肿瘤周围重要血管的解剖和血流动力学参数。当术中无法立即行肿瘤血供阻断时,肿瘤栓塞术可以解决一些肿瘤,如颈静脉球瘤,血管外皮细胞瘤和后颅窝的实体血管母细胞瘤。
相对于其他治疗方式(化疗或放疗)或观察和随访,评估相关影像资料时,主要需要考虑的是得出切除还是活检的结论。如果肿瘤的边界不清,涉及重要皮层/纤维或重要的神经血管结构,亦或者肿瘤呈多中心型,完全切除不太可能,只能达到次优疗效时,应考虑其他治疗方式。
如果无法从影像学资料和其他可用的信息中得到明确诊断,且鉴别诊断强烈建议不可切除的病变,那么外科医生应该进行立体定向活检以明确最终治疗方案。
术前注意事项
术前需要根据患者自身条件和年龄完善其他检查。40岁以上的患者应完善术前胸部X线片,60岁以上的患者应完善心电图。
全部患者都应该完善一套完整的血细胞计数,包括血小板计数,以及基础代谢功能检查。如果围手术期可能需要输血,需“测血型和交叉配型”。如患者平时容易出现淤青,患有出血性疾病,或者患者因其他疾病而服用抗凝药物,需完善凝血酶原时间(PT),部分凝血活酶时间(PTT)以及患者病史中所涉及的其他凝血试验。许多已知或疑似患有可转移的恶性肿瘤患者需完善胸部/腹部/骨盆的CT,需要的话可完善骨扫描。强烈建议进行神经肿瘤相关咨询。对于全身系统疾病晚期,预期寿命不足6个月的患者,不建议激进的手术治疗。
为预防癫痫发作或减轻血管源性脑水肿,围手术期用药则很有必要。由于肿瘤的位置(颞叶)和肿瘤切除时皮层分离的程度,很多患者出现癫痫发作或术后有较高概率出现癫痫发作。开浦兰(左乙拉西坦)通常用于预防癫痫发作,其静脉负荷剂量为20 mg/kg,之后500-1000 mg q12小时口服。
虽使用地塞米松10mg的静脉负荷剂量,随后4mg q6小时维持剂量可明显减轻血管源性脑水肿,但仍不常规使用类固醇。
麻醉注意事项
术中切除颅内肿瘤时有四个麻醉主要关注点:1)脑灌注压,2)脑松弛,3)“平稳”麻醉,和4)合适地过渡到术后阶段。
在麻醉的诱导阶段,可使用巴比妥类降低氧代谢率和颅内压(ICP),这对于手术有帮助。给予非较化肌松药后,无来自胸部张力所致颅高压的风险时,可给予镇静。
通常在诱导之前给予地塞米松(10mg),以帮助大脑松弛。给予类似头孢唑啉(1g)的抗生素预防感染。全部患者均应序贯弹力长筒袜,并留置尿管。某些患者可放置腰大池引流以促进大脑松弛。
麻醉的维持较好用吸入型,优选异氟烷,外加小剂量的镇静剂和肌松剂。异氟烷也能降低大脑的氧代谢率。值得注意的是,有报道称异氟烷可轻微增加ICP。
在维持血液动力学稳定性和脑灌注压力时,只有使用等渗液才能较好地维持神经元内稳态。应避免含葡萄糖的液体,因为有报道称高血糖对缺血性脑损伤有不良影响。
患者体位
体位的总体目标是在较佳暴露的同时保持患者的顺利性和舒适性。Mayfield头架可牢固地固定患者的头部,固定点尽可能远离切口。固定各个头钉时需意识到分流管或骨孔,以避免刺穿分流管或刺入骨孔。
以前开颅部位不固定以避免骨瓣下沉。在这些情况下,非传统的头架安置应保护患者的眼睛和耳朵。曾有头钉过于靠近眶缘固定后滑入眼球的报道。
当患者处于仰卧位时,头架的垂直臂应垂直于地板,且患者头部旋转要小于45度。对于后颅窝的暴露优选侧卧位或公园长椅位。
枕头和枕垫应充分垫于患者全部的着力点,防止周围神经损伤。应将患者顺利地固定在手术床上,特别是肥胖和术中希望变换体位(倾斜)以调整主刀医生术野视角的患者。
摆好体位以后和备皮之前,应重新检查全部静脉管路和腰大池引流管以确保其通畅。MRI导航确定肿瘤位置后,剃头范围应尽量小,预计的手术切口应在头皮上标记。
使用标准体表标志来确定导航的准确度:外耳道,外眦和内眦以及鼻根。导航可能会误导位于颅骨曲面的病变;应使用冠状位,轴位和矢状位影像以精确映射肿瘤的位置。导航引导的肿瘤位置应由体表标志来确定(如外耳道和冠状缝等)。
手术过程注意事项
避免并发症和各种开颅与暴露技术的差别在手术入路章节讨论。在硬膜静脉窦附近的开颅中,在硬脑膜窦上方钻两个骨孔,最后在窦附近留置骨瓣。
应进行完全冲洗,以确保在打开硬脑膜之前清除全部骨碎片和骨灰。切开后颅窝硬膜时,骨缘应留出足够的距离以确定有足够的硬膜套用于严密缝合硬膜。
翻开硬膜之后,对肿瘤向皮层表面的浸润程度进行目视检查;如果需要,可以使用影像导航或术中超声。外科医生在切除相对正常脑组织之前,应使用多个解剖标志来确认导航数据的准确性。
应当避免仅依靠一种导航(CT或MRI导航),因其在硬膜打开之后由于脑移位容易出现偏差。在整个解剖和肿瘤切除过程中,应该使用皮层表面大的动静脉,肿瘤边缘软膜表面正常的脑沟脑回,和其他术前影像中可识别的解剖标志等作为补充手术定位。
具体的皮层定位在胶质瘤章节的语言定位和感觉运动定位中讨论。如果肿瘤边界或假包膜与正常脑实质相对容易区分,如果在不牵拉正常结构的情况下有足够的手术操作空间,能实现全切,通常选择全切。
各种肿瘤的具体手术技巧分别在本卷的各章节中讨论。肿瘤切除后,主刀医生注意使用双较严格止血。我用凝血酶溶液沿术腔壁缓慢滴注冲洗。
术腔我不使用止血材料覆盖,因为这些材料延迟形成的瘢痕,在术后MRI上的表现让人迷惑,可能错认为肿瘤复发。此外,这些止血材料可能影响对止血程度的判断。
应避免肿瘤周围正常脑回的激进电凝。持续出血常常是由于肿瘤残留,可能需要进一步检查和切除。后颅窝手术后需严密缝合硬膜避免脑脊液漏和术后感染等。
术后注意事项
术后一旦患者在手术室里清醒,应立即行神经系统查体。如果患者难以唤醒或者存在意外的局灶性功能缺陷,应行头颅CT平扫。
术后患者可从冰屑和小口水开始,逐渐增加进食。对于可能病情恶化的患者,应在术后一整晚每小时进行一次神经系统查体和生命体征检查。许多患者可每2-4小时进行一次神经系统观察评价。
通常在术后一天,患者可从重症监护病房或中间监护病房转移至普通病房。除非有不同情况,抗生素应在术后24小时后停药。
停用类固醇的时机因人而异,可在术后4或5天开始减量,至1-2周停药。如果患者无癫痫发作,预防性抗癫痫药物也可在术后一周停药,不同医院经验也有不同。
术后48小时内完善MRI检查,以评估肿瘤残留情况。应行物理治疗和康复性治疗以帮助语言,运动或感觉障碍的恢复。
- 文章标题:脑瘤手术原则:手术过程、术前准备及术后注意事项
- 更新时间:2021-11-16 16:41:57

 400-029-0925
400-029-0925