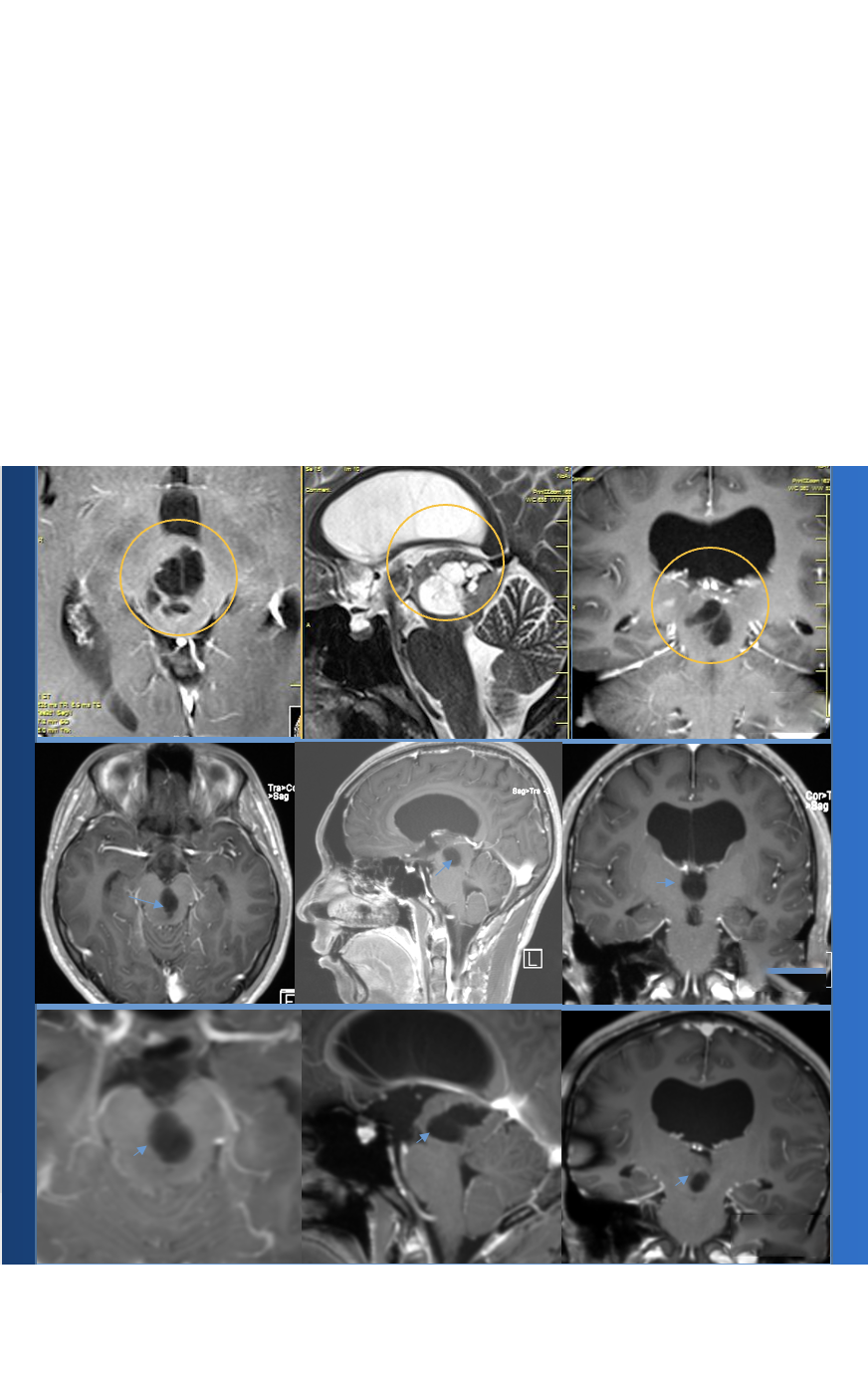
小儿颅内动脉瘤虽不常见,却因发病隐匿、可能危及生命,需要医患共同重视。
此前,INC国际神经外科医生集团旗下世界神经外科专家团(WNEG)成员、世界脑血管专家、巴罗神经学研究所主席兼首席执行官Michael T.Lawton教授研究团队发表过这样的一篇研究报告,系统梳理儿童颅内动脉瘤的关键知识。

儿童动脉瘤与成人的有何不同
与成人动脉瘤多与长期高血压、吸烟、年龄等因素相关不同,儿童动脉瘤的发病机制可能更倾向于先天性的血管壁结构异常或特定的血管病变。此外,创伤和感染也是儿童动脉瘤的重要诱因。
在本研究中,作者从以下几个方面展开了对比:
性别与年龄
在成人中,女性患者更多见;而在儿童中,尤其是伴有外伤史的病例,男性比例略高。
好发位置
小儿动脉瘤的总体位置和大小与成人人群存在差异。
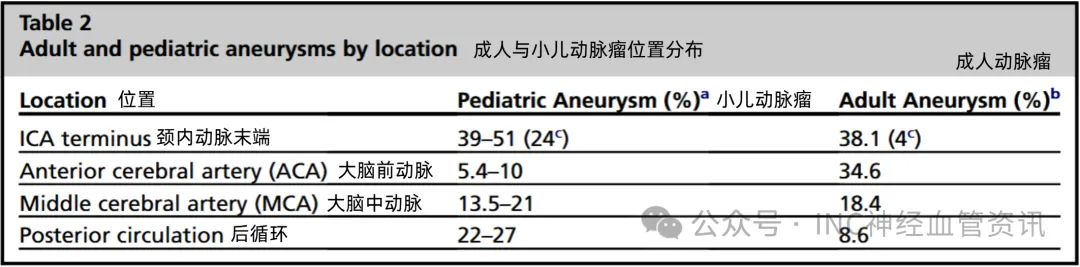
小儿患者颈内动脉末端动脉瘤的占比高于成人。
儿童更易发生后循环动脉瘤,儿童中该区域动脉瘤的发生率约为25%,而成人群体中这一比例较低。
成人最常见的前交通动脉瘤在儿童中相对少见。
形态与大小
儿童中巨大动脉瘤(直径>2.5厘米),除了常见的囊状动脉瘤,梭形、创伤性、感染性动脉瘤在儿童中也占有相当比例。
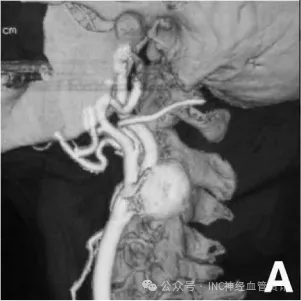
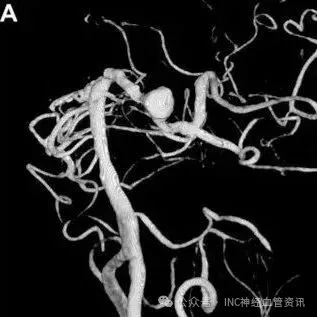
囊状动脉瘤与梭形动脉瘤图示
孩子可能会有哪些症状?
孩子的症状可能不典型,容易与其他疾病混淆,家长需提高警惕:
出血症状:突发剧烈头痛、呕吐、颈项强直、意识障碍,这是动脉瘤破裂导致蛛网膜下腔出血的典型表现。
压迫症状:未破裂的动脉瘤(尤其是巨大的或梭形的)可能压迫周围的神经和脑组织,引起复视、眼睑下垂(动眼神经麻痹)、面部麻木、偏瘫、行走不稳或癫痫发作。
其他:不明原因的头痛、头晕也可能是信号。
如何诊断:精准检查是关键
第一步:CT扫描。怀疑出血时,头部CT平扫是首选,能快速确认是否有蛛网膜下腔出血。
第二步:血管检查。一旦怀疑动脉瘤,就需要进行血管成像来“看清”动脉瘤的详细情况。主要有三种方法:
CTA(CT血管成像):无创、快捷,常用于初步筛查和紧急情况。
MRA(磁共振血管成像):无辐射,适合用于定期随访和未破裂动脉瘤的筛查。
DSA(数字减影血管造影):这是诊断的“金标准”。通过插入导管直接注入造影剂,能提供最清晰、动态的血管图像,尤其在准备手术或介入治疗前必不可少。
治疗策略:个体化方案是核心
治疗儿童动脉瘤需要一个多学科团队,包括神经外科医生、神经介入放射科医生和卒中神经科医生等。方案需个体化定制,主要选择包括:
显微外科手术:如动脉瘤夹闭术、搭桥+孤立术等。优点是治愈率高、复发率低,但创伤相对较大。
血管内治疗:即介入治疗,如弹簧圈栓塞、支架辅助栓塞等。优点是创伤小、恢复快,但可能存在远期复发风险。
保守观察:对于部分复杂、无法直接处理,或风险极低的动脉瘤,可能选择严密随访观察。
近20年来,随着技术发展,治疗选择更加多元化,从过去以外科手术为主,转变为外科、介入并重,强调多模式治疗的理念。
预后与随访:一场需要耐心的“马拉松”
好消息是,随着医疗技术进步,儿童动脉瘤的治疗效果已显著提升,总体死亡率和致残率明显下降。
需要警惕的是:儿童动脉瘤应被视为一种慢性、进展性疾病。因为患儿未来人生路漫长,治疗后的长期管理至关重要:
复发风险:无论是手术还是介入治疗,都存在一定的复发可能,血管内治疗后的复发率相对较高。
新生动脉瘤:患儿一生中在其他脑血管位置新发动脉瘤的风险也高于普通人。
因此,长期甚至终身的定期影像学随访(如MRA)至关重要。建议在治疗后早期(如6个月、1年)进行密切复查,稳定后可逐渐延长间隔,但不应掉以轻心。
文献来源:Michael T.Lawton,et.al.Pediatric Intracranial Aneurysms
INC国际脑血管专家-Michael T.Lawton教授
INC国际Michael T.Lawton教授作为巴罗神经学研究所主席兼首席执行官,深耕于脑动静脉畸形的形成、遗传学特征和破裂的治疗,以及脑部血管瘤的血液动力学、破裂、数字建模等领域。他的临床研究包括血管瘤、动静脉畸形、颅内搭桥的微创治疗方法,以及微创治疗临床数据。
他发表了450多篇神经外科专业文章,撰写3部个人著作(动脉瘤手术治疗著作《七种脑动静脉畸形:切除原理和技巧》、《七种动脉瘤:夹闭术的原理和技巧》、《七种搭桥术:血运重建的原则和技术》),是70多本医学专业书籍的部分章节作者,获得近20项国际医学奖项,是600多个专业讲座及世界40多个神经外科机构的特邀教授。
神经外科经验:
脑动静脉畸形:1300例
脑动脉瘤:5350余例
海绵状血管畸形:1400余例
*手术案例数据引自美国巴罗神经学研究所官网(2025年10月14日更新)

- 文章标题:孩子突发剧烈头痛?警惕这种 “罕见却危险” 的病
- 更新时间:2025-12-26 10:40:36

 400-029-0925
400-029-0925