听神经瘤3大手术入路,各有何优劣势?...
引言:
听神经瘤患者,就诊不同的医院、不同科室如神经外科、耳鼻喉外科等,不同的医生给出了3种不同手术方案,病人问,如何选择,为什么不同医生的治疗方案这样不同?。
这是很多听神经瘤患者经常遇到的问题,他们也时常疑惑是不是“错误的治疗”,又该选择哪个方案?实际并不是如此,这不是对错的问题,就诊不同水平的医院,不同科室的医生,不同手术经验的术者,便会得到不同的手术方案。有的患者选择耳鼻喉科,而有的患者选择了神经外科,不同科室手术入路又有何不同。无论采用哪种入路,其主要目标是相同的:较大限度切除肿瘤,同时保留神经功能。本文就此对不同的听神经瘤手术入路进行分析。
目前听神经瘤患者就诊的科室主要是神经外科和耳鼻喉科,在很多神经外科医生或者耳鼻喉科医生眼里,听神经瘤的切除乃至全切,已经算不得一件难事。但难的是“尽可能全切”、“不面瘫”、“保留听力”三要素并存。如何达到这三点,合适的手术入路就是一个重要影响因素。手术医生在选择手术入路时,应优先考虑:严格保护正常解剖和功能结构,同时需要尽可能地暴露病变部位,确保没有手术死角。手术医生应明确知道每一个手术入路的优缺点,选择针对患者的理想手术入路,并能对病变进行合适和完全的处理
听神经瘤起源于听神经鞘,也叫听神经鞘瘤、前庭神经鞘瘤,是临床中常见的脑瘤疾病,肿瘤本身为良性,容易治疗不完全、反复复发、及出现耳聋、面瘫、耳鸣、甚至瘫痪等严重影响生活质量。显微外科肿瘤切术适用于各种大小的肿瘤进行切除,是听神经瘤的优选治疗方法,切除手术是解决肿瘤占位效应、缓解神经压迫损伤、避免复发较高效直接的方式,但具体手术决策和时机根据具体病情和能及的医疗团队水平而定。
神经外科和耳鼻喉科不同的手术入路选择
神经外科和耳鼻喉科所采用的手术入路是不同的,主要取决科室特点和患者具体病情特点,究竟有哪些不同?简而言之,神经外科习惯于开颅颅底入路切除肿瘤,如乙状窦后入路(retrosigmoid approaches),耳鼻喉科通常使用侧颅底入路颅中窝(middle fossa)、经迷路入路(translabyrinthine)。手术入路的适应症取决于肿瘤的大小、位置、术前听力的质量以及对听力保护。如经迷路入路对听神经、耳蜗影响大,通常只适用于听力丧失的患者。
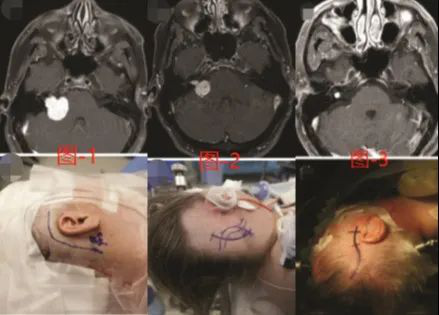
图片来源于INC国际神经外科医生集团旗下组织国际神经外科顾问团(WANG)成员William T.Couldwell教授,图1为迷路入路,图2为乙状窦后入路,图3为中颅窝入路
不同症状、不同肿瘤生长特点使用不同的手术入路方式,才能达到较佳效果
迷路入路:以牺牲听神经为代价
以骨性外耳道后壁和面神经垂直段为前界、颅中窝底硬脑膜为上界、乙状窦为后界、颈静脉球为下界、切除乳突及部分迷路,进入内听道和桥小脑角。
(1)适应证:用于听力丧失、无听力恢复可能的听神经瘤患者;
(2)优势:手术入路较为直接,脑组织牵拉小。减少回缩小脑的需要,充分进入内听道外侧的较大范围,以及早期识别面神经远端;
(3)不足:术后手术侧听力丧失,手术操作时间相对较长。
经迷路入路案例一则
58岁男性,右侧面部麻木2年,右侧听力丧失6个月。他还抱怨有耳鸣和偶尔的身体失衡。经检查,他右侧面部完全丧失感觉。磁共振成像(MRI)扫描显示右侧桥小脑角4厘米病变,其外观与听神经瘤一致,典型的“冰淇淋征”(图a)。由于右侧听力已经丧失,不再需要保留听力。无奈之下患者于2006年12月接受开颅手术及经迷路切除听神经瘤,听力长期性失去,再也无法恢复。术后患者右侧出现轻度不协调。手术后6个月,患者继续经历记忆力差、暴躁和步态不稳。手术后两年,病人的病情严重恶化。他表现出思维迟缓,无法完成简单的任务,比如自己穿衣服,出现病人癫痫发作……
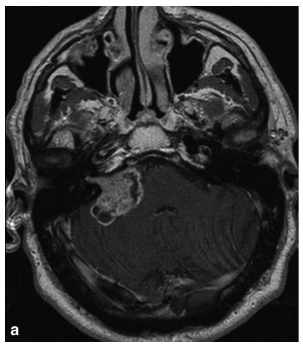
图a:听神经瘤典型的“冰淇淋征”
颅中窝入路:面神经损伤大
于颞骨鳞部开骨窗,经颅中窝底、内听道顶壁进入内听道,可暴露内听道全部内容到及部分桥小脑角。
(1)适应证:适合于切除内听道或桥小脑角部分直径不超过10 mm的肿瘤,是可能保留听力的径路;
(2)优势:它允许术中处理整个IAC内的肿瘤,并与小肿瘤患者的听力保存率相对较高有关;
(3)不足:面神经损伤带来的面瘫风险相对较大,暴露空间及角度有限,颞叶损伤等。
那对于多数患者来说,怎样的手术入路既能尽全切、又保听神经、保面神经呢?
颅底入路-乙状窦后入路:能够保听保面
乙状窦后入路:经乙状窦后缘、横窦下缘进人桥小脑角,一种通用的治疗方法。
(1)适应证:适用于任意大小肿瘤;
(2)优势:能够保听、保面,可以处理肿瘤与脑干的粘连。暴露肿瘤所需时间较短;
(3)不足:靠近乙状窦,开颅手术较为复杂,需牵拉小脑,内听道磨除术要求技术高,半坐位手术要求高等。
而在像德国INI这样的国外神经外科医院对于听神经瘤手术采取的手术入路都是枕下乙状窦后入路。这是目前比较科学合适和成熟前沿的手术方式,可避免造成不必要的对正常组织结构的损伤,可沿着正常的生理间隙轻松找到听神经瘤,并进行切除,同时还可很好地保护颅神经。此外,半坐位是有利的手术体位,这样利于术中淤血由于重力作用自动留下,不会淤积,手术视野清晰,手术效率高,手术效果好。但该手术体位对于麻醉医师的能力要求高,需要有高超的神经外科麻醉师做麻醉。
INC国际神经外科提醒,以上三种手术入路各有其适用范围及优缺点,因此,针对不同患者采取合适治疗方式必要。除了手术入路之外,想要较大水平降低并发症的前提是选择一个手术经验丰富且技术高超的神经外科手术团队以及具备一系列前沿术中监测设备的医院。
INC听神经瘤乙状窦后成功手术案例一则
“手术要么不做,做就要做好,一开始手术尽量全切,而且不能面瘫”——曾出现4次右耳听力下降、饱受听神经瘤折磨的姜女士无论如何也无法接受自己再因为手术而面瘫,进而也坚定了这样的治疗思路。为此,她找了很多国外专家咨询,最后终于在INC德国
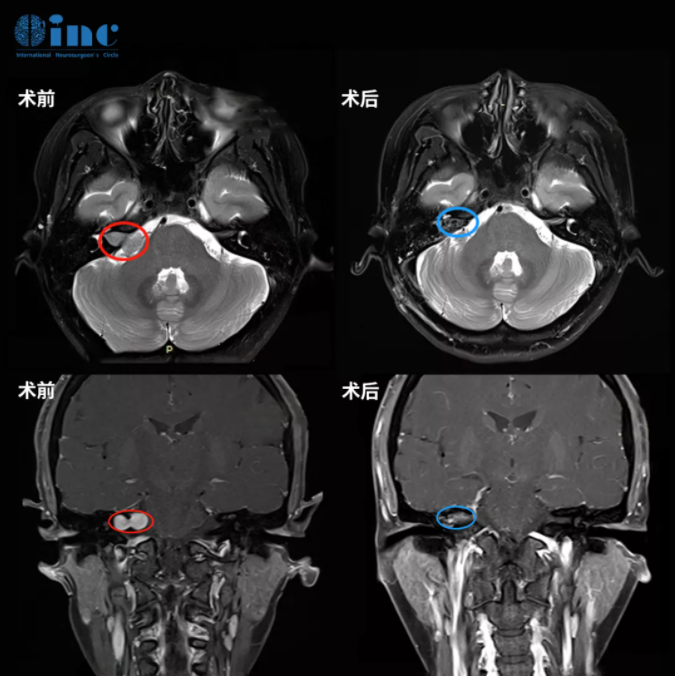
巴特朗菲教授得到了满意的手术评估结果——可以全切肿瘤,暂时性面瘫的风险是7%,长期性面瘫的风险是1%,复发概率可能只有2-3%。于是姜女士赴德手术,巴教授就像邮件中说的那样,为她行乙状窦后入路全切肿瘤,还保住了面神经。她醒来的一句话就是:“太好了,我真的没有面瘫!”,术后2天她就转出了ICU回到普通病房,教授每天都会查房,还会耐心地解答问题,在医护人员的精心照料下,术后1周她就出院了。她还特意和我们提到,她的手术创口很小,就在耳后,所以不需要剃头!别人几乎看不出来自己做了开颅手术,就像没得过脑瘤一样。
姜女士术前术后MRI
总结:听神经瘤手术已逐渐成为功能性手术,要求术者尽量保听保面情况下较大水平切除肿瘤,然而临床中很常见的是,术者一味追求切除率而损害了面听神经。而患者的生活质量对保留面听功能的要求高,因此,临床医生在选择手术入路时,应将保留面听功能作为选择治疗方式的重要参考因素,也应尊重患者的知情权和选择权,充分考虑肿瘤分期、位置、生长速度、是否囊性变、患侧或侧听力水平、患者年龄、全身状况、心理预期、社会角色等,综合选择治疗方式。
- 文章标题:听神经瘤手术入路,神经外科和耳鼻喉科有何不同?
- 更新时间:2022-04-14 15:24:02
-
听神经瘤手术栏目为大家讲解了国内外治疗听神经瘤的主要方法,以及交流了患者关注的...
2022-06-03 00:06:15
-
听神经瘤怎么治疗比较好?目前听神经瘤的治疗方法包括定期随访观察、手术切除以及立...
2021-03-23 14:04:22
-
对听神经瘤患者和家属来说,手术最关心的除了肿瘤切除,就是面神经能不能保住会不会...
2026-01-09 10:33:32
-
双侧听神经瘤又称为NF2,这是一种少见的染色体显性遗传疾病,其症状与单侧听神经瘤相...
2020-10-19 10:56:31
-
听神经瘤术后眼睛一直不好怎么办?听神经瘤术后眼睛出现问题可能是由于手术后身体恢...
2024-01-17 17:47:59
-
她说她过于谨慎,但她想让我做核磁共振,以排除这种少见的情况。等待期让我能够收集...
2021-07-20 16:00:00
-
听神经瘤大小怎么分级?听神经瘤的分型和分级,听神经瘤大小怎么分级?目前,存在多...
2021-07-28 10:09:41
-
听神经瘤 (神经纤维瘤II型)NF II是一种遗传性疾病,通常导致非癌性肿瘤出现在听神经...
2020-03-02 19:51:50
-
听神经瘤开刀需多少钱?听神经瘤多为良性肿瘤,通常起源于前庭神经的鞘膜细胞。这种...
2024-01-18 17:13:24
-
听神经瘤或前庭神经鞘瘤是一种施旺细胞的良性肿瘤,较常见于前庭神经。听神经瘤的早...
2022-04-11 13:54:27
-
什么是听神经鞘瘤?听神经鞘瘤是桥小脑角区较多发的肿瘤, 约占该区肿瘤的80%。听神经...
2021-09-06 10:24:28
-
听神经瘤是一种良性的脑肿瘤,通常出现在听神经或附近的区域。该病通常缓慢生长,但...
2023-04-22 18:55:59
-
国外治疗听神经瘤比较好的医院是怎么样的?国际较好的听神经瘤医院目前还没有机构进...
2024-07-27 18:49:08
-
面瘫、失聪、脑积水、颅内感染对正在犹豫是否应该做手术的听神经瘤患者来说,这些词...
2025-11-22 13:46:22
-
听神经瘤较好的医院是哪家?需要挂什么科? 58岁的陈女士喜爱广场舞,常年保持着每天...
2023-06-04 11:16:37
-
被听神经瘤夺去听力我现在真是后悔! 年过40,突然遭遇耳聋是怎样的体验?Y先生现身...
2025-09-06 13:23:13
-
听神经瘤,也称为前庭神经瘤,是一种生长缓慢的良性肿瘤,生长在八或前庭耳蜗神经上...
2021-03-23 14:14:36
-
听神经瘤如不及时手术,随着肿瘤缓慢增大,患者会出现听力下降甚至丧失,颅内压力逐...
2021-07-29 11:48:57
-
60多岁的李阿姨,因听神经瘤接受手术治疗,然而本来充满期待的手术,结果却让她大失...
2022-06-24 17:05:07
-
在生活中,许多患者可能都出现过耳鸣、眩晕的症状,平常大家也不在意。但神经科医生...
2019-12-23 16:57:09