你是否曾有过这样的体验:阅读时总感觉书页一侧的文字模糊不清,仿佛被橡皮擦抹去;或是视野中央突然出现一块挥之不去的灰暗斑点,如同镜头沾上了污渍;又或是整个世界仿佛隔着一层毛玻璃,轮廓模糊,色彩黯淡?这些并非简单的“眼睛疲劳”,而可能是视觉系统发出的关键警报——视野缺失和视力模糊,这两个看似常见的视觉障碍,其背后潜藏的病因谱系极其广泛,从相对良性的屈光不正到可能威胁生命的脑肿瘤,横跨了眼科与神经科的疆域。它们不仅是视觉质量的下降,更可能是大脑深处结构异常投射在视网膜上的“影子”。理解这些视觉信号的严重性、识别其背后的元凶,特别是与颅内占位性病变(如脑肿瘤)的关联,关乎及时干预的黄金窗口。
一、解构视觉障碍:视野缺失与视力模糊的本质差异
首先需厘清这两个常被混淆的概念,它们反映的是视觉系统不同环节的损害:
视野缺失 (Visual Field Defects):
定义: 指单眼或双眼所能感知到的空间范围出现部分区域的视力丧失或严重下降。这种缺损并非眼前“模糊”,而是特定区域“看不见”或“看不清”,呈现为固定的暗点、阴影或完全缺失的区域。
机制核心: 主要涉及视觉通路的损伤。视觉信息从视网膜出发,经由视神经、视交叉、视束、外侧膝状体、视辐射,最终到达枕叶视皮层(视觉中枢)。这条通路上任何部位的病变(压迫、缺血、炎症、变性等)都可能阻断或扭曲相应区域的信号传递,导致特定模式的视野缺损。
严重性指标: 缺损的范围(是中心还是周边?)、部位(是单侧还是双侧?同向性还是异向性?)、进展速度以及是否伴有其他神经症状(头痛、恶心、肢体无力等)是判断其潜在病因严重程度的关键。
视力模糊 (Blurred Vision):
定义: 指整个视野或大部分视野内图像清晰度的普遍下降,看远、看近或两者皆不清,感觉像镜头失焦。患者常描述为“朦胧”、“重影”、“雾里看花”。
机制核心: 主要涉及屈光介质或视网膜感光/聚焦功能的异常。常见原因包括:
屈光不正: 近视、远视、散光(最常见且通常可矫正)。
眼球屈光介质混浊: 白内障(晶状体混浊)、角膜病变(水肿、瘢痕)、玻璃体混浊(飞蚊症加重)。
视网膜黄斑病变: 年龄相关性黄斑变性、糖尿病性黄斑水肿、中心性浆液性脉络膜视网膜病变等(影响中央视力最核心区域)。
视神经或视觉通路问题: 虽然更典型表现为视野缺损,但早期或某些特定病变(如视神经炎)也可能以视力模糊起病,常伴有色觉减退、眼球转动痛。
其他: 严重干眼症、未控制的青光眼(晚期影响中央视力)、药物副作用、全身性疾病(如严重高血压危象、低血糖)。
严重性指标: 发生速度(突发还是渐进?)、单眼还是双眼、是否伴有眼痛/红眼/畏光、既往眼病史及全身健康状况。
关键区别: 视野缺失是视觉“版图”的缺失(地图上缺了一块),定位性更强,高度提示视觉通路的局灶性病变;视力模糊是整个画面“分辨率”的下降(地图整体变模糊),病因更多集中在眼球本身(尤其是屈光介质和黄斑),但也可能是更广泛视觉通路问题的非特异性表现。

二、脑肿瘤:视觉通路上的不速之客
脑肿瘤确实是引起视野缺失和/或视力模糊的一个重要且需高度警惕的原因。其影响机制在于肿瘤的占位效应和侵袭性生长:
直接压迫或浸润视觉通路:
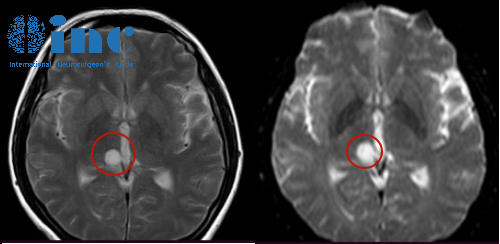
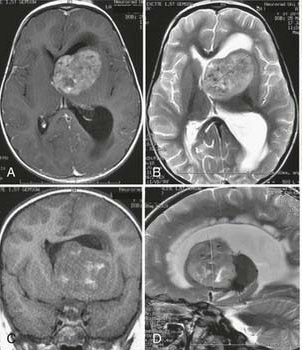
垂体瘤及鞍区肿瘤(如颅咽管瘤): 位置紧邻视交叉(鼻侧视网膜神经纤维在此交叉)。肿瘤向上生长极易压迫视交叉中部(交叉纤维)。典型视野缺损:双颞侧偏盲(双眼外侧视野缺失,看正前方时,左右两边的东西看不见)。早期可能仅表现为轻微的色彩感知下降或对比敏感度降低。大型肿瘤压迫严重时可导致视力显著下降甚至失明。
枕叶肿瘤(视皮层肿瘤): 直接破坏负责处理视觉信息的最终中枢。典型视野缺损:同向性偏盲(双眼同一侧视野缺失,如左侧肿瘤导致右侧同向偏盲)。缺损边界通常非常锐利,称为“黄斑回避”(中心视野保留)。较少直接引起整体视力模糊,除非双侧广泛受累。
视神经鞘脑膜瘤、视神经胶质瘤: 直接起源于视神经或其鞘膜。典型表现:单眼进行性视力下降、视野缺损(中心暗点或弥漫性缩小)、视乳头水肿或萎缩。可伴有眼球突出(眶内段)。
颞叶、顶叶深部肿瘤: 可能累及视辐射(Meyer袢或Baum袢),导致象限性视野缺损(如右上象限盲)。
颅底肿瘤(如脑膜瘤、脊索瘤): 可能压迫视神经或视交叉。
继发性影响:
颅内压增高(ICP): 许多脑肿瘤(尤其是后颅窝肿瘤或引起脑积水者)可导致ICP显著升高。这会引起视乳头水肿(视神经头肿胀)。早期视乳头水肿可能无症状或仅短暂性视力模糊(一过性黑矇)。慢性或严重水肿可导致视野向心性缩小(周边视野逐渐丧失)和进行性视力下降直至失明。
肿瘤相关脑水肿: 肿瘤周围水肿可能扩大占位效应,间接压迫视觉通路。
癫痫: 脑肿瘤是症状性癫痫的常见病因。枕叶起源的癫痫发作可能表现为复杂视幻觉或一过性视力丧失/模糊。
重要警示信号: 当视野缺失/视力模糊伴有以下情况时,需高度警惕脑肿瘤或其他严重颅内病变:
进行性加重: 症状在数周或数月内越来越严重。
头痛: 尤其新发、持续、进行性加重、晨起明显或伴呕吐的头痛。
癫痫发作: 新出现的抽搐发作。
内分泌紊乱: 如不明原因的闭经、泌乳、性欲减退、肢端肥大、库欣综合征表现(鞍区肿瘤)。
肢体无力、麻木、行走不稳、言语不清、认知功能下降等局灶性神经功能缺损。
视乳头水肿: 眼底检查发现。
三、视野缺失与视力模糊的严重性:远超“看不清”本身
其严重性绝不在于症状本身带来的不便,而在于其背后病因的潜在风险:
脑肿瘤及其他严重神经系统疾病的警示: 如前所述,特定模式的视野缺失(尤其是双颞侧偏盲、同向性偏盲、进行性单眼视力视野损害)和伴有颅内高压征象的视力模糊,是脑肿瘤、动脉瘤、脑卒中、严重炎症(如视神经脊髓炎谱系病)、颅内感染等的强烈信号。延迟诊断可能错失治疗良机,导致不可逆的视力丧失、神经功能残疾甚至危及生命。
不可逆视力丧失的风险: 许多引起视野缺损的病因(如青光眼、视神经缺血、晚期视网膜病变)和引起视力模糊的病因(如白内障过熟、不可逆的黄斑损伤),若不及时干预,最终可导致永久性的、无法挽回的视力损害,严重影响生活质量、独立性和安全(如驾驶)。
全身性疾病的窗口: 视力问题可能是严重全身性疾病的首发或重要表现。例如:
突发视力模糊/视野缺损可能是巨细胞动脉炎(需紧急激素治疗防盲)或垂体卒中的信号。
进行性视力下降伴视野缺损需排查脱髓鞘疾病(如多发性硬化)。
视力模糊是糖尿病视网膜病变、高血压性视网膜病变进展的重要标志。
某些视野缺损模式可能提示脑卒中(急性同向偏盲)。
对生活质量的多维度冲击: 视野缺失(尤其是偏盲)严重影响阅读、行走、驾驶、面部识别和空间定向能力,增加跌倒和事故风险。中心视力模糊则直接剥夺了精细视觉(阅读、看手机、识别人脸),对工作、学习和日常生活造成巨大障碍。两者均可导致社会隔离、焦虑抑郁。
四、拨开迷雾:精准诊断之路
面对视野缺失或视力模糊,明确病因是首要任务。这需要系统性的医学评估:
详尽病史询问: 症状发生方式(突发?渐进?)、具体描述(哪个区域看不见?模糊程度?)、持续时间、诱发缓解因素、单/双眼、伴随症状(头痛?眼痛?闪光?复视?神经系统症状?)、既往眼病史(青光眼?白内障?手术?)、全身病史(糖尿病?高血压?自身免疫病?)、用药史、家族史。
全面的眼科专科检查:
视力检查: 远视力、近视力(戴镜和裸眼)。
瞳孔对光反射: 相对性传入性瞳孔障碍(RAPD)强烈提示单侧视神经或严重视网膜病变。
裂隙灯显微镜检查: 评估角膜、前房、虹膜、晶状体、前段玻璃体。
眼压测量: 筛查青光眼。
散瞳眼底检查: 至关重要! 直接观察视网膜、黄斑、视神经乳头(有无水肿、萎缩、出血、渗出)。
视野检查: 诊断视野缺失的金标准!
自动静态视野计 (如 Humphrey, Octopus): 最常用,量化敏感度,绘制视野图,识别缺损类型(中心暗点、弓形缺损、偏盲、向心性缩小等),对青光眼、视神经疾病、视路病变的诊断和随访至关重要。
动态视野检查 (如 Goldmann): 对评估偏盲范围和进展仍有价值。
神经影像学检查:当怀疑视觉通路病变(视神经、视交叉及以后)或颅内压增高时,必须进行!
颅脑MRI(平扫+增强): 首选和最佳检查! 能清晰显示视神经、视交叉、视束、视辐射、枕叶皮层及脑实质内肿瘤(原发或转移)、炎症、梗死、脱髓鞘病灶、血管畸形等。增强扫描有助于判断肿瘤性质、炎症活动性。
颅脑CT: 急诊情况下可快速排除脑出血、大面积梗死、明显占位效应或钙化(如颅咽管瘤)。但对后颅窝、视路细微结构、早期缺血/脱髓鞘显示远不如MRI。常用于无法行MRI者。
视神经管/眼眶MRI: 高度怀疑视神经病变(如视神经鞘脑膜瘤)时需加扫。
其他针对性检查:
光学相干断层扫描 (OCT): 高分辨率横断面成像,精准测量视网膜各层(尤其是黄斑区)和视神经纤维层(RNFL)厚度,对青光眼、黄斑病变、视神经炎的诊断和随访极有价值。
视觉诱发电位 (VEP): 评估从视网膜到视皮层的电信号传导功能,对脱髓鞘性视神经炎、视路受压的检测有辅助作用。
实验室检查: 根据怀疑的病因选择,如血糖、糖化血红蛋白(糖尿病)、血沉、C反应蛋白(巨细胞动脉炎)、自身抗体(风湿免疫病)、感染指标等。
血管成像 (MRA/CTA/DSA): 怀疑血管性病因(如动脉瘤压迫、缺血性视神经病变)时考虑。
视觉警报,不容忽视的生命密码
视野缺失与视力模糊,绝非“小毛病”。它们如同身体精心编制的警报密码,其严重性深植于背后潜藏病因的广泛谱系与潜在风险之中。从最常见的屈光不正、白内障、青光眼、黄斑变性,到作为“红色警报”的脑肿瘤、视神经炎、巨细胞动脉炎、脑卒中等,病因横跨眼球局部至颅内深处。
脑肿瘤确实是引发特定视野缺损(尤其是双颞侧偏盲、同向性偏盲)和伴有颅内高压征象视力模糊的重要元凶。 垂体瘤、颅咽管瘤对视交叉的压迫,枕叶肿瘤对视觉中枢的破坏,以及肿瘤引发的颅内高压对视神经的慢性损伤,都可能在视力表上投下阴影。当视觉障碍进行性加重、伴有顽固头痛、恶心呕吐、癫痫发作、肢体无力或内分泌紊乱时,脑肿瘤的可能性显著升高。
然而,精准诊断如同解码。它要求我们超越“看不清”的表象,深入理解视野缺失(视觉版图缺损)与视力模糊(画面分辨率下降)的本质区别,系统追溯视觉通路上可能的“故障点”。这离不开详尽的病史探询、全面的眼科专科检查(特别是散瞳眼底检查和视野检查),以及在指征明确时果断运用神经影像学(尤其颅脑MRI)这把利器。
因此,请务必珍视每一次眼前出现的模糊或缺失。它可能只是眼镜度数不足的信号,但也可能是颅内病变投射在视网膜上的第一道阴影。及早就医,寻求专业、系统的评估,是拨开迷雾、明确诊断、守护光明乃至生命安全的唯一通途。 在视觉的无声警报面前,时间与精准的诊断,是捍卫健康最珍贵的资源。
- 文章标题:视野缺失和视力模糊严重吗?是脑肿瘤引起的吗?
- 更新时间:2025-06-29 20:21:48

 400-029-0925
400-029-0925