一个脑干位置的胶质瘤,为四个家庭带来了前所未有的挑战。
胶质瘤是脑癌吗?弥漫性胶质瘤还有手术的必要吗?究竟哪些胶质瘤预后好?
我们都知道胶质瘤病理类型有很多种,包括良性和恶性。而脑癌是一个广泛的术语,涵盖了所有发生在脑部的恶性肿瘤。如果简单的将二者等同,是笼统的,也是不精确的。但脑干这个特殊位置,让任何肿瘤都极具危险。
它可怕吗?可怕,但绝非不可战胜!面对这片“无人之地”,他们选择了迎难而上……
PART 01
4个家庭的噩梦开始
脑干胶质瘤该如何应对?
当他们对4个不幸家庭施加的噩梦,手法如出一辙:在他们无辜的脑袋中悄然现身,狡猾的长在关键的脑干,想要搞事情——脑干在我们大脑正下方,有一块仅十几平方厘米的空间,这里因为神经纤维密集、细胞数量庞大、细胞修复难度极大等多种因素,一度被称为手术无人区。
虽说胶质瘤有的长得快有的长得慢,但凡在这片“神经禁区”扎根的,没一个是善茬!彷佛在宣战:想切掉我?没门!我死缠烂打,必须留下来,我揪住脑干,大不了一损俱损!
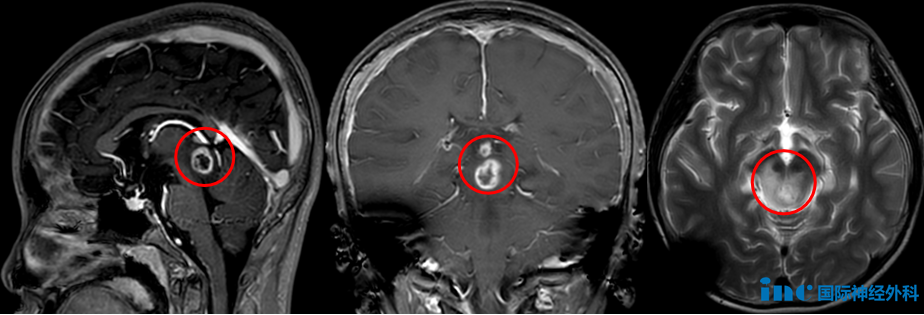
01-脑干(中脑)
伽马刀消灭不了儿子的脑干胶质瘤
但我替他争取到了另一个机会
第一个孩子,12岁的小泰,喝水时总会有水从左侧嘴角流出,笑起来时面部歪斜,而且右眼无法完全闭合。检查发现一个“肿瘤”。悄无声息地潜入,在小泰的生命中枢——脑干中脑定居下来。初时,它似乎并没有恐怖至极,且体积尚小。肿瘤虽然造成脑积水,但是通过脑室腹腔分流术得到缓解,这让家人暂且松了一口气。
然而,在这小小的头颅之内,如果肿瘤逐渐长大呢?手术风险太大了,他们选择了伽马刀。没想到,它居然逃过了伽马刀,残留下的部分正缓慢生长、伺机而动。而且,肿瘤周围的正常组织已经发生坏死,必须“快刀斩乱麻”!
在这关键时刻,尤其需要“亡羊补牢”的决心与精湛技艺。所幸的是,一位深谙如何应对这些潜伏在儿童大脑中的“怪兽”的巴教授适时来华。点击阅读:开颅术后3天,这个打败脑干胶质瘤的小赢家中气十足说拜拜!
02-脑干(中脑)
他们说,没有机会了
成功手术后19年,她还好好活着
20岁的外国女孩米亚因剧烈头痛查出一个背侧外生的中脑肿瘤引起梗阻性脑积水。瘤子位置确实深,而且累及中脑和上脑桥。手术中稍不注意,或者损伤中脑患者变成植物人,损伤桥脑引起半身瘫痪,严重损伤延髓影响呼吸功能。
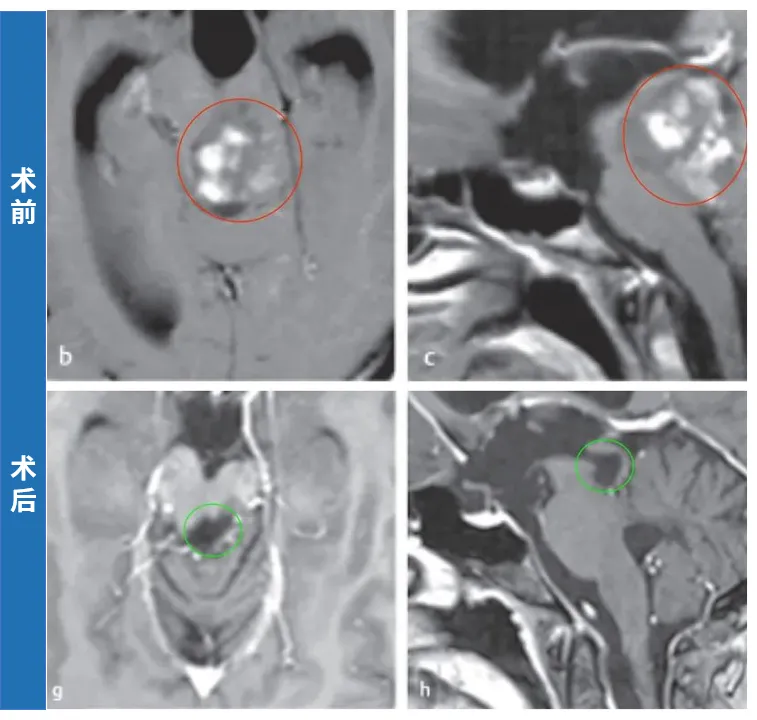
由于肿瘤与周围的脑干实质有很好的边界,肿瘤全切。术后11年随访时:术后MRI显示患者没有肿瘤残留或复发。点击阅读:胶质瘤19年无复发!这个女孩打破脑干“不能手术”魔咒,故事还被写入国际专著

03-脑干(延髓)
我要好好活着
我要给自己一个机会
37岁的汤女士,与延髓肿瘤抗争13年,从保守观察、吃药到症状恶化、无法忍受,这位乐观女性被逼到了命运的悬崖边。令人心酸的是,她只想重获普通人的生活,却找不到愿意为她执刀的医生——原因正是这个胶质瘤长在脑干,“术后可能瘫痪、丧失吞咽功能,你现在能走能跳,为何要冒险?”
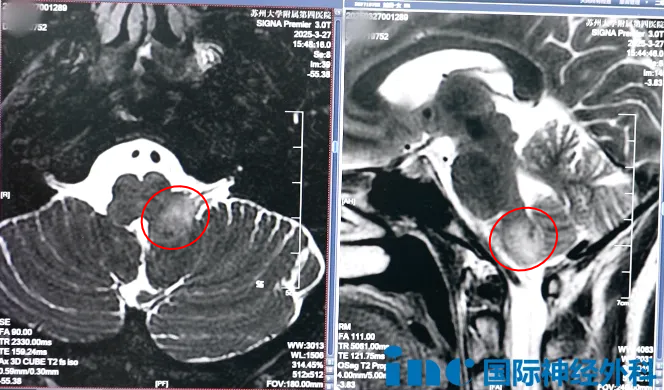
脑子如“锯子割脑、烈火灼烧”般的剧痛,肿瘤也不会原地等待,一旦长大损伤到神经就无法挽回了。而这一台手术同样由巴教授主刀完成。
04-脑干(桥脑)
医生说手术没有意义
但是我没办法放弃他
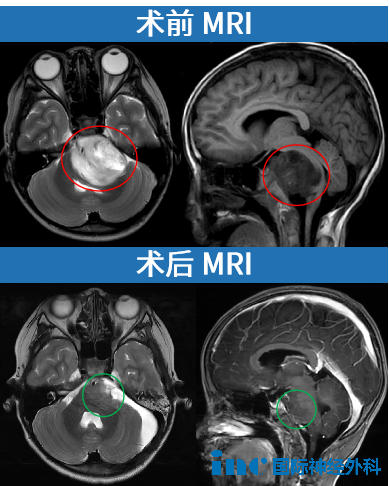
不同时空,怪兽也没有放过另一个孩子。它故技重施,嵌入孩子的脑干中,这一次它就没那么温和了——几乎将脑干压“没”了的巨大恶性肿瘤(弥漫性中线胶质瘤,H3K27M突变,WHO 4级),让7岁的小勇状态急剧恶化,“已经走不了路,只能坐轮椅。露出狰狞的面目后,怪兽明显加快了攻击的速度,一天激长9mm!
当他们亲眼见证到肿瘤“摧枯拉朽”般的破坏力,接下来一刻都耽误不得。于是,跨越几百公里,从诊断到决定找巴教授手术,他们仅用了48小时,成功换回小勇的生命。“我们想着肯定是给孩子更好的治疗,我们一秒钟都没有浪费。”点击阅读:一天激长9mm!被高级别胶质瘤困在轮椅上的他,仅4个月后成为运动小健将!
PART 02
胶质瘤是脑癌吗?
安全尽全切这类胶质瘤预后良好
2021年WHO中枢神经系统肿瘤分类(第五版)将“局限性(circumscribed)”一词用于命名具有局限性生长特性的星形细胞胶质瘤,至此,“弥漫性”和“局限性”这种定义生长方式的描述应用于胶质瘤的命名。
局限性星形细胞胶质瘤的预后相对较好,但并非所有局限性生长的肿瘤均为低级别。
局限性星形细胞胶质瘤的分类
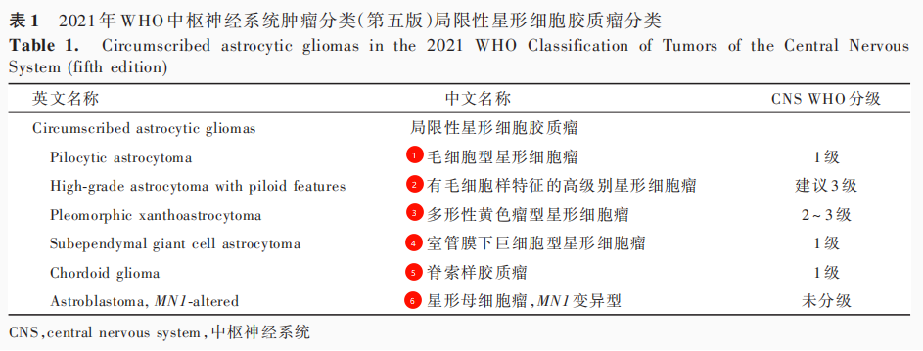
1、毛细胞型星形细胞瘤(毛星)
术后5~10年生存率>95%。手术全切除后预后良好,复发率低。对于未能全切除或复发的患者,需采取放化疗等综合治疗。
2、有毛细胞样特征的高级别星形细胞瘤
预后差于毛细胞型星形细胞瘤但优于胶质母细胞瘤,IDH野生型。由于其高级别特性,治疗需综合手术、放疗和化疗等多种手段,预后相对较差,但中位生存期长于胶质母细胞瘤。
3、多形性黄色瘤型星形细胞瘤
5年生存率约90%。手术全切除后预后良好,但需注意肿瘤残留、进展或复发后的治疗。
4、室管膜下巨细胞型星形细胞瘤
手术全切除是主要治疗方法,预后相对较好,但需定期随访。
5、脊索样胶质瘤
手术全切除是主要治疗方法,预后相对较好,但需定期随访。
6、星形母细胞瘤,MN1变异型
预测中位无进展生存期为34个月,中位生存期为184个月。手术全切除是主要治疗方法,预后相对较好,但需定期随访。
PART 03
弥漫性就没有手术机会吗?
具体分型和预后你了解多少?
“都说弥漫性的动不得手术?”“弥漫性的肿瘤,手术也不能切完,那有什么意义呢?”,然而事实真的如此吗?弥漫性胶质瘤=没得治吗?
弥漫性胶质瘤分为“成人型”和“儿童型”,其生物学行为和预后也有所差异。从分型中并不难看出,弥漫性胶质瘤≠高级别胶质瘤,弥漫性胶质瘤也有低级别胶质瘤和高级别胶质瘤之分。
成人型弥漫性胶质瘤中,IDH突变型胶质瘤患者预后相对较好,中位生存期较野生型患者延长,且对放化疗敏感性增加,治疗反应较好。1p/19q共缺失的胶质瘤患者对烷化剂类化疗药物反应良好,预后显著优于无此共缺失的患者,且复发率较低。
儿童型弥漫性低级别胶质瘤中,MYB或MYBL1变异型胶质瘤多发生于儿童,生长缓慢,预后相对较好,但需长期随访观察。
“就算结局或许相似,活法却有千般不同。即便命运设下樊笼,我们仍要搏一线天光。”
4个家庭,也是无数类似患者家庭的缩影。
我们也衷心祝愿每一个正在经历艰难时刻的他们,都能在坚守中遇见转机,为自己赢得希望与幸运。
- 文章标题:胶质瘤是脑癌吗?当肿瘤侵入脑干,看这四个家庭如何绝地反击!
- 更新时间:2025-09-18 10:43:38

 400-029-0925
400-029-0925