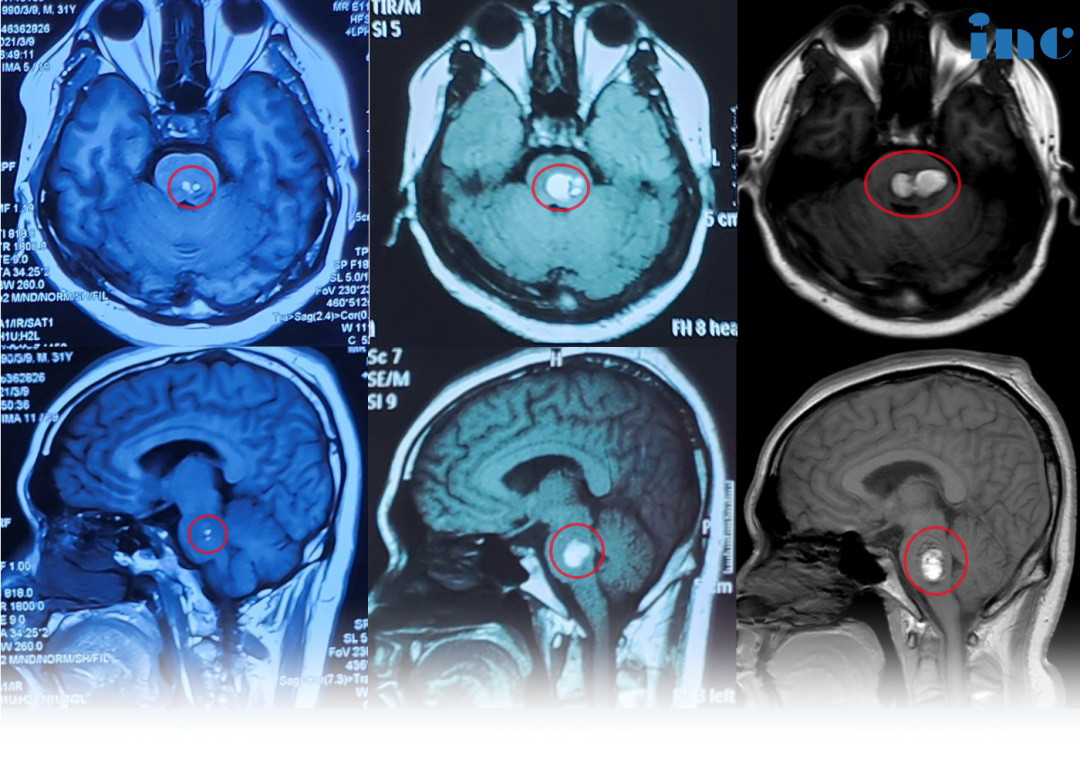
胶质母细胞瘤是一种恶性脑肿瘤。这是一种由星形胶质细胞引起的原发性脑肿瘤,星形胶质细胞是支撑大脑的组织的一部分。球形细胞瘤是快速生长的癌性肿瘤。这是因为星形胶质细胞迅速繁殖,并由庞大的血管网络提供。大约10%到20%的脑肿瘤是胶质母细胞瘤。
这种脑瘤可能在成人和儿童中发生。它主要位于大脑的大脑,通常在大脑的颞叶或额叶。然而,有时它也可以在大脑的其他部位或脊髓中发现。
肿瘤的确切原因尚不清楚。
症状包括严重头痛、呕吐、记忆力丧失、癫痫等。治疗包括放疗、化疗和手术。然而,由于肿瘤的侵袭性,即使经过治疗,预后也很差。
胶质母细胞瘤的病因是什么?
就像任何其他癌症一样,胶质母细胞瘤的病因尚不清楚。风险因素之一被认为是病毒感染。已经检测到病毒感染和胶质母细胞瘤之间的联系,是猿猴病毒和巨细胞病毒。甚至疟疾病菌的携带者也被怀疑有发展成胶质母细胞瘤的风险。
男性胶质母细胞瘤的发病率高于女性。这种疾病在和拉丁美洲更常见。染色体异常,是10号和17号染色体异常被怀疑是促成因素。暴露于辐射或化学物质会增加胶质母细胞瘤的风险。某些已存在的脑肿瘤可能会生长并发展成胶质母细胞瘤。
胶质母细胞瘤一旦发现怎么办?
新诊断的胶质母细胞瘤的治疗通常包括四个方面。首先,在较大顺利范围内完成手术切除,从而减少肿瘤负荷并建立组织病理学和分子诊断。手术后,辅助放射治疗与伴随和维持化疗,以及交变电场的治疗。
外科手术
外科手术在胶质母细胞瘤的治疗中起着重要的诊断和治疗作用:它为组织学和分子诊断提供组织,立即缓解肿瘤相关的肿块效应及其相关症状,并可能减少细胞。然而,由于这种疾病地具有浸润性,即使肉眼完全切除也不能治愈。大量回顾性研究评估了胶质母细胞瘤切除范围的价值。虽然早期的工作提出了一个二分法的图片,需要一个实质性的对比增强肿瘤切除术的范围,随后的研究证明了切除范围的分级益处。最近的荟萃分析也支持更广泛的切除,提高1年和2年生存率以及延长无进展生存期。在低度恶性胶质瘤中,切除范围受T2/液体衰减反转恢复成像信号增强区域的影响。同样,胶质母细胞瘤肿瘤不局限于增强区域,而是涉及T2/FLAIR信号增强的区域。最近的一项回顾性研究表明,这种非增强性胶质母细胞瘤的切除范围也可能具有临床影响。
虽然切除范围和生存率之间的联系已有报道,并在许多研究中得到一致证实,但它受到几个潜在的混杂因素、偏见和隐性预后因素的影响。虽然细胞减少(去除大量肿瘤细胞的行为)可能会直观地延迟疾病的复发,但胶质母细胞瘤中看到的肿瘤细胞的非线性生长可以快速恢复手术中去除的肿瘤负担,从而抵消少量细胞减少的生存益处。细胞减少效果的持久性,以及它是否导致生存益处,可能与肿瘤细胞增殖的速率有关。另一方面,神经功能缺损患者的功能状态较低,这最终会影响他们的整体生存率。因此,无论细胞减少与否,减轻肿块效应,好转切除后的功能状态,都有可能延长有症状患者的生存期。最后,肿瘤的位置也可以反映潜在的生物学,并决定疾病的自然历史。确定这些先前描述的变量对总生存率的影响是复杂的,因为可切除的肿瘤可能具有总体上更好的预后,而不考虑实际的切除范围。
可切除的肿瘤通常出现在“大脑的沉默区域”,这些区域在出现症状之前会长时间忍受损伤。此外,可切除的肿瘤,如前较肿瘤,更容易隐藏IDH1与更好的预后相关的突变。相比之下,不可切除的肿瘤,如中线/间脑或脑干肿瘤,通常带有H3K27突变,这表明总体上更具侵袭性的生物学和更差的预后。进一步剖析切除范围和生存率之间的关系需要控制肿瘤本身的可切除性。然而,这种复杂的变量很难通过已建立的尺度来捕捉,并且受到解剖学因素以及神经外科相关因素的影响。
切除范围较大化
已经开发了许多技术进步来顺利地较大化切除范围,尽管它们的可用性和使用可能有很大差异。随着时间的推移,这些技术变得更加广泛,因为除了较大限度地扩大切除范围之外,它们还优化了轴内脑肿瘤手术的顺利性。外科医生用于提高切除顺利性和准确性的主要技术工具可分为以下三类。
术中导航技术
该技术涉及体积成像(例如,核磁共振成像或计算机断层扫描)的使用,其被用作在外科领域内定位病变/解剖结构的参考。导航包括一个光学或电磁系统,该系统使用物理参考来记录患者头部在空间中的位置,并允许实时可视化图像中的仪器,这些仪器被加载到计算机中。这些技术有助于较小化开颅手术的暴露程度;优化轨迹以接近避开关键神经结构的损伤,例如白质通路;并在手术过程中提供解剖学参考。然而,它们受到这样一个事实的限制,即参考图像不会随着切除的进行而更新,并且随着病例的进展,大脑在空间上相对于颅骨的移动使得该信息不太可靠。为了解决这个问题,几个小组已经引入了术中磁共振成像,这为导航提供了实时更新的领域。术中磁共振成像的效用和成本效益比仍然是一个高度争论的话题,因为手术过程中的成本和增加的时间并不是微不足道的。术中超声的使用是一种动态的、易于使用的、负担得起的手术期间实时成像的替代方法。
电生理监测和功能性脑标测
怀尔德·潘菲尔德和乔治·奥杰曼使用电较在功能上绘制感觉和运动初级皮质区以及相关的皮质下回路,如脊髓丘脑束和皮质脊髓束,以避免术后缺陷。在过去的几十年里,乔治·奥杰曼(George Ojemann)、胡格·杜弗(Hugues Duffau)、米切尔·伯杰(Mitchell Berger)等人的工作纳入了清醒大脑映射技术的日常使用,这些技术通过使运动回路、语言/理解、协调、视觉和一些更高的认知功能能够被映射和保留,较大地好转了对它们的监视。
荧光标记使肿瘤可视化较大化
荧光染料——要么被肿瘤细胞代谢,要么积聚在血脑屏障损害的区域——已被纳入手术室,以较大限度地提高肿瘤组织的可视性。这是有帮助的,因为大体的肿瘤组织通常具有与周围水肿的大脑相似的质地或颜色,并且在强光下不总是容易区分。在蓝光下使用5-氨基乙酰丙酸允许神经外科医生在手术期间实时观察残余肿瘤。一项三期试验表明,与常规白光显微手术相比,5-氨基乙酰丙酸对增强对比肿瘤的完全切除率有所提高和6个月无进展生存率。然而,这并没有转化为整体存活率的提高。荧光素也被用于增强肿瘤的视觉效果,因为这种染料会通过血脑屏障有缺陷的区域泄漏。这里,不需要不同的光源。
胶质母细胞瘤成功手术案例:德国成功案例交流:58岁脑干胶质瘤,不想认命!
如果国内患者的脑胶质瘤、脑干海绵状血管瘤、髓内肿瘤等在国内治疗面临难度大、成功率低、风险大,或者想在海外寻求更前沿的咨询技术,通过INC国际神经外科医生集团就可以得到像巴特朗菲教授这样国际神经外科教授亲自咨询的机会,提高生存期和生活质量。
- 文章标题:胶质母细胞瘤病因有哪些?
- 更新时间:2021-03-19 16:57:45

 400-029-0925
400-029-0925