脑袋里能长这么大的东西?脑膜瘤为何能让坚硬的头骨变形?
当大脑空间已经无法容纳它的身躯,它要啃食头骨,拼命想钻出人类的脑袋,看看外面的世界有多大……

这种看似温和的肿瘤实则暗藏杀机。虽然生长缓慢且多为良性,脑膜瘤却有着惊人的破坏力:
颅内有硬脑膜的地方(脑膜包裹整个大脑和颅神经钻缝走壁地覆盖整个颅骨)都可能是脑膜瘤的栖身之所。它会侵袭脑实质和颅神经,侵袭动脉静脉,侵袭骨质造成骨质破坏,引起神经功能问题,如肢体瘫痪、面瘫、疼痛麻木、失语等等,严重影响你的生存质量。尤其这些手术风险大的“叼钻”位置:岩斜区、CPA桥小脑角区、海绵窦区、枕骨大孔区、视神经管、大脑镰旁、矢状窦旁等位置,肿瘤致残和手术风险大。

良性脑膜瘤竟长到11cm还能全切吗?
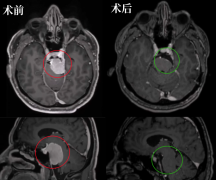
本文着重分享一则由INC国际教授主刀的巨大矢状窦旁脑膜瘤,伴有骨质和皮肤侵犯,经手术巨大肿瘤得以顺利全切(包括肿瘤侵犯的骨质和头皮)的经典案例,最后异体真皮修复头皮缺损,以最大程度降低术后复发可能,患者术后恢复良好,术后2年复查未复发。
患者情况:48岁男士,因持续1个月的头痛和视力下降就诊。
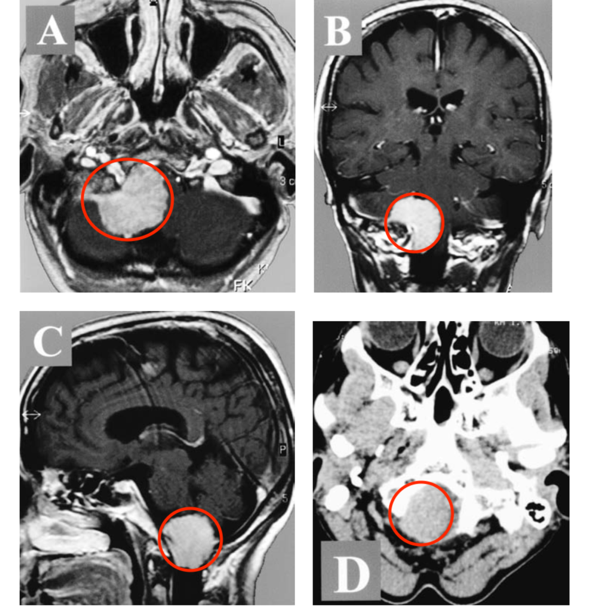
术前影像:大脑的磁共振成像和磁共振血管造影(MRI/MRA),结果显示一个11×5cm的肿块,向上和下延伸至双侧顶叶和枕叶、上矢状窦、小脑环和近端横窦。


图1:轴向(a)和冠状(b)对比增强的T1加权MRI证实肿瘤包裹着上矢状窦的后部。观察到后头皮异常增厚。(c)轴向T2加权MRI序列显示枕叶白质异常高强度,与实质性肿瘤浸润引起的血管性水肿一致。(d)增强CT扫描,显示枕骨由于肿瘤浸润而变厚的骨质肥大。
1.先对异常的表浅脑瘤及异常骨质进行一个小的开放活检,以便获得组织诊断。病理学结果为脑膜瘤。
2.在术中核磁影像和术中神经导航引导下,使用显微外科手术将肿瘤从颅底切开,经过了几小时的手术,最终经过手术视野检查未见明显肿瘤。

图2:(a)脑膜瘤从骨头延伸到头皮;(b)利用神经导航识别静脉窦的边缘进行结扎;(c)解剖侵犯小脑并进入枕叶的肿瘤;(d)肿瘤及其硬脑膜附件的大体全切除;(e)去除鼻窦内肿瘤部分后,进行眼睑缝合线的初步修复;(f)放置背阔肌游离皮瓣前进行筋膜成形术和上覆钛网颅骨成形术。
3.最后为患者进行颅骨和头皮缺损重建,整形外科团队首先采用了钛网颅骨成形术,随后进行左侧背阔肌游离皮瓣覆盖软组织。
术后情况:术后,病人被转到重症监护病房。术后早期,出现一过性的与手术相关的视觉障碍,视力下降,在住院期间逐渐恢复。最终病理诊断也为脑膜瘤,WHO Ⅰ级,在6个月的随访中,患者可以戴眼镜阅读报纸。在之后为对患者对头皮进行了轻微的整复手术,以移除侧耳畸形,除此之外,他没有任何并发症。术后2年MRI复查显示没有复发或再生的迹象(图3)。

图3:全切术后2年检查,没有复发或再生的迹象
矢状窦旁脑膜瘤的概念最初也是由Cushing于1922年提出,那什么是矢状窦?大脑表面硬膜位于头顶正中从前向后有一个大静脉,收集大脑表面的主要回流静脉血液,这就是矢状窦。

矢状窦旁脑膜瘤是最常见的脑膜瘤,常发生于蛛网膜颗粒密集的地方,这些肿瘤15%侵犯硬脑膜窦。矢状旁脑膜瘤是典型的NF-2突变。在大多数临床系列中,它们往往比其他脑膜瘤更具生物学侵袭性。而且,位于这些位置的脑膜瘤有较高的不典型性和恶性脑膜瘤组织类型发生几率,并且许多肿瘤很大(Magill等人,2018)。
矢状窦旁脑膜瘤可能部分侵犯或完全阻塞上矢状窦。矢状窦旁脑膜瘤可以生长到令人生畏的大小,并对其下方造成持续的压力,导致脑肿胀或水肿。偶尔上覆的颅骨被肿瘤侵犯,头皮下可摸到肿块。矢状窦旁脑膜瘤可以位于额部、顶部或枕部,靠近中线并沿着上矢状窦。
预后较差、复发风险较高的脑膜瘤有哪些?
(1)非典型脑膜瘤:有丝分裂活性增加(每高倍视野1~2个有丝分裂 象),细胞密度升高,存在巨细胞及局灶性坏死区。细胞多形性不少见,但并不 显著。随非典型性升高,肿瘤的侵袭性增强。
(2)横纹肌样脑膜瘤:通常呈侵袭性并具有恶性特征。缺乏恶性行为学 特点的此类肿瘤属于未定型。
(3)恶性脑膜瘤:也称为间变型、乳头型或肉瘤型。特征性表现为有丝 分裂象常见,大脑皮质受侵犯,表观完全切除后迅速复发,少数发生转移 。出现大量有丝分裂象(每高倍视野超过4个有丝分裂象)或乳头样 特征强烈提示恶性。可能更常见于年轻病人。
手术风险大可以进行放疗吗?
脑膜瘤是颅内常见的良性肿瘤,彻底全切是有效的治疗,但有时因为肿瘤临近或者累及重要血管、神经或脑组织等重要结构,患者在就医的过程中可能会得到:手术风险大,无法全切,甚至可能会出现一系列并发症。这时很多患者会问了,手术难度大,是否可以进行伽马刀治疗?对于生长或有症状的脑膜瘤,无论肿瘤级别是高是低,都应以手术治疗为优选。理论上手术切得更多,更能有效避免肿瘤复发。点击阅读:脑膜瘤不切可以长多快?这样切除或让10年复发率低至9%!

图:现国际通行的Simpson分级,预测脑膜瘤复发的关系
伽马刀可以作为手术后的辅助疗法,有时甚至是手术的替代方案,一般医院仅推荐用于海绵窦区等疑难位置。因为伽马刀不能直接解除肿块的占位效应、缓解神经症状、明确组织病理。建议患者尽力争取手术机会,切勿轻易选择伽马刀或其他辅助治疗方案。
伽马刀一般用于部分小瘤子,常伴有放射性神经损伤,脑膜瘤一旦超过3厘米,伽马刀容易造成颅神经损伤,导致脑水肿、肢体麻木无力、恶心呕吐、脱发等,且肿瘤易残留、易复发。对患者及家属来说,肿瘤残余、复发,就是噩梦的开始!

这要看具体病情、就医手术条件,放疗虽然不用开颅、不会流血,但不能彻底切除根治肿瘤。通俗来说,放疗就像把肿瘤暴打一顿、并没有“斩草除根”,还伤及许多瘤周神经血管等。如经济条件允许、生活质量要求高、有好的就医资源通道,选择“安全的全切手术方案”,为自己赢得更多的机会。
国际脑膜瘤手术大咖



- 文章标题:【INC大咖手术】良性脑膜瘤竟长到11cm,还“啃噬”头骨,侵犯头皮…
- 更新时间:2025-06-18 14:27:02

 400-029-0925
400-029-0925