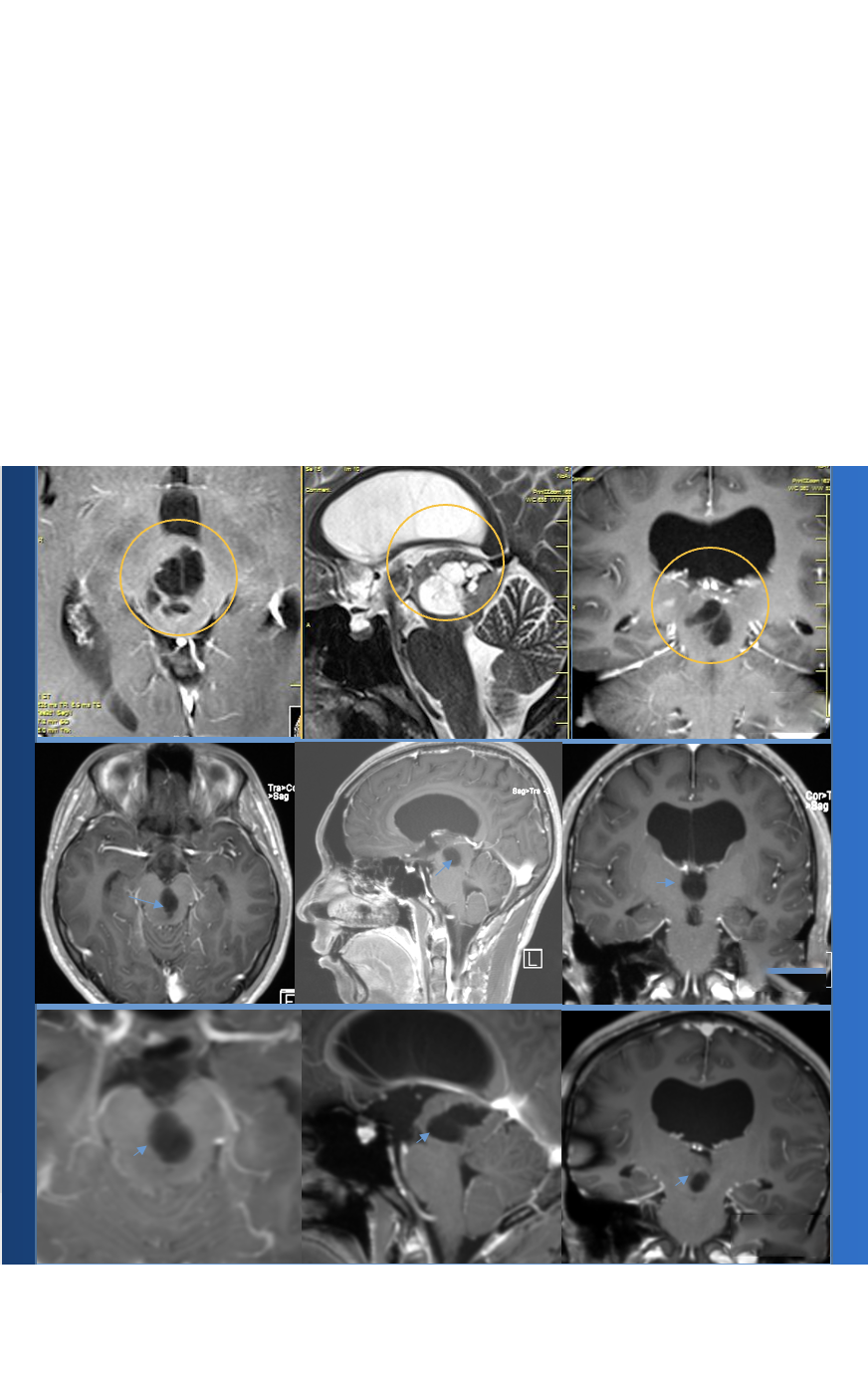
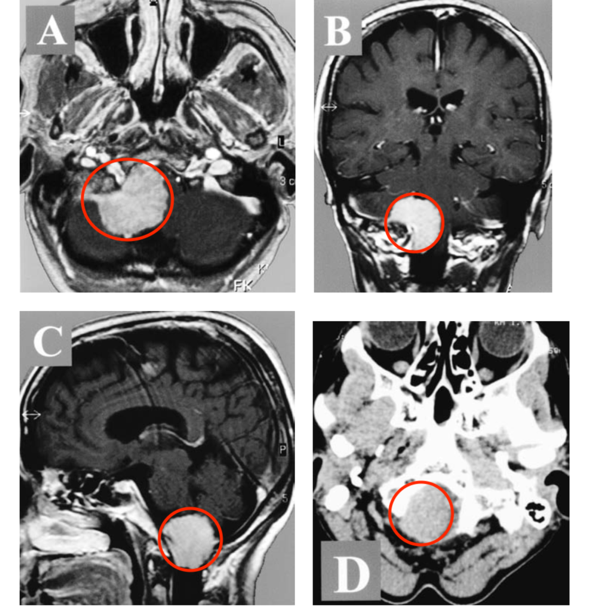
国际范围内经济合作与发展组织成员国的人口正在日益老龄化。脑膜瘤是一种常见的疾病,占全部原发性颅内肿瘤的三分之一以上。许多研究试图评估老年脑膜瘤患者手术的风险和适应症,但现有证据不足,对“老年”的定义仍有争议。联合国将“老年人”定义为60岁以上,而国际卫生组织(世卫组织)使用65岁或以上。

老年人脑膜瘤的自然病史
偶然发现的脑膜瘤的自然病史对于理解适当的治疗决策至关重要,是在老年人中。几项研究调查了未经治疗的脑膜瘤的行为。例如,对47名无症状患者进行了连续成像监测,观察到年增长率为0.03-2.62立方厘米/年(平均值,0.796厘米3/年),大多数肿瘤(66%)显示小于1立方厘米/年,相对年增长率为0.48-72.8%(平均为14.6%)。肿瘤倍增时间为1.27-143.5年(平均21.6年)。年龄和年增长率之间也有适度的相关性,年轻患者的增长率更高,倍增时间更短。对603例无症状脑膜瘤的回顾性分析得出结论,约63%的无症状脑膜瘤没有表现出肿瘤生长,只有6%的患者出现症状超过5年。老年无症状脑膜瘤患者的根治性手术是不合理的,需密切关注甚至轻微症状的表现。手术决策的时机对老年人重要,因为他们的恢复能力较低。
几项关于偶发脑膜瘤生长模式的研究通过确定随访期间的初始和最终体积来计算年增长率,假设这些肿瘤呈指数增长。对70名患者的肿瘤体积进行系列监测和回归分析以分析肿瘤生长,发现26名患者(37%)基本上没有肿瘤生长,44名肿瘤生长患者中有16名显示出指数生长模式,15名具有线性模式,13名不符合任一模式。对244名患有273个偶发脑膜瘤的患者进行调查,发现在平均3.8年的随访期内,120个肿瘤(44%)的较大直径增加了2毫米或更大。这些研究发现,肿瘤生长的评估因素包括年龄较小、无钙化、T2信号高强度和瘤周水肿,而肿瘤的位置没有的评估性。非典型脑膜瘤可呈指数增长,而良性脑膜瘤呈指数、线性或无增长。脑膜瘤较初可能呈指数增长,但随后增长率下降,这可能是由于可用血液供应的变化和钙化的进展。然而,相反的情况也可能发生,可能是因为获得了促进生长的新突变。
老年脑膜瘤的立体定向放射外科治疗及手术时机
立体定向放射外科(SRS)可用于治疗中小型脑膜瘤,其长期肿瘤控制率与辛普森一级切除术相当。SRS与较小的手术相关发病率相关,特别适用于手术难以到达的部位,如颅底。然而,无症状老年患者的放射治疗适应症应仔细考虑,因为可能的恶性转化率约为1%。对于大型脑膜瘤,放疗通常是不可行的,手术切除是优选,以立即缓解肿块效应。对于症状性病变或导致危及生命的大规模效应的病变,临床决策相对简单。相比之下,对于SRS来说太大的较小症状脑膜瘤更具挑战性,因为不考虑的手术决定可能会危及患者的QOL,而延迟治疗可能会导致手术风险增加和功能恢复不佳。因此,较佳手术时机对老年脑膜瘤患者至关重要。
老年脑膜瘤的手术危险因素及适应证
最近几项大型研究表明,年龄增长是颅内脑膜瘤手术患者的预后危险因素,而是临床和功能状态和放射特征仍然更经常被认为是危险因素。此外,女性与更好的预后有关。此外,不应低估老年患者观望策略的风险,因为患者的医疗状况在诊断后不太可能好转,并且接受保守治疗的患者与接受切除术的患者相比,肿瘤相关死亡率增加。尚不清楚年龄的增长是否真的增加了患有缓慢生长脑膜瘤的老年患者的死亡率。
一项研究观察到老年患者脑膜瘤切除术后1年的死亡率为0-16.7%,颅底相关定位率约为45%,大小超过4厘米率为60%,无症状率为30%,与未选择队列报告的2-18%的范围相当。即使在80岁以上的老年人中也没有发现超过1年的死亡率(9.4-16.2%)。同样,老年受试者的5年死亡率(7-27%)并不高于普通人群的报告死亡率(9-27%)。
总的来说,由于研究设计的可变性,我们不能进行直接比较,并发现在老年患者中,脑膜瘤切除术后的生存率与普通人群相似。对总体中位生存期的比较显示,相比之下,完全切除肿瘤后明显延长的预期寿命可能表明较大顺利肿瘤切除对于具有多方位围手术期风险分层和谨慎管理的老年患者也是有益的。
老年人脑膜瘤的脆弱性及未来发展方向
在脆弱评估中发现的一个共同主题是,由于生理储备的减少,这增加了不利临床后果的风险。应激源可分为急性或慢性疾病,以及医源性过程。几个模型已经概述了虚弱发展和表现的病理生理学基础,但是两个较常用的参考模型是“表型”模型和“赤字”模型。在前者中,虚弱表现为“体重轻、力量、耐力、平衡、行走性能和低活动度的下降”,评估评估了这些特征的存在。在后一个模型中,“损伤总数”和临床缺陷,包括从不能进行日常生活活动到情绪障碍的一系列症状,也可以确定虚弱。
无论使用哪种模式,医疗从业者都应该注意暴露在压力下对被认为虚弱的患者健康状况的深远影响,以及与不良结果的潜在联系。例如,虚弱的患者发生不良事件的风险增加,如谵妄,手术并发症、残疾、死亡率、发病率、恢复缓慢,心血管事件和住院时间延长。
一些研究表明,虚弱之前的因素是在病人年老之前引入的;因此,脆弱可以被认为是衰老失败的一个典型。CSHA临床虚弱量表用于确定年龄在65岁及以上的2305名患者队列中43.3%的患者被归类为“脆弱”或较差。死亡率被确定为与虚弱相关的围手术期结果。然而,在神经外科领域,没有报告讨论过老年外科病人的虚弱。这方面还需要更多的证据。
未来的研究应该评估一旦发现虚弱,如何进行调整,以制定预防策略或较大限度地减少围手术期的负面不良事件。目前,脆弱的单一普遍定义或标准评估/评分方法不被接受。虚弱是一种多因素和复杂的健康状态,代表生理、内分泌、遗传、炎症和年龄相关因素之间的相互作用。然而,由于年龄是虚弱的一个重要风险因素,围手术期临床医生需了解虚弱,这在老年患者中很常见,并且随着接受手术的人群继续老龄化,这种情况将变得越来越频繁。无论采用何种评估方法,在接受多种手术干预的患者中,虚弱也与不良围手术期结果相关。未来的研究需要确定是否应该在常规围手术期护理中包括对虚弱状态的评估,以及虚弱的影响是否可以较小化。
老年人脑膜瘤手术风险大怎么办?
老年人脑膜瘤手术一般风险是更大的,特别是枕骨大孔区、斜坡位置的脑膜瘤,难度大,对于神经外科医生的要求较高。巴特朗菲教授作为国际颅底肿瘤手术教授,巴特朗菲教授已经多次来华进行学术交流,并且在来华期间,在国内神经外科医院医院,为多名难以手术的脑肿瘤手术进行了高切除率的显微外科手术,并且都预后良好,中国患者和医生都亲切的称他为“巴教授”。法国巴黎Lariboisiere大学医院神经外科教授兼主席Sebastien Froelich教授,不仅擅长高切除率脑膜瘤显微外科手术,对于近年来,脱颖而出的神经内镜手术,教授也尤为擅长。神经内镜手术是老年人脑膜瘤好的选择,属于微创手术,不需要开颅,手术创伤小、恢复也快。但是神经内镜手术使用历史太短,一般医生并不熟练,而且还需要两人配合。所幸的是Sebastien Froelich教授一直钻研神经内镜手术,并发明了“筷子”手法,还的解决了神经内镜手术需要配合的弊端,让手术更顺利,效率也变得更高。
目前的证据表明,老年颅内脑膜瘤患者的手术效果令人满意,尽管手术并发症的风险需要谨慎决策。该风险因素分析综述强调了在患者选择过程中考虑术前状态、合并症的存在和较佳手术时机的重要性。未来的研究和前瞻性随机研究应该解决并发症的原因和预防。此外,考虑到老年人脑膜瘤的脆弱性,新的适应症。
- 文章标题:老年人脑膜瘤手术的风险和适应症
- 更新时间:2021-03-24 16:50:23

 400-029-0925
400-029-0925