脑膜瘤手术风险大吗?手术很大程度上取决于肿瘤的位置、大小以及手术团队的技术水平。
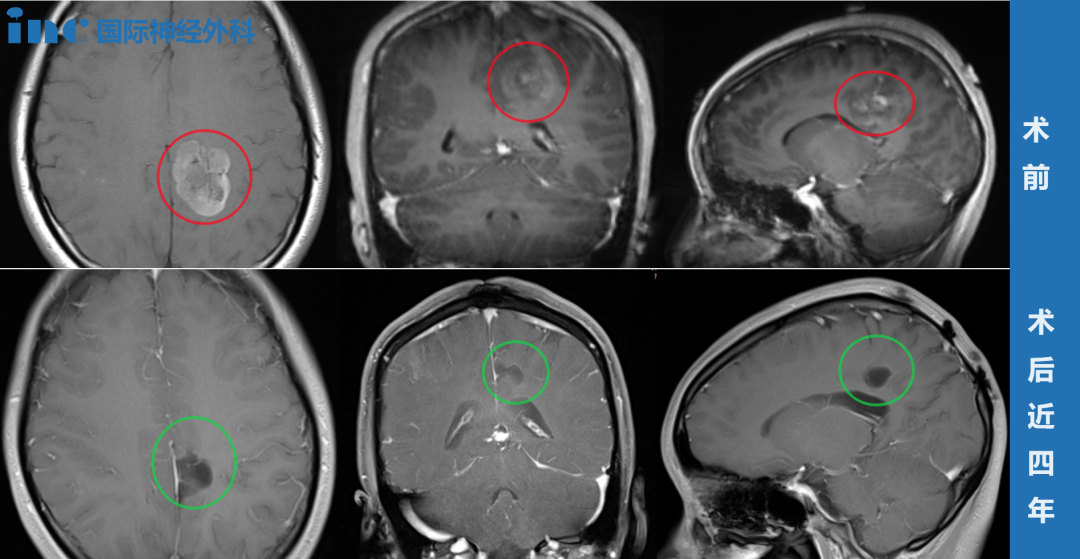
45岁女性罹患枕骨大孔区脑膜瘤,枕骨大孔区脑膜瘤因其位置深在、毗邻脑干、椎动脉及后组颅神经,手术风险显著高于一般颅内肿瘤。该区域解剖结构复杂,术中稍有不慎即可能导致呼吸循环功能障碍、后组颅神经损伤(表现为吞咽困难、声音嘶哑)、脑脊液漏或椎动脉损伤等严重并发症。术后还可能出现脑干水肿、颅内感染及脑脊液循环障碍等风险。
然而,这位患者却在实现肿瘤全切后,术后第4天即顺利出院,且预后良好。这一手术成果的取得,得益于对远外侧入路关键环节的技术优化。

远外侧入路是处理颅颈交界区腹外侧病变(如肿瘤切除与血管病变治疗)的主流手术路径。然而,该入路术后脑脊液漏发生率较高(文献报道可达20%),可能引发脑膜炎等严重并发症,甚至需要二次手术修复,显著延长患者住院时间。
本文系统阐述一种用于关闭远外侧入路手术通道的缝合技术,包括硬脑膜严密缝合联合自体脂肪组织填充,有效消除手术残腔,从而将脑脊液漏发生率显著降低至约2.9%。
此独特的远外侧开颅手术入路及其缝合技术,是处理颅颈交界区腹外侧病变的合理选择。颅底外科医生可考虑采用此缝合技术以确保水密性硬脑膜闭合。
该文研究来自于INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科学院前院长William T.Couldwell教授发表的《Unique Far-Lateral Closure Technique:Technical Note》,以下是详细分享。


案例分享
一位45岁女性患者,主诉颈痛伴右侧感觉减退1年。就诊前约2个月,她开始出现右脚麻木,随后症状蔓延至左下肢,继而发展至左上肢。由于症状持续加重,便前往就医。
颈椎磁共振成像显示,枕骨大孔区左侧存在一约3×2.5厘米的明显强化占位,并在C2水平对脊髓造成严重压迫(图2)。该影像学特征符合脑膜瘤表现。其余方面,患者总体健康状况良好。
神经系统检查显示:
1、昂白征结果轻度异常,意味着可能存在轻微的平衡功能障碍,这提示负责平衡感的小脑、脊髓后索(深感觉传导通路)或前庭系统可能存在问题。
2、双侧霍夫曼征阳性,提示,从大脑皮层到脊髓颈段的锥体束(控制精细运动的神经通路)可能存在损害,这是颈段脊髓受压的常见体征之一。
3、左上、下肢腱反射亢进,进一步支持了右侧大脑或颈段以上脊髓的锥体束通路受损的可能。
好在四肢肌力正常,后组颅神经检查未见异常。

图2.术前轴位(A)与矢状位(B)增强T1加权磁共振成像扫描,显示左侧颅颈交界区存在一约3×2.5厘米、不均匀强化的占位性病变,符合脑膜瘤表现。可见严重的脑干受压。
选择采用远外侧入路,因其可为病变提供最充分的暴露,手术目标为肿瘤全切。肿瘤切除过程顺利。
远外侧入路的硬脑膜关闭采用4-0薇乔缝线行间断缝合完成一期缝合。术前对左大腿外侧进行备皮,以获取脂肪及阔筋膜张肌移植物。随后使用筋膜与脂肪加固一期硬脑膜缝合:用4-0 Neurolon缝线将筋膜移植物固定于硬脑膜前后缘,再放置脂肪组织,最后在移植物表面均匀喷洒Evicel纤维蛋白胶(Ethicon公司)。使用0号薇乔缝线对肌层进行分层对位缝合。皮下组织采用3-0薇乔缝线缝合,皮肤则用3-0尼龙线行连续皮内缝合。为辅助脑脊液分流,置入了腰大池引流管。
患者术后转入ICU,接受为期3天的监护。术后磁共振成像显示肿瘤已全切(图3),病理分析结果符合脑膜瘤诊断。术后计算机断层扫描(CT)显示脂肪移植物位置良好。因患者无脑脊液漏的体征或症状,其腰大池引流管始终未开放,并于术后第3天拔除。患者于术后第3天转入普通外科病房,术后第4天出院。在术后一个月随访时,患者的感觉功能和步态稳定性持续改善。

图3.(B)术后CT扫描与(C)MRI显示,经左侧远外侧开颅入路联合脂肪及筋膜移植物植入,实现了枕骨大孔脑膜瘤的完全切除。
远外侧入路应用及优势
远外侧入路是外侧枕下入路的改良术式,用于显露颅颈交界区的腹外侧区域。通过此入路,外科医生可抵达枕骨大孔腹侧,以处理多种病理状况,包括肿瘤(如脑膜瘤、神经鞘瘤乃至脊索瘤)以及血管性病变(如小脑下后动脉或椎动脉动脉瘤、或脑干海绵状血管畸形)。尽管该入路能为上述颅底及脑干腹侧病变提供广泛的暴露,但其并非全无并发症。此入路的主要并发症之一是脑脊液漏,部分回顾性分析显示其发生率可高达20%。Couldwell教授团队开发了一种旨在实现水密性硬脑膜关闭的技术,从而有效降低了该特定并发症的发生率。此外,该技术也降低了假性脑脊膜膨出的风险。
- 文章标题:远外侧入路结合“关键一招”,复杂颅底脑膜瘤全切术后4天出院
- 更新时间:2026-02-28 10:22:49

 400-029-0925
400-029-0925