脑“血管炸弹”拆除记:为何有些脑动静脉畸形(AVM)让医生也如履薄冰?关键答案藏在畸形团的构型——致密型与弥散型的天壤之别里!
一个边界清晰有望根治,一个浸润生长危机四伏。而这直接决定了手术的难度、风险,甚至患者在术后能否“高枕无忧”。

脑动静脉畸形脑内的“短路”危机
脑动静脉畸形是怎么一回事儿呢?在大脑的动脉和静脉之间,本该通过细密的毛细血管网慢慢交换,因先天性的血管发育异常导致“短路”连在了一起,形成了一团异常纠缠、脆弱易破的血管团——这就是脑动静脉畸形。
主要风险
颅内出血(导致脑卒中)、癫痫发作、头痛、神经功能障碍(如肢体无力、言语不清)。
治疗目标
完全、彻底地消除这个畸形团,阻断异常的动静脉短路,预防其破裂或引起其他问题。治疗手段包括显微手术切除、介入栓塞、立体定向放射外科(如伽马刀)或多种方式联合。
从目前文献荟萃分析来看,手术切除仍然是最主要的方法,但手术治疗对外科医生是一种挑战,特别是对巨大的弥散型动静脉畸形,需要进行详细全面的术前评估。其中病灶的紧密程度是决定手术难度和是否能全切的关键点。
致密型or弥散型 —— 手术难度天壤之别
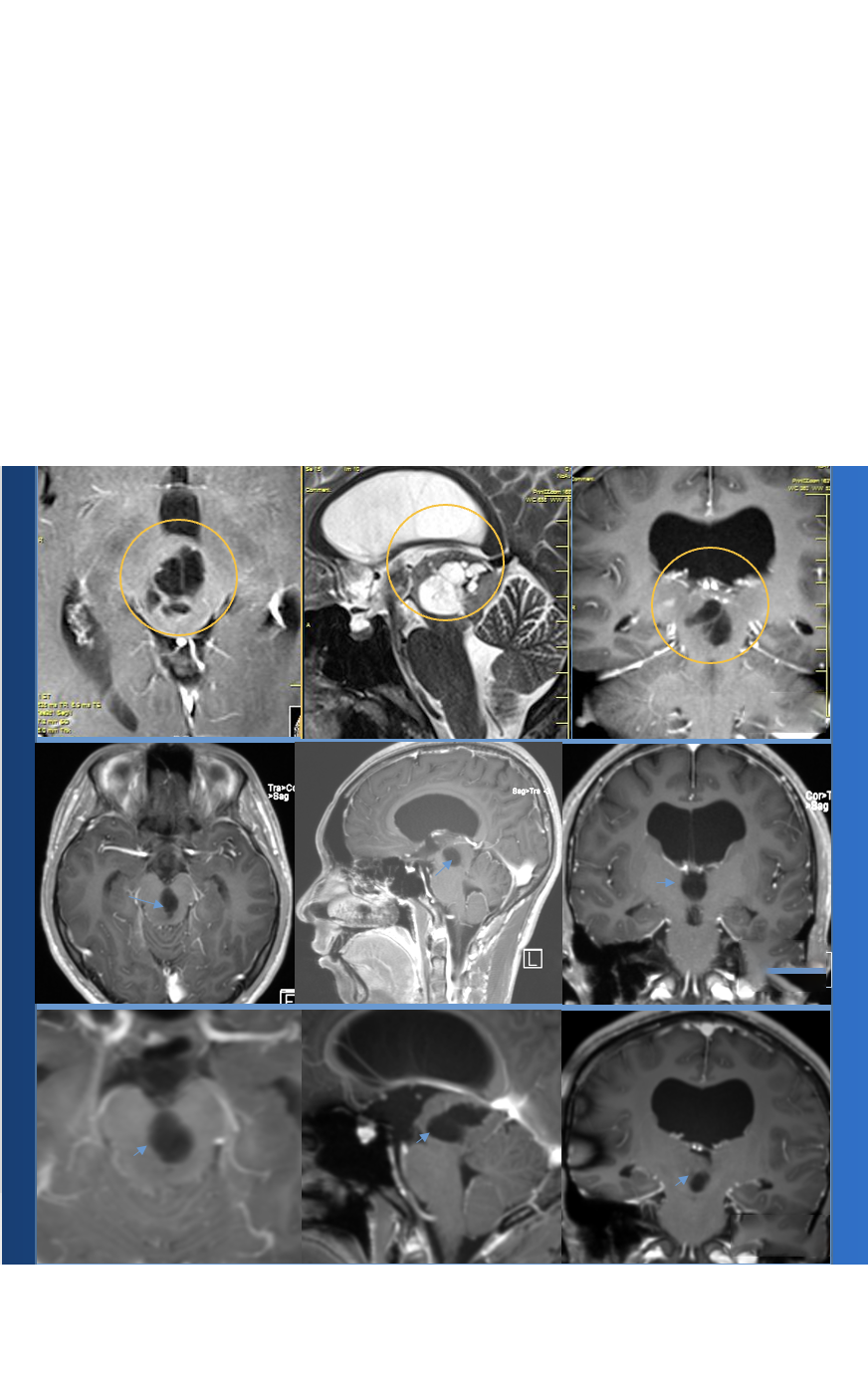
动静脉畸形的形态分型之一就是根据其边界是否清晰、结构是否集中来划分:致密型和弥散型。为什么区分致密型和弥散型如此重要?因为它直接决定了手术切除的难度、风险和能否达到“全切”的目标。
致密型动静脉畸形:相对“友好”的战场
特点: 异常的血管团紧密聚集在一起,好比一团缠得紧紧的毛线球,核心明确,边缘清晰。与周围正常的脑组织之间界限相对分明。
在脑血管造影(DSA)上看起来是一个相对局限、浓密的染色区。

好比一团缠得紧紧的毛线球,核心明确,边缘清晰。
- 手术优势 -
边界清晰:外科医生更容易辨认畸形团的边缘,沿着相对明确的“包膜”进行分离,误伤正常脑组织的风险较低。
易于阻断: 供血动脉和引流静脉通常相对集中,更容易在手术早期找到并控制,减少术中出血。
全切可能性高:边界清楚使得外科医生更有信心完全、彻底地切除整个畸形团。这是降低复发风险的关键。
- 手术难点 -
即使致密型,位置深在(如脑干、丘脑)、涉及重要功能区(语言、运动区)、或供血动脉/引流静脉结构复杂也会显著增加难度和风险。但整体而言,达到全切的目标相对可行。
弥散型动静脉畸形:手术难度极高
特点: 异常的血管分散、浸润性地生长在正常的脑组织中,没有明确的边界。与正常脑组织交织在一起,好比把墨水洒在吸水的海绵上,墨水(异常血管)渗透到海绵(脑组织)的各个角落,界限模糊。
在DSA上表现为范围较广、染色较淡且边界不清的区域。

好比把墨水洒在吸水的海绵上,墨水(异常血管)渗透到海绵(脑组织)的各个角落,界限模糊。
- 手术难点 -
边界模糊难以全切: 这是最大的难点!由于边界不清,要在保证不损伤功能区的前提下,将浸润在正常脑组织中的所有异常血管彻底清除干净很难。残留微小病灶的风险极高。
术中术后出血难控: 弥散型AVM往往血流量巨大且来源分散。一旦开始切除,来自各个方向的渗血会像“泉水”一样涌出,止血极其困难,手术视野瞬间变“红海”,操作举步维艰。
- 手术目标 -
对于弥散型动静脉畸形,手术往往极其谨慎。目标可能从“根治性全切”调整为“安全地减容”或“处理高危部分(如伴发动脉瘤)”,更多依赖介入栓塞或放射外科作为主要或辅助治疗。
全切程度:经验与验证缺一不可
术中全切是“艺术”,依赖丰富经验: 判断是否在术中达到了真正的全切,尤其是在处理边界不清的弥散型AVM时,高度依赖主刀医生的经验和技巧。这包括:对动静脉畸形血管构筑的深刻理解、精湛的显微操作技术、对脑组织保护和止血技术的娴熟掌握。

致密型与弥散型动静脉畸形,虽同属一类疾病,但在神经外科医生眼中,它们代表着截然不同的挑战等级。
致密型动静脉畸形是可以通过精湛技艺努力实现“根治”的目标;而弥散型动静脉畸形则往往是需要多学科协作、权衡利弊、甚至接受保守或姑息治疗的复杂难题。
理解这种差异,有助于患者和家属更理性地认识病情、评估风险、参与治疗决策。
- 文章标题:脑内“血管炸弹”拆除记:为何有些AVM让医生也如履薄冰?
- 更新时间:2025-07-10 15:26:12

 400-029-0925
400-029-0925