四年前,Anna因突发脑出血被送进医院,检查发现出血源于脑室内的动静脉畸形,面对开颅手术的恐惧,她选择了伽马刀治疗。
然而病变并未消失,出血风险如影随形。四年后,担心的事还是发生了——再次出血。
Anna 23岁-动静脉畸形
病情阶段
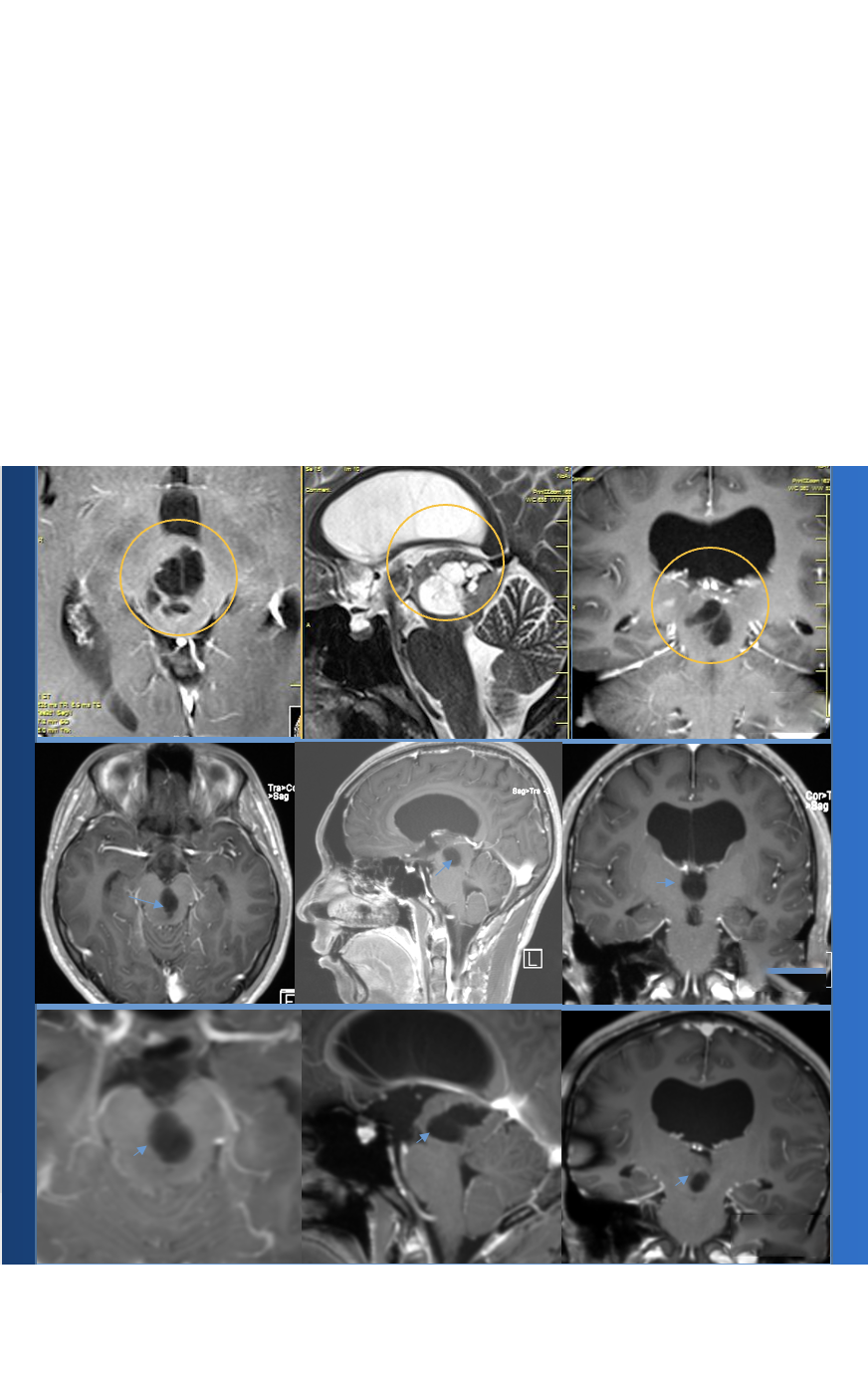
四年前的某个清晨,Anna突然头痛欲裂,随后被紧急送往医院。检查结果显示:脑室内出血,源头是透明隔区域的动静脉畸形。
这是一种罕见的脑室系统病变,血管异常缠结成团,随时可能破裂出血。根据Spetzler-Martin分级系统,她的病情被评为5级(S2V1E0/A2B0C0),属于高风险类别。
当时摆在面前的有两条路:开颅手术彻底切除,或选择创伤较小的伽马刀放射治疗。出于对开颅手术的恐惧,Anna选择了后者。
伽马刀治疗后,畸形血管团有所缩小,但并未完全消失。随后的四年里,她常感到隐约头痛,每次症状出现都让她心惊胆战——是不是又要出血了?
治疗挑战
脑室动静脉畸形与常见的脑实质AVM不同。它起源于脑室系统的室管膜表面,涉及脉络丛及脑室壁的皮层下结构,缺乏实质组织的支撑。
这种特殊的解剖位置使得手术面临独特挑战:血管壁薄、易破裂,术中出血风险极高。但与此同时,由于病变位于脑室系统,手术时不需要对周围脑组织进行广泛解剖,这又为完全切除提供了可能。
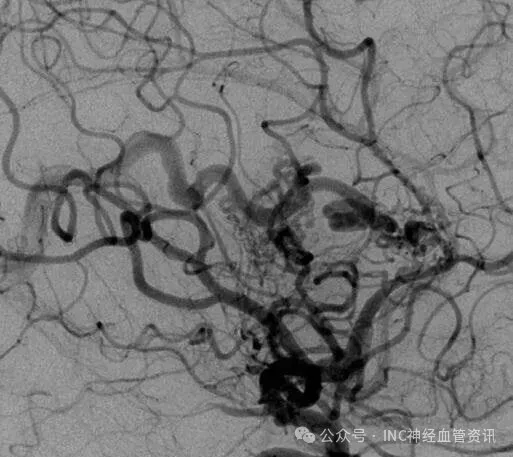
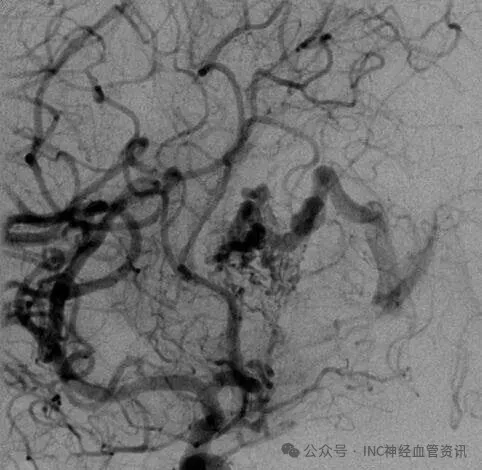
Anna的AVM由多条动脉供血:ACA/PcaA分支、ACoA穿支和mPChA,形成了一个复杂的血管网络。首次伽马刀治疗后,血管团部分闭塞,但残留的畸形血管仍然构成出血威胁。
▼该AVM由ACA/PcaA分支、ACoA穿支和mPChA供血[右侧ICA造影
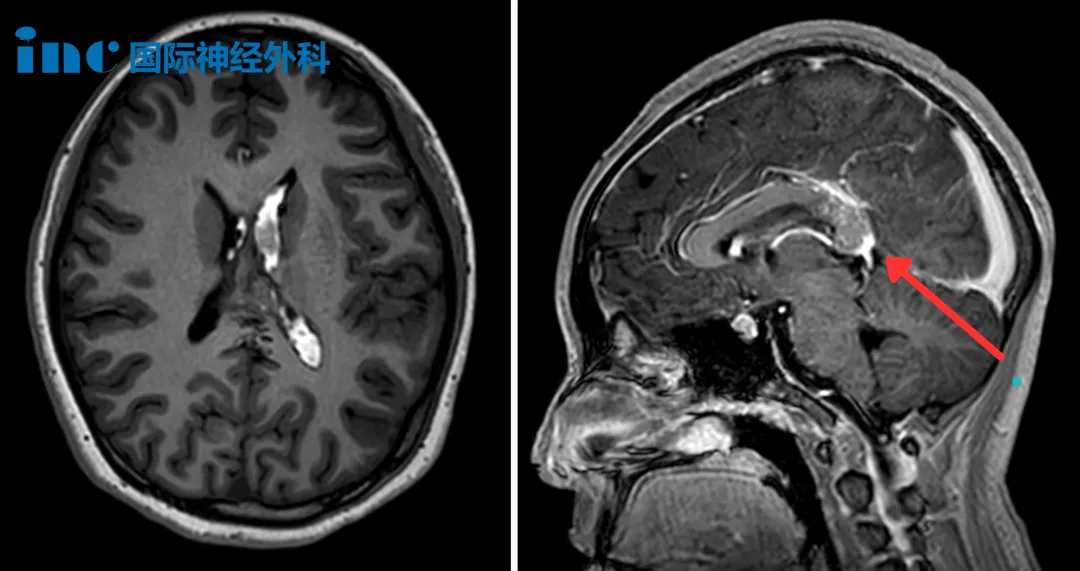
成功切除
4年后,日夜担心的出血还是来了,这一次,「手术切除」成了Anna的“不得不做”的选择。
可由于手术难度很高,必须要找个极富经验的主刀医生,才有可能在不损伤神经功能的情况下,将病灶安全全切。
Anna辗转找到了国际脑动静脉畸形手术大咖——INC国际脑血管大咖Lawton(罗顿)教授。最终Lawton教授为她安全全切了病灶。
脑动静脉畸形的治疗选择,为何不直接开刀?
脑动静脉畸形虽然属于非肿瘤性发育异常,但每次出血的死亡风险为10-15%,导致长期性脑损伤的几率为20%到30%。血液进入脑组织会造成损害,可能导致正常脑功能丧失。
那么,为什么Anna在首次出血后没有直接选择手术呢?
治疗决策取决于多方面因素:
对于未出血的患者:如果无症状,医生可能建议保守治疗。治疗需求取决于出血风险评估。高风险患者需要干预以预防并发症,低风险患者可选择定期观察。
对于已出血的患者:治疗的主要目的是预防再次出血,同时控制癫痫发作及其他神经并发症。医生会根据患者年龄、健康状况、畸形血管的大小和位置来决定最适合的方案。
脑AVM的有效治疗方式
主要包括:
显微手术:
通过切除畸形血管来防止出血。在脑AVM的治疗选择中,显微外科切除的主要优势包括完全闭塞病灶的成功率很高、立即消除出血风险、控制癫痫发作以及疗效长期性。在系统评价和meta分析中,按干预类型进行分析后发现,切除手术组中位无癫痫发作率最高(73%-78%)。同时,由经验丰富并且超高水平的医生操作,也会大大降低病变复发的概率。
血管栓塞:
是经动脉或静脉内导管将塞物有控制地注入到病变器官的供应血管内,使之发生闭塞,中断血供,以期达到控制出血、治疗肿瘤和血管性病变以及消除患病器官功能的目的。
立体定向放射治疗:
立体定向放射治疗也可作为一种独立的方法治疗脑动静脉畸形,主要适应症是病灶<2.5cm,位于大脑功能区或位置较深的部位。立体定向放射治疗也适用于传统手术治疗和介入治疗术后小的残留病灶。
脑AVM的手术风险包括但不限于:手术中的操作失误会造成神经功能损伤,可能导致语言或视觉障碍;同时会伴有出血风险。因为人脑的精密程度极高,所以神经外科手术又需要经验及其丰富的神经外科专家来操作。术后并发症也可能包括:持续的头痛或神经痛;操作区域出血或肿胀;长期的神经功能障碍。
此时,找到一位经验丰富并且有强理论支撑的医生进行手术治疗是有效避免手术风险以及术后并发症的极大保障。
INC国际脑血管专家-Michael T.Lawton教授
INC国际Michael T.Lawton教授作为巴罗神经学研究所主席兼首席执行官,深耕于脑动静脉畸形的形成、遗传学特征和破裂的治疗,以及脑部血管瘤的血液动力学、破裂、数字建模等领域。他的临床研究包括血管瘤、动静脉畸形、颅内搭桥的微创治疗方法,以及微创治疗临床数据。
他发表了450多篇神经外科专业文章,撰写3部个人著作(动脉瘤手术治疗著作《七种脑动静脉畸形:切除原理和技巧》、《七种动脉瘤:夹闭术的原理和技巧》、《七种搭桥术:血运重建的原则和技术》),是70多本医学专业书籍的部分章节作者,获得近20项国际医学奖项,是600多个专业讲座及世界40多个神经外科机构的特邀教授。

神经外科经验:
脑动静脉畸形:900例
脑动脉瘤:4400余例
海绵状血管畸形:1000余例

- 文章标题:4年前选择伽马刀、4年后再度出血:脑室动静脉畸形治疗的“选择题”与“必答题”
- 更新时间:2025-12-10 13:50:39

 400-029-0925
400-029-0925