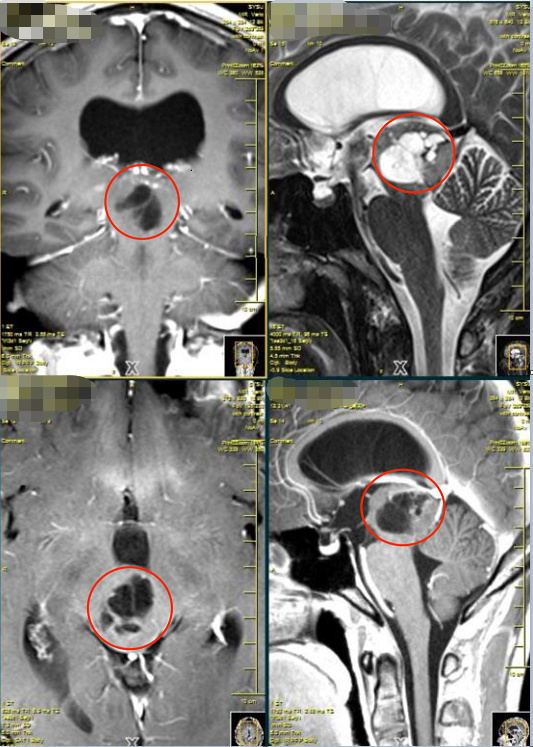
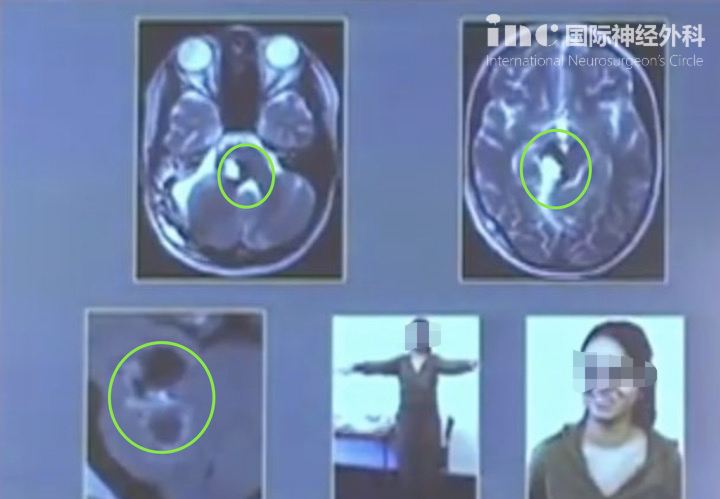
海绵窦区垂体瘤该怎么办?海绵窦区垂体瘤,用通俗的话来说,就是长在垂体上的肿瘤侵犯到了一个叫做“海绵窦”的特殊结构。这个区域堪称大脑的“交通枢纽”,内部有重要的颈内动脉和支配眼球运动的神经穿行。
当垂体瘤生长到一定程度,就会向旁边的海绵窦区域侵犯,这时治疗就变得复杂起来。这种特殊性在于,肿瘤不仅压迫正常垂体组织影响内分泌功能,还可能直接威胁到颅内大血管和神经,导致视力下降、复视等一系列问题。
海绵窦区的解剖特点决定了此处的垂体瘤处理需要格外谨慎。颈内动脉在此处的分支异常丰富,手术中一旦损伤可能引发严重出血。同时,动眼神经、滑车神经、外展神经等控制眼球运动的神经也在此经过,受损后会导致眼球运动障碍。

如何判断是否患有海绵窦区垂体瘤?
海绵窦区垂体瘤的症状表现多样,主要取决于肿瘤的大小和具体压迫方向。
视力视野障碍是最常见的表现之一。当肿瘤向上生长压迫视神经或视交叉时,患者会出现视力下降、视野缺损(如双眼外侧看不清)。这种情况在临床中较为常见,也是患者就医的主要原因之一。
眼球运动障碍是海绵窦区垂体瘤比较特异的症状。患者可能出现复视(看东西有重影)、眼睑下垂、眼球位置异常等。这些症状是由于肿瘤侵犯海绵窦,压迫了其中的动眼神经、滑车神经或外展神经所致。
内分泌功能紊乱也是重要信号。不同类型的功能性垂体瘤会引起不同的内分泌症状,如泌乳素瘤可能导致女性闭经、泌乳,男性性功能减退;生长激素瘤可能导致肢端肥大症。
头痛也是常见症状,特别是当肿瘤短期内迅速增大(如垂体瘤卒中)时,患者可能在短期内出现剧烈头痛,伴急性视力下降。
精准评估是治疗决策的基础
面对疑似海绵窦区垂体瘤,医生会安排一系列检查来全面评估病情。
影像学检查是诊断的核心。磁共振(MRI)能够清晰显示肿瘤的大小、位置、与海绵窦和颈内动脉的关系,是评估海绵窦受侵程度的“金标准”。高场强的动态增强MRI能更精确地界定肿瘤边界,为手术方案提供关键信息。
内分泌功能评估同样不可或缺。通过检测血液中各种垂体激素水平,医生可以判断垂体瘤是否具有内分泌功能,以及是哪种类型的功能性垂体瘤。这一评估对治疗选择至关重要,例如泌乳素瘤通常首选药物治疗。
视力视野检查有助于评估视神经受压程度。定期检查视力和视野变化,既是手术指征的重要参考,也是治疗后效果评价的客观指标。
治疗路径的个体化选择
海绵窦区垂体瘤的治疗需要遵循“个体化”原则,没有一种方案适合所有患者。目前主要的治疗方法包括药物治疗、手术治疗和放射治疗。
药物治疗是某些类型垂体瘤的首选。特别是泌乳素型垂体瘤,使用多巴胺激动剂(如溴隐亭、卡麦角林)可使约80%患者的泌乳素水平恢复正常,肿瘤体积明显缩小。即使是对包绕颈内动脉或海绵窦的侵袭性泌乳素瘤,药物治疗也常有显著效果。
药物治疗的优势在于无需开刀,但需长期服药并定期监测药物副作用,如恶心、呕吐、体位性低血压等。部分患者可能出现耐药情况,此时需要调整治疗方案。
手术治疗是大多数海绵窦区垂体瘤的主要治疗手段。常用的手术方式包括经鼻蝶窦内镜手术和开颅手术。
经鼻蝶窦内镜手术是当前的主流术式,适用于大多数垂体瘤。该手术通过鼻腔自然通道进入,创伤小,恢复快。对于经验丰富的神经外科医生,经此路径可以处理95%以上的垂体瘤,其中90%可实现全切。
开颅手术则适用于肿瘤向鞍上明显扩展、经蝶窦手术难以到达的病例。虽然创伤较大,但视野开阔,便于处理复杂情况。
放射治疗常作为辅助治疗手段。对于手术残留、术后复发或难以耐受手术的患者,放射治疗(特别是立体定向放射治疗如伽玛刀)可以有效控制肿瘤生长。
放射治疗的优势是无创,但起效较慢,可能需要数月甚至数年才能看到肿瘤缩小效果,且长期可能引起垂体功能减退等并发症。
手术风险与应对策略
任何颅内手术都存在风险,海绵窦区垂体瘤手术因其位置特殊,风险更为显著。
血管损伤风险是手术中最严重的并发症。颈内动脉在海绵窦内穿行,手术中若损伤该血管可能导致“汹涌的出血”,处理不当甚至有生命危险。经验丰富的外科医生会通过术前详细影像评估和术中精细操作来最大限度降低这一风险。
神经损伤风险同样值得关注。手术可能损伤动眼神经、滑车神经、外展神经等,导致眼球运动障碍。大型垂体瘤侵袭海绵窦时,第Ⅲ~Ⅵ对脑神经损伤风险达15%~20%。
术后内分泌功能紊乱也较为常见。约10%~30%的患者术后可能出现垂体功能减退,需要激素替代治疗。儿童患者术后生长激素缺乏发生率更高,需长期监测生长发育指标。
感染与脑脊液漏是经鼻蝶手术的潜在并发症。由于手术通道经鼻腔(非无菌环境),若消毒不严格可能引发颅内感染。术中若打开蛛网膜囊可能导致脑脊液鼻漏,多数可通过保守治疗愈合。
术后康复与长期管理
海绵窦区垂体瘤的治疗不是“一劳永逸”的过程,术后管理和长期随访同样重要。
定期复查是预防复发的关键。即使是完全切除的垂体瘤,也有复发可能,特别是侵袭性垂体瘤。术后需要定期进行影像学检查和内分泌功能评估,以及时发现和处理复发迹象。
内分泌功能监测与替代治疗对生活质量至关重要。术后出现垂体功能低下的患者需要长期激素替代治疗,并定期调整用药剂量。
生活方式调整有助于康复。患者应保持规律作息,避免剧烈运动,注意监测视力变化和神经系统症状,一旦出现异常及时就医。
多学科协作随访是最为理想的模式。神经外科、内分泌科、眼科等多学科团队共同参与术后管理,能够全面评估和处理各种可能出现的问题。
常见问题解答
问:海绵窦区垂体瘤手术风险大吗?
所有颅内手术都有一定风险。海绵窦区垂体瘤手术因位置特殊,风险相对较高,主要涉及血管损伤导致出血、神经损伤影响眼球运动等。但在经验丰富的医疗中心,通过术前精准评估和术中精细操作,多数风险是可控的。
问:是否必须手术治疗?
不一定。对于泌乳素型垂体瘤,通常首选药物治疗,相当部分患者用药后肿瘤可缩小,避免手术。但对于其他类型或已引起明显压迫症状的垂体瘤,手术仍是主要治疗方式。
问:手术后肿瘤复发率高吗?
侵袭性垂体瘤完全切除难度较大,术后有一定复发风险。定期随访复查至关重要,一旦发现复发迹象,可及时采取放疗或再次手术等干预措施。
问:不同年龄患者治疗有差异吗?
是的。儿童患者需更谨慎考虑治疗对生长发育的影响;老年患者需更多关注合并症对手术耐受性的影响;育龄女性需考虑治疗对生育功能的影响。治疗方案需个体化制定。
问:手术后会影响寿命吗?
绝大多数垂体瘤是良性肿瘤,通过规范治疗通常不影响自然寿命。治疗的主要目标是消除肿瘤压迫、恢复内分泌功能、提高生活质量。长期随访管理对维持疗效至关重要。
- 文章标题:海绵窦区垂体瘤该怎么办?
- 更新时间:2026-02-12 11:00:58

 400-029-0925
400-029-0925