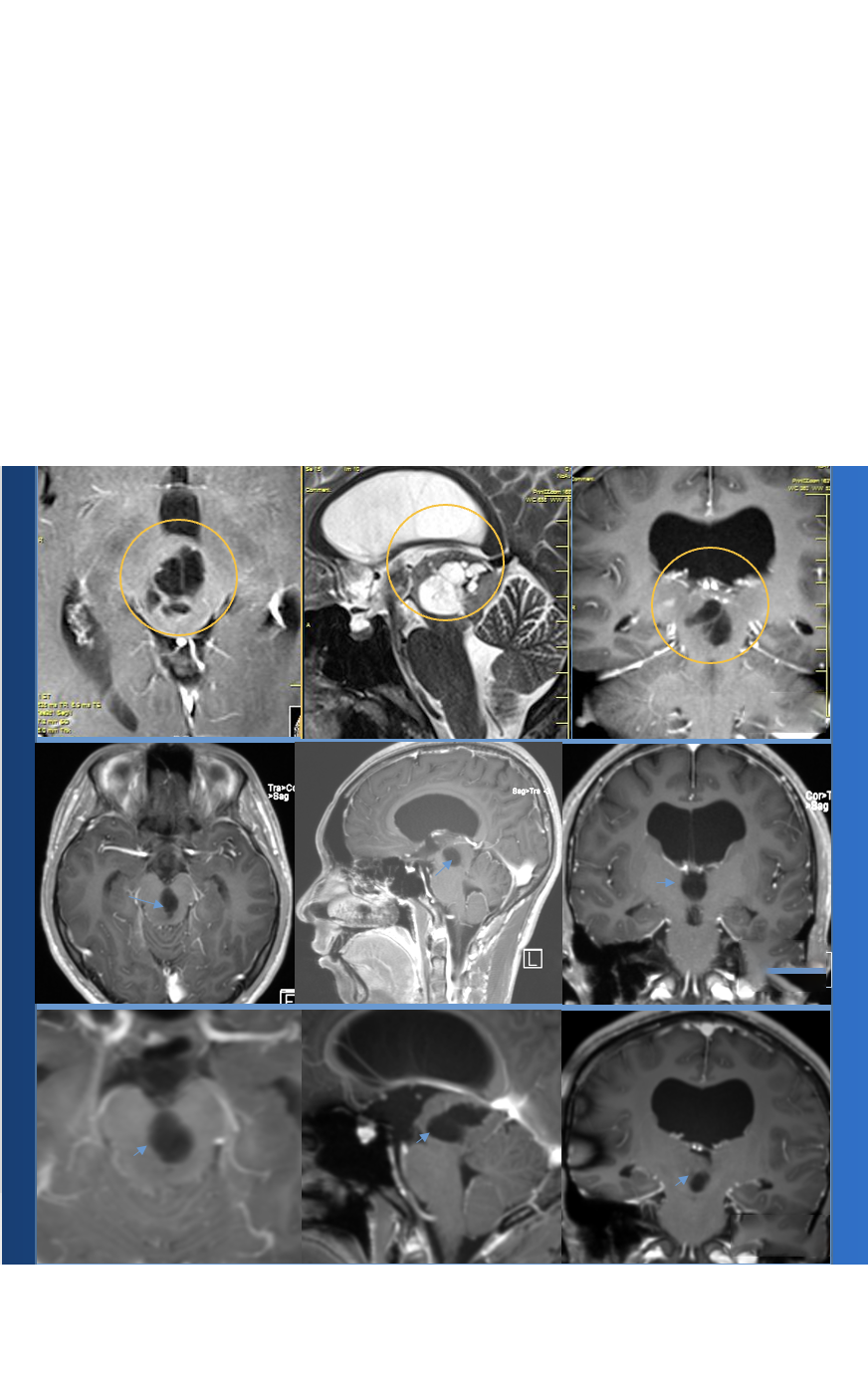
Cushing和 Eisenhardt认识到岩斜脑膜瘤可以累及幕上、幕下,处理相当棘手,他们的岩骨组病例中有5例岩斜脑膜瘤患者。如何治疗岩斜区脑膜瘤...
斜坡脑膜瘤、岩斜脑膜瘤和蝶岩斜脑膜瘤的外科解剖特点不同。起源于斜坡上2/3的脑膜瘤,向后推挤脑干,被认为是斜坡脑膜瘤。岩斜脑膜瘤可累及斜坡上2/3,位于Ⅴ对脑神经内侧,肿瘤主体位于蝶枕软骨结合的外侧,脑干和基底动脉被推向对侧。蝶岩斜脑膜瘤的特点与岩斜脑膜瘤相似,但肿痼沿内侧的蝶骨翼累及海绵窦的外侧壁。由于小脑受压而引起的头痛与共济失调是较常见的典型临床表现,长束体征、痉挛性轻瘫和脑神经病变也常见。
如何治疗岩斜区脑膜瘤?
《Youmans Neurological Surgery》中提到:脑膜瘤的根治方法是手术完全切除肿瘤。手术切除肿瘤程度越高,术后复发的机会越低。
1957年, Simpson介绍了脑膜瘤手术切除的5级分类(表625)。I级的复发率为10%;Ⅱ级的复发率高出两倍。 Simpson分类的级别越高,复发的可能性越大。如果切除范围达瘤周2cm,属于0级切除。研究显示0级切除凸面脑膜瘤手术后没有复发;平均随访期为5年8个月。1992年, Kobayashi和同事根据手术显微镜下切除程度修改了 Simpson的分类标准(见下表)。

岩斜区脑膜瘤的手术入路
如果不治疗,这些肿瘤的自然史是大型肿瘤几乎均导致死亡。然而20世纪80年代以前,手术治疗的疗效很差,手术死亡率超过50%。随着显微外科技术、神经麻醉学、重症监护治疗的发展和颅底解剖知识提高,手术切除此类病变,其病残和死亡的风险已降至可接受的程度。
用外侧颅底入路切除岩斜脑膜瘤的原则包括避免牵拉脑干、避免静脉特别是 Labbe静脉损伤,通过磨除岩骨脊、切开小脑幕将前、中颅底连成一片。处理该类病变的主要手术入路有后岩骨入路(乙状窦前经小脑幕入路),通过切除岩骨尖的中颅底前岩骨入路或两者联合,听力丧失者,可行全岩骨入路。
肿瘤累及岩斜区,侵犯中脑周围或脑桥周围结构,可采用岩骨入路。如病灶累及更前方的床突区和颈内动脉池区,应考虑采用扩大岩骨入路。岩骨人路暴露上述区域有以下优势:到达上述区域的手术距离比乙状窦后入路短,小脑半球和题叶牵拉少,保护神经结构(即Ⅷ、Ⅷ对脑神经)。可以保护内耳结构(即耳蜗、迷路和半规管),保护重要静脉窦(即横窦和乙状窦),也保护 Labbe静脉及其他颞叶静脉和基底部静脉。
颅底入路需要特别仔细地关颅,水密性关闭硬膜可以避兔脑脊液漏。可用自体移植的阔韧带筋膜来扩大修补硬膜。带血供的骨膜移植为颅底重建提供了主要的保护层,带血管的颞肌移植也能为大型颞底入路提供强有力的重建材料。微平板固定系统可以提高美容效果,在颧弓区和上颌骨区效果明显。
相关资料信息来源:Youmans Neurological Surgery.
- 文章标题:岩斜区脑膜瘤的治疗要点及手术入路
- 更新时间:2021-03-24 16:42:34
-
岩斜区脑膜瘤能治愈吗?岩斜区脑膜瘤是一种良性的缓慢生长的肿瘤,发生在颅底中央深...
2022-08-06 14:54:27
-
枕骨大孔区脑膜瘤怎么选择合适的手术入路?远外侧入路中的“远"和“外”是相对于枕...
2021-03-24 16:50:27
-
脑膜瘤是中枢神经系统较常见的原发肿瘤,脑膜瘤,在很多方面,就是是神经外科的灵魂...
2021-03-24 16:02:08
-
你是不是没做手术? 工作、旅游、健身、带娃视频中的小宛(化名),用正能量填满了...
2025-10-01 04:31:22
-
脑膜瘤治疗贝伐单抗合适吗?贝伐珠单抗,作为特别针对血管内皮生长因子(VEGF)的单克隆...
2021-02-23 16:11:43
-
岩斜区位于颞骨岩部背面与枕骨斜坡部的岩斜裂汇合处,从岩骨尖至颈静脉孔。内侧至斜...
2025-10-27 11:56:43
-
鞍结节脑膜瘤(tuberculum sellae meningioma,TSM)通常是指起源于鞍结节、蝶骨缘和视交叉沟...
2022-06-01 21:57:57
-
岩斜区脑膜瘤是一种较为少见的颅内肿瘤,起源于颅底岩斜区的脑膜衬里细胞。该区域位...
2023-08-28 18:34:00
-
脑膜瘤可能发生在有硬脑膜的任何地方,但常见的部位是大脑半球,它是一种在女性中比...
2021-03-08 13:53:50
-
脑膜瘤 是脑膜的肿瘤,脑膜是覆盖大脑和脊髓的膜。较常见的是良性脑膜瘤或I级脑膜瘤...
2019-12-17 17:13:02
-
一位两个孩子的母亲将头痛和疲劳视为怀孕的症状,她透露了自己是如何在分娩后三周被...
2020-09-21 13:26:47
-
科普交流:蝶骨嵴脑膜瘤手术入路。蝶骨嵴脑膜瘤是一种位于蝶骨嵴区域的脑膜瘤,手术...
2023-12-01 17:33:43
-
头痛是生活中常见的症状,大多人都出现过头痛、头晕症状,但一般吃点药或过一段时间...
2019-12-26 16:07:47
-
脑膜瘤 是一种由脑膜(包围大脑和脊髓的膜)发展而来的肿瘤。大多数脑膜瘤(90%)属于良性...
2019-10-24 17:25:29
-
后外侧颅底的岩斜坡区仍然是神经外科医生面临的解剖学挑战。在处理有症状的脑膜瘤时...
2023-04-17 21:39:11
-
81岁的张奶奶不慎倒地。3个月以来,左半边脸麻木,走路也不稳,本以为只是年纪大了。...
2025-07-28 16:05:23
-
CPA桥小脑角区脑膜瘤的脑神经症状很常见,听力丧失,面部麻木、疼痛,面擁或面肌痉挛与头...
2022-09-05 13:40:53
-
枕骨大孔区肿瘤手术入路选择需要根据肿瘤的位置及肿瘤与脑干及周围神经血管的位置关...
2022-06-10 16:59:12
-
内容一览 1.凸⾯脑膜瘤的⼿术决策 2.窦旁脑膜瘤的⼿术决策 3.镰旁及天幕区脑膜瘤的⼿术...
2025-12-29 11:45:08
-
脑膜瘤3Cm严重吗? 脑膜瘤手术 后多久恢复? 脑膜瘤(Meningiomas)是一种常见的颅内肿瘤,在...
2021-03-24 17:04:08


 400-029-0925
400-029-0925