对抗脑瘤,个体的力量或许有限,但一个家庭的支持能筑起最坚实的后盾。
正如单一的手术术式可能存在局限,“显微镜+神经内镜”的双镜联合,能够实现更好的手术切除。
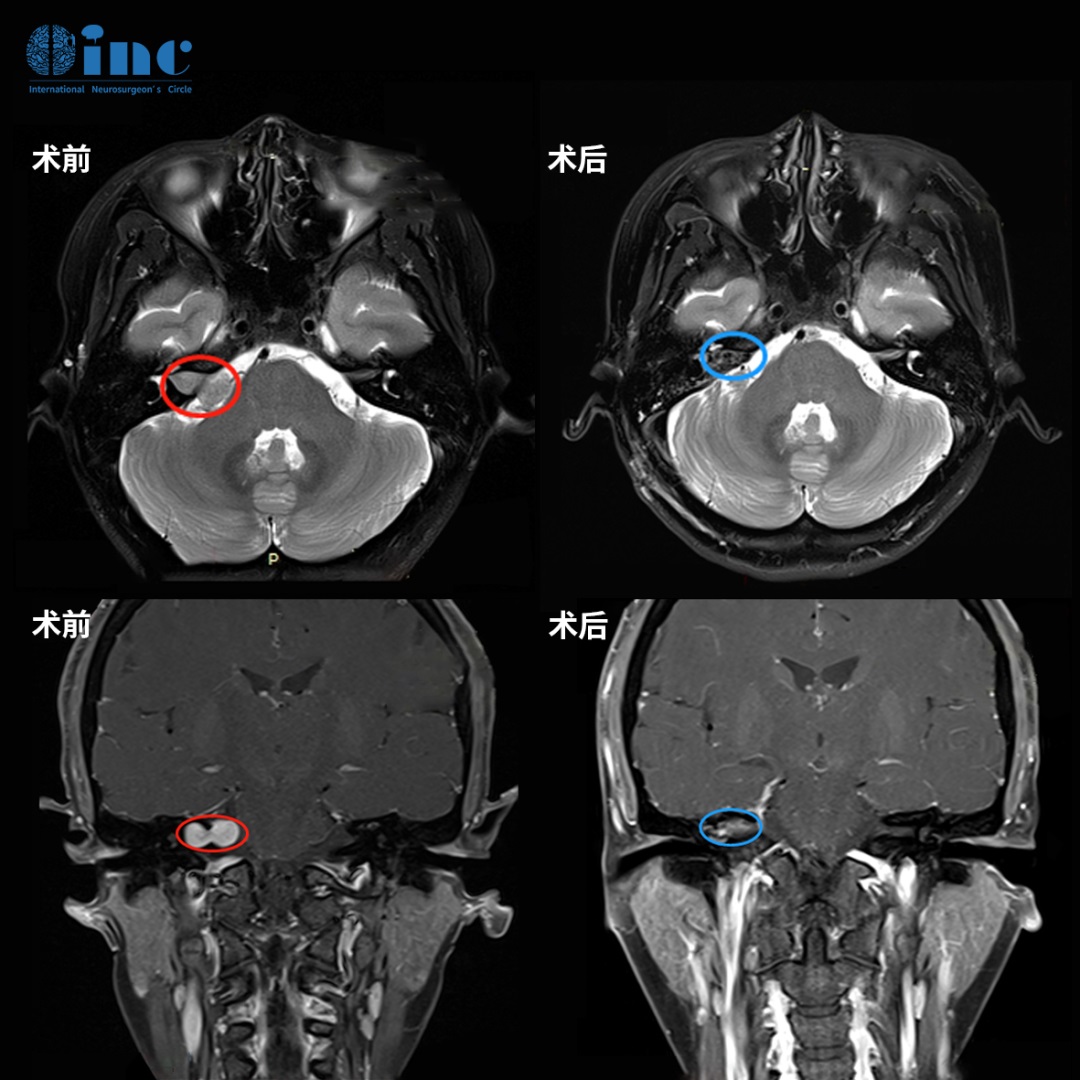
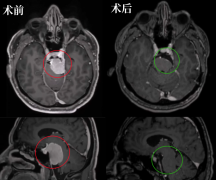
赵女士因眼前突现黑影查出鞍区肿瘤——鞍区即蝶鞍区,因形似马鞍而得名,此处集合了垂体、视神经和视交叉、下丘脑等一系列重要的解剖结构,是颅底解剖中复杂的区域之一。肿瘤向前上方推挤视交叉,向前下方压迫垂体柄,向后方压迫脑干,并与动眼神经、滑车神经、三叉神经紧密相邻,同时毗邻颈内动脉及基底动脉系统。
医生们的意见出现了分歧:有的医生认为是脑膜瘤,建议开颅手术;有的却认为是颅咽管瘤,建议经鼻内镜手术。
赵女士面临着艰难的抉择:到底是开颅手术,还是经鼻内镜?
“这位专家既擅长开颅手术,又擅长经鼻内镜手术,岂不是可以很好解决我们的纠结……”
面对如此复杂的手术挑战,INC福教授在术中借助“显微镜+神经内镜”双镜联合技术,在完好保留听力、面神经等重要功能的前提下,成功实现了肿瘤的精准切除,最终病理显示脑膜瘤。点击阅读:脑瘤开颅还是经鼻内镜?“双镜联合”术后的她简直不要恢复得太好!

现代神经外科的进步史同时也是一部工具的进化史,神外显微镜的使用和发展,使得手术精确性大为提高,邻近组织的损害机会明显减少。而神经内镜的发展又进一步扩展了进入人脑的通道,将我们的视线扩大到显微镜下触难以触及的角落。神外显微镜+内镜“双镜联合”的手术方法更是将两种工具的优势放大,在保证手术安全的前提下尽可能切除肿瘤。国际神经外科大咖、世界神经外科联合会(WFNS)颅底手术委员会前主席、神经内镜“筷子技术”提出者INC法国Froelich(福洛里希)教授更是世界神外领域内“双镜联合”使用的佼佼者。

PART 01
INC法国Froelich教授
“双镜联合”手术观
作为国际显微镜和内镜手术大咖,他在采访中表明了自己对于在复杂颅底手术中如何使用显微镜和内镜的看法。
颅底手术的前提是到达颅底非常深的区域。为此通常有两种选择。要么你创建一个大的手术通路,但会增加病人的手术风险,因为你暴露了更多的组织结构。另外则是尝试缩小手术通路,为了在内部仍然拥有良好的视野,通常可以使用内窥镜来增加手术视野。所以在福洛里希教授所做的绝大多数手术中,内窥镜是手术中必备的,福洛里希教授使用它来观察开颅手术中未暴露的结构。内窥镜配合显微镜几乎是颅底手术的完美组合,因为颅底手术的操作深度,内窥镜是颅底手术中绝对必备的工具。

一台复杂嵴索瘤手术中,福洛里希教授同时使用了显微镜和内窥镜两种工具
内窥镜的用途除了可视化位于脑深部的结构,并且对于保护正常的脑组织结构安全手术也是不可多得的。而被福洛里希教授广泛应用在内镜手术中的“筷子技术”,其发明初衷旨在致力于尽可能微创,目标是在不接触鼻内部结构的情况下穿过鼻腔。在传统的神外内镜手术技术中,通常是两名手术医生操作,一名手术医生拿着内窥镜,另一名手术医生用两只手操作。但是这样就存在一个弊端,需要更多的空间以避免手术器械和内窥镜“打架”,而内窥镜非常坚硬,扩大空间也就意味着损伤的风险。即使主刀医生会跟着拿着内窥镜的手术医生去移动,但器械“打架”仍然无法避免。为了避免器械“打架”,需要在鼻腔内创造更多空间,为了达到这个目的,必须要切除部分正常组织。为了解决这个问题,福洛里希教授发明了“筷子技术”,可以让术者同时操作“内镜、吸引器、第三个器械”,真正做到“人镜合一”,术者可以控制一切。还可以将内窥镜的尖端非常靠近仪器的尖端,这可以在执行关键步骤或精细的剥离时提供相当高的精度。所以“筷子技术”真正的目的是保护解剖结构,保护鼻内部的结构。

图示为筷子技术,A图表示筷子夹在拇指和手指之间。B图表示内窥镜和吸引器(或其他器械)可以类似地保持在外科医生的非主导手中。旋转轴与吸引器尖端的远端角度结合可以将小手指运动转换成暴露深度中的360度范围。
如果切除正常的结构,就会导致患者出现术后并发症,并且这种情况可能会持续很长一段时间。如果使用放疗,这种病况会更严重。例如,嵴索瘤术后经常使用放射治疗。所以它使这种并发症变得更严重并持续更长时间。因此,“筷子技术”的目标是减少手术入路的侵袭性。
所以出于扩大手术视野和保护正常脑组织安全手术的目的,福洛里希教授认为在颅底手术中,绝大多数病例都适合这种方法——将显微镜与神外内镜“双镜联合”使用在同一台手术中。
PART 02
神外显微镜及内镜发展史
1、显微镜神经外科发展史
在神经外科的发展史上,手术显微镜的应用是划时代的标志,使在肉眼下做手术的传统神经外科时代,进步到在显微镜下做手术的现代神经外科时代。目前关于谁发明了第一台真正意义上显微镜(例如,由超过一个透镜组成的复合显微镜)仍然有争论,但显微镜的出现给工业、医学等人类社会多个方面都带来了巨大的革新。

美国加州大学的神经外科医生Theodore Kurze于1957年8月1日使用耳科手术显微镜为一名5岁儿童成功地做了听神经瘤手术,这是世界上第一台显微神经外科手术。1968年,以瑞士学者Yasargil为代表的神经外科学家首先开展在显微镜下进行手术操作。20世纪60年代初手术显微镜引入神经外科,因其良好的照明、清晰的术野,使得手术精确性大为提高,手术的治疗效果显着提高,并发症和手术死、残率明显降低。由于显微神经外科手术的优越性,在西方发达国家被普遍接受,应用逐步扩大到几乎所有神经外科手术。许多原来不能做的手术如今成为现实,原来的手术禁区正逐步打破。脑深部病变、脑干肿瘤、嵴髓髓内肿瘤等许多疑难病症,前人束手无策,如今在显微神经外科时代许多问题得到了解决,这是神经外科治疗史上的一项重大技术更新。

国内显微神经外科的发展,要提到在日本庆应大学神经外科工作的爱国华侨杜子威教授,他在1972年回国加盟苏州医学院附属医院(现为苏州大学附属第一医院)神经外科后,捐赠了国内第一台神经外科手术显微镜和相关的显微手术器械,特别是双极电凝和动脉瘤夹,他回国后首先在国内开展了显微神经外科手术,由此在国内主要神经外科中心掀起引进、学习和应用手术显微镜的热潮,开始了中国显微神经外科的起步。
目前,显微神经外科手术已成为治疗神经外科疾病的主要手段,开展显微神经外科手术的范围和比例,已是衡量神经外科技术水平的主要条件之一。
2、内镜神经外科发展史(标志性事件)
神经内镜技术最早源于脑室手术,虽然起步较早,但是由于内镜摄像系统的不完备严重制约了发展。直至近15年,由于高清内镜摄像系统的更新换代极大促进了神经内镜解剖学的发展,神经内镜技术也得以应用于所有神经外科手术领域,成为真正意义上的内镜神经外科。

Gerard Guiot是颅内和颅底内窥镜研究的先驱,他于1962年对脑垂体肿瘤进行了第一次内窥镜手术,他后来因为它的可视化效果不足而放弃了内镜技术。1973年,Fukushima等引进了现代内窥镜,可用于脑室内病变的活检,囊肿开窗术和脑积水的治疗。随后Guiot介绍了内窥镜在经鼻入路中的使用。1978年,Bushe和Halves首次报告了在垂体手术中使用现代内窥镜。法国学者1992年首次报道了在神经内镜下经鼻蝶切除垂体腺瘤后,随着影像学技术发展和内镜器械改进,神经内镜近年来逐渐成为颅底疾病,如鞍区肿瘤、如鞍区肿瘤、嵴索瘤、环枕畸形、颅底凹陷等重要手术方式之一。

图示为内镜经鼻入路切除嵴索瘤
PART 03
内镜手术vs微创手术
微创手术是指采取一切可能的手段,把手术中对人体的损伤控制在较小范围的手术的统称,具有创伤小、时间短、恢复快等优点。

内镜手术是指利用内窥镜(胃镜、结肠镜、十二指肠镜、神经内镜等)观察身体内部的结构,找到病变组织进行手术切除。部分微创手术可以借助内镜技术来实现,例如内镜下经鼻入路切除局限于鞍内的垂体肿瘤,借助肠镜行肠息肉摘除术等。
在临床实践中,我们切不可将“内镜”与“微创”混淆。在腔镜手术中,虽然在体表的切口比较小,但是有部分手术可能在腹腔内部或者是胸腔内部造成比较大的创伤,手术的范围也比较大。同样的,在部分颅脑手术中,例如复杂侵袭性垂体瘤、颅咽管瘤的经鼻入路内镜手术中常常会造成大脑动脉破裂、视神经损伤以及下丘脑不可逆的损伤等。
“内镜手术”≠“微创手术”
对于神外内镜手术,不需要开颅就能切除脑肿瘤,大多数病人都会联想到“微创”,然而神经外科内镜手术真的就如患者所想的那般神奇嘛?
其他腹腔普外科的微创内镜手术,只需要开几个小洞便可顺利进行。

而在神外领域并非这么简单,坚硬的颅骨之下是脆弱且具有重要功能的大脑组织。

内镜手术虽然切口小,但也可能会因为术野的局限,做不到肿瘤全切及更多的神经“盲目”损伤。


能否实现真正意义上的“微创”,取决于肿瘤类型、大小、生长特点、位置及医疗条件等诸多因素。

摆脱认知误区,切莫因盲目追求“切口小”而迷信不开颅的“微创手术”。

PART 04
神外内镜技术vs显微神外外科技术
神经内镜技术具有广角和近距离观察的优势,但缺乏立体感、有镜体占位效应、镜头前端易雾化、易污染和后端盲区等缺点。
我们应该客观公正评价内镜与显微镜在神经外科手术中的各自地位,根据患者病情进行个体化选择应用。神经内镜与显微镜本身就是互为技术参照体系的产物,都是神外医生可选用的一种工具。例如,3D内镜的研发与应用,便是参照显微镜立体成像的优势,而并非显微镜的替代者。
神经内镜技术和显微神经外科技术也并非是“矛”与“盾”的关系,我们提倡将神经内镜技术和显微镜技术进行结合,充分发挥它们各自的特点,达到治愈疾病、降低手术并发症及死亡率,继而提高患者的预后。

- 文章标题:脑膜瘤手术是微创还是开颅?显微镜+神经内镜的“组合拳”,如何攻克手术盲区?
- 更新时间:2026-02-08 10:18:19

 400-029-0925
400-029-0925