“不要大声说话”、“不要情绪激动”、“不要去做运动”、“不要熬夜劳累” ...... 就算是千般万般的小心谨慎,在没有全切脑瘤病灶之前,也依然无法保证脑干海绵状血管瘤不会再次出血。
可脑干手术风险大,非常考验手术主刀医生的技术,37岁的佩珊经历了第一次脑干出血后又被告知术后可能有面瘫、偏瘫的风险,尽管症状慢慢恢复了,但因病灶依然存在而越来越焦虑.....
佩珊 37岁 脑干脑桥海绵状血管瘤
病情阶段
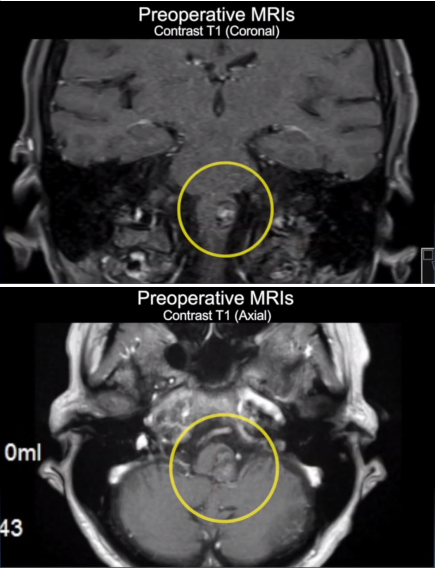
2023年7月,佩珊突然感到身体没力气,在香港当地医院做核磁,发现脑干桥脑海绵状血管瘤出血。
虽然后面症状慢慢恢复了,但出血后的佩珊一直过着胆战心惊的日子,她决心要切除这个“定时炸弹”,可当地医院的医生建议保守治疗,手术风险大,术后可能会偏瘫、面瘫。
为了更好地解决问题,他们在多方查询下了解到INC巴教授。

INC巴教授为她全切病灶 —— 没有偏瘫面瘫,ICU也只待了1天
2023年9月,从咨询巴教授到成功示范手术,仅8天,病灶不仅得到了全切,且最害怕的偏瘫、面瘫等也没有发生,也不需要后续放疗辅助,在ICU待了一天就出来了。
“术后醒来第一件事就是动动手脚、眼睛,摸一下脸有没有面瘫。一切都很好,真的太神奇了巴教授。巴教授是我们的救命恩人,我们现在很放心的。我感到很开心,我真的是太幸运了!”

术后情况
术后第一天:从ICU转入普通病房
术后第三天:佩珊行走自如,面部活动自如,术前担心的偏瘫和面瘫都没有发生。

术后3个月时随访:影像显示海绵状血管瘤被切除了,没有残留。
术后1年多随访:手术完全切除了脑桥内先前的出血性海绵状血管瘤。

脑干脑桥海绵状血管瘤手术如何避免面瘫/偏瘫?
针对桥脑海绵状血管瘤,INC巴特朗菲教授多针对不同的病变类型采用不同的手术入路进行切除,并努力保留外展肌和面神经功能。
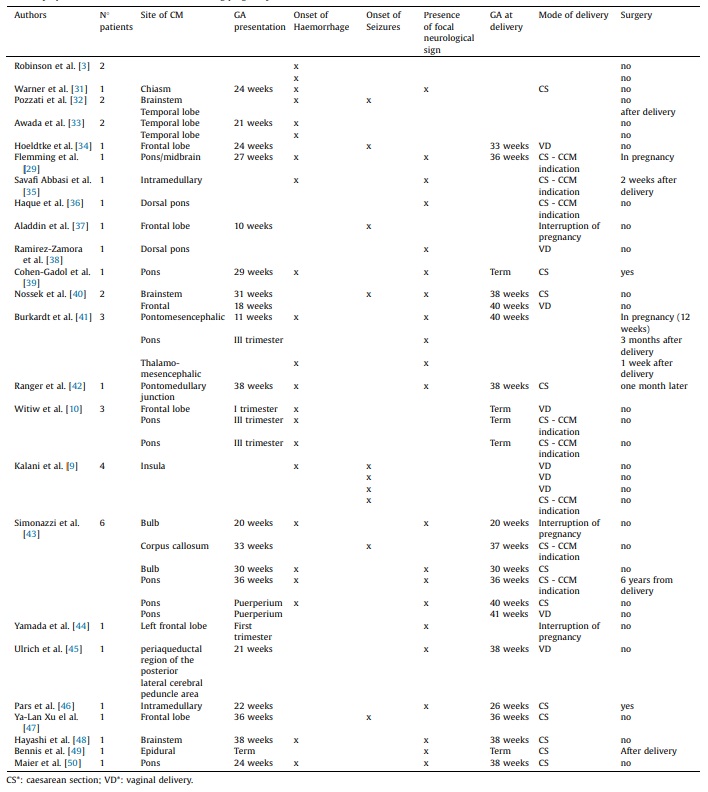
教授的本研究对比了脑桥后外侧入路与传统的、更常用的后内侧菱形窝入路切除桥脑海绵状血管瘤的效果(共研究了77名患者,其中54人通过脑桥后外侧入路接受了手术,而23人通过脑桥后内侧入路接受了手术),在比较这 2 个患者亚组时,永久性外展(3.7% 对 21.7%)和面部(1.9% 对 21.7%)的术后发生率有显著差异。在整个患者群体中,外展神经和面神经缺损率分别为 5.9% 和 5.2%,改良 Rankin 量表评分从术前的 1.6 ± 1.1 显着降低至随访时的 1.0 ± 1.1.

患者组及亚组患者术前术后mRS评分的临床特征及比较
1、脑桥后外侧入路:在研究者巴教授过去的30年中,使用脑桥后外侧入路显微手术切除桥脑海绵状血管瘤积累了大量的成功经验。从背外侧入路通常通过标准乙状窦后开颅和通过桥小脑角CPA暴露朝向三叉神经出口的手术路径。因此,通过桥脑入路可以到达许多桥脑海绵状血管瘤切除的安全路径。为了改善观察手术路径,我们有在许多其他情况下修改了这条脑桥后外侧入路,进入远外侧髁旁或经髁暴露通过向下延伸开颅手术,这允许从更有利从外侧到内侧进入脑桥进行手术。
2、脑桥后内侧入路:脑桥后内侧入路是传统的且仍然被广泛使用的进入小脑、第四脑室和小脑后部的方法。当使用这种菱形窝进入桥脑海绵状血管瘤时,需要根据脑桥的结构和内在解剖学,尤其当病变靠近或侵犯了外展和面神经纤维等、以及其他固有的脑桥结构(如后纵束和外侧、脊髓和三叉神经双节)时。面神经丘的确切位置和范围不能通过检查菱形窝来精确确定,面神经丘由面部神经纤维组成,并穿过下面的第六(外展)神经核。肌电图检查(EMG)在桥脑海绵状血管瘤的手术当中是极为重要的,它可用于识别菱形窝的面神经丘,在防止永久性颅神经功能损伤方面具有巨大价值。

永久性 CN VI(外展神经)和 VII (面神经)缺失患者分布

患者的长期结果和病灶大小以及那些在随访中没有 CN VI 和 VII 缺陷
最终,INC巴特朗菲教授在其研究结论中表明,在进入桥脑海绵状血管瘤的手术入路中,脑桥后外侧入路优于脑桥后内侧入路。这项回顾性分析证实了这一结论,此外,教授还证明了术前可以区分 4 种类型的桥脑海绵状血管瘤用以指导手术入路研究,评估是否只有一种或两种替代的手术方法可用于进入特定病变,且其该系列术后第六、第七神经麻痹并发症的发生率明显低于大多数其他已发表的手术报导。

 400-029-0925
400-029-0925