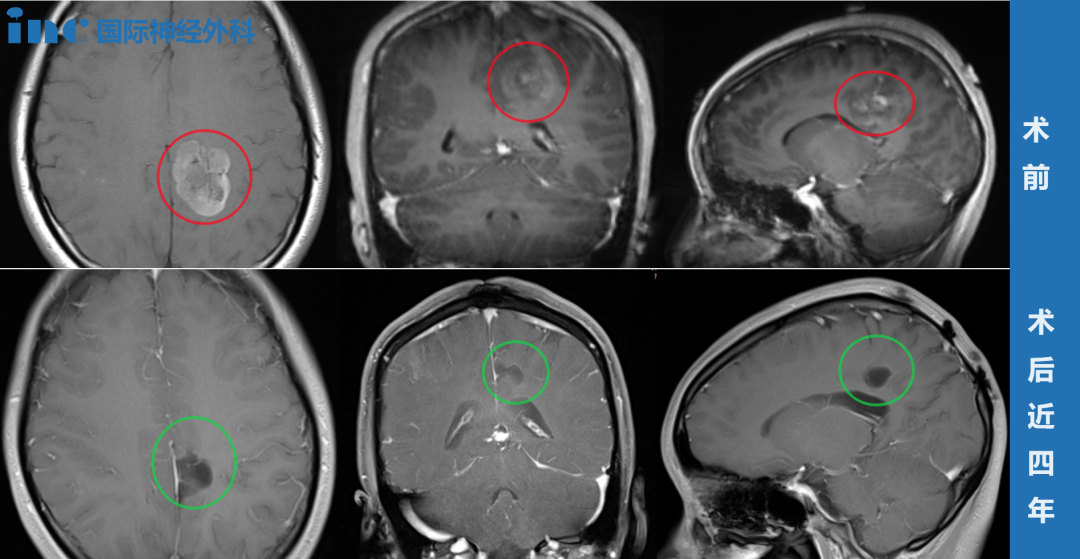
Cushing和Eisenhardt将矢状窦旁脑膜瘤定义为肿瘤充填矢状窦旁角,在肿瘤和上矢状窦间无脑组织。对此,国外也有相关的研究数据为证:辛普森I级切除5年后的复发率为35%,II级切除为4%,I...
Cushing和Eisenhardt将矢状窦旁脑膜瘤定义为肿瘤充填矢状窦旁角,在肿瘤和上矢状窦间无脑组织。他们单独定义大脑镰脑膜瘤,而其他学者如 Olivecrona、 Elsberg及 Merrem,将全部的矢状窦旁脑膜瘤归入大脑镰脑膜瘤。1922年, Cushing报道了他的751例颅内肿瘤中脑膜瘤占11.3%,其中32%是矢状窦旁脑膜瘤。后来,大宗病例显示矢状窦旁脑膜瘤占全部脑膜瘤的17%-32%。
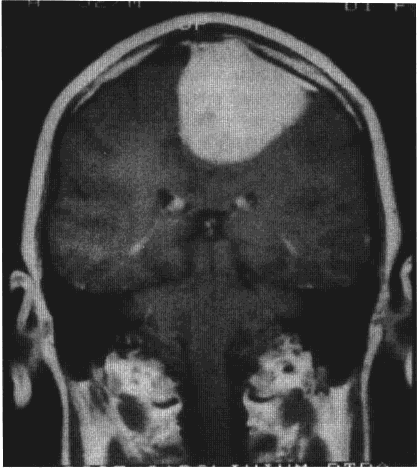
Gauthier- Smith:综述了154例矢状窦旁脑膜瘤的资料发现,癫痫发作占62%,头痛占54%,一侧肢体无力占49%,精神症状占43%。矢状窦旁脑膜瘤的切除技巧有以下原则:
(1)我们提倡用双冠状切口,因其可较大限度地保留头皮血供,特别是需多次开颅者
(2)单独翻开骨膜瓣
(3)环绕瘤周连续钻孔
(4)钻孔需跨上矢状窦以便于顺利地从颅骨上分离硬脑膜
(5)显微镜下将肿瘤包膜从周围的皮层上分离,并保护正常皮层表面的血管。
如肿瘤侵人上矢状窦外侧壁而窦未闭塞,有三种选择。一是结扎窦,有静脉梗死的危险,只能用于矢状窦前1/3。二是残留附着于窦的肿瘤,肿瘤很可能再生长,可能引起实慢性闭塞并形成静脉侧支循环,以后更容易切除肿瘤。三是切除窦受累部分,然后直接缝合窦外侧壁或用补片修补窦。
在治疗大脑镰脑膜瘤和矢状窦旁脑膜瘤时,选择合适的方法处理受累窦很重要。可切除窦的一个壁或两个壁,重建后有良好的通畅率。用移植静脉完全代替窦也在技术上能成功,但长期结果显示只有50%的窦保持通畅。考虑到完全用移植物替代窦有迟发性闭塞的风险,我们犹豫是否在窦的后1/3或中1/3后部通畅时将其切除并用移植物替代。然而,应根据以下几个因素个体化决定窦的处理:患者的年龄和症状、窦的通畅性、肿瘤部位和皮层静脉侧攴循环情况。在仼何部位都能切除完全闭塞的窦,怎么强调保留静脉侧支循环都不为过,这是手术较重要的部分。无论移植或不移植替代物,窦的前1/3都可以切除。肿瘤侵犯一个窦壁,可在切除肿瘤后一期修补窦壁。
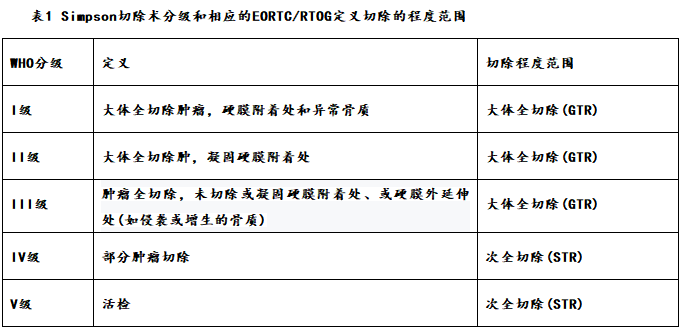
脑膜瘤切除率与预后的关系
Sebastien Froelich教授所达到的这种全切程度对于患者而言的利好是较为的,其代表着更低的复发率和更高的生存率,术后生活质量也得到了保障。对此,国外也有相关的研究数据为证:辛普森I级切除5年后的复发率为3.5%,II级切除为4%,III级切除为25%,IV至V级切除为36%至45%。15年后,辛普森I级切除的复发率为7%- 10%,II级切除的复发率为11% - 15%,III级切除的复发率为37% - 43%,IV级切除的复发率为63% - 全切。辛普森一级切除25年后的复发率为13% - 16%,二级切除25年后的复发率为15%- 20%,三级切除25年后的复发率为39% - 76%。岩斜脑膜瘤的复发率在0%到42%之间。
对于解剖位置比较深的脑膜瘤,例如枕骨大孔区、大脑镰旁、岩斜区等区域,往往由于位置不同,手术难度大,导致切除不干净,如果强行切除,偏瘫等副作用的风险就急剧升高。而寻找国际神经外科专家的手术治疗,为的就是对于高难度手术的高切除率、低风险、低副作用,而且脑膜瘤如果一开始手术能够越接近理论意义的全切全切,那么复发的可能性就越低,无进展生存期(PFS)就越长,总体预后(Prognosis)和总生存期(OS)就越好,生活质量也会得到保障。想要咨询INC国际神经外科教授可拨打4000290925。
- 文章标题:矢状窦旁脑膜瘤的特点和手术治疗
- 更新时间:2021-03-25 10:16:41
-
脑膜瘤是影响中枢神经系统的二常见原发性肿瘤,占成人原发性脑肿瘤的35 %以上。多数...
2021-03-24 14:42:10
-
脑膜肉瘤和脑膜瘤的区别?总结4个方面!脑膜肉瘤和脑膜瘤是两种不同的疾病,脑膜肉...
2023-12-07 14:49:16
-
岩斜区脑膜瘤是发生于上三分之二的斜坡,硬脑膜附着在岩斜交界处。它们位于内听道的...
2022-04-06 15:11:53
-
脑膜瘤是较常见的神经系统原发性肿瘤,占全部原发性脑肿瘤的13%至20%。什么人更容易得...
2021-07-23 11:58:30
-
矢状窦旁脑膜瘤是一种常见的颅内肿瘤,起源于脑膜,通常位于颅底的矢状窦旁区域。虽...
2023-04-25 19:42:03
-
脑室内脑膜瘤是一种比较少见的脑膜瘤。它们占全部颅内脑膜瘤的0.5-3%,并且在年轻时比...
2020-07-21 11:50:52
-
砂粒型脑膜瘤都会钙化吗?能治好吗?根据研究,砂粒型脑膜瘤通常情况下会容易发生钙...
2023-12-05 15:33:42
-
脑膜瘤手术栏目为大家提供了手术相关的信息,如脑膜瘤手术是大手术吗、多大需要手术...
2022-06-03 01:15:51
-
脑膜瘤一般是良性还是恶性?脑膜瘤绝大部分是良性的肿瘤,但也有少数是恶性的。恶性...
2021-08-30 14:16:06
-
鞍上区脑膜瘤危险吗?有什么症状?鞍上区脑膜瘤是指发生在鞍区脑膜和脑膜间隙的肿瘤...
2023-11-13 17:52:42
-
INC世界神经外科顾问团成员、世界神经外科联合会(WFNS)颅底手术委员会前主席法国S...
2024-12-03 15:18:37
-
不要小看脑膜瘤 它会让你恨之入骨、难生活 这些苦都是有来由 大家好!我是脑膜瘤 颅...
2024-12-04 15:06:08
-
对于恶性脑膜瘤,建议选择早期住院治疗,好转相关手术检查。如果没有明确的手术禁忌...
2019-06-03 00:56:00
-
混合型脑膜瘤whoi级?混合型脑膜瘤whoi级中的WHO(World Health Organization)是国际卫生组织的...
2023-12-20 17:35:41
-
近些年来中枢神经系统肿瘤发病率不断升高,而脑膜瘤是中枢神经系统常见的原发性肿瘤...
2019-12-27 12:22:46
-
脑膜瘤是良性的,生长缓慢的肿瘤,组织发生不确定,但蛛网膜细胞被认为是起源细胞。...
2022-09-14 21:13:00
-
恶性脑膜瘤传染吗? 恶性脑膜瘤不会传染。传染性疾病通常具备三个要素:传染源、传...
2024-01-11 17:02:16
-
脑膜瘤是较常见的神经系统原发性肿瘤,占全部原发性脑肿瘤的13%至20%。什么人更容易得...
2021-07-22 11:21:44
-
从生物学上讲,大多数脑膜瘤是良性的,但某些脑膜瘤可能具有侵略性且难以治疗,是当...
2021-03-24 17:06:36
-
尽管超过90%的颅内脑膜瘤在组织病理学上是良性的,但如果切除不完全,它们会经常复...
2019-12-18 15:57:52



 400-029-0925
400-029-0925