脑动静脉畸形(bAVM)就像大脑里的“不定时炸弹”,手术切除畸形团是减少出血风险并改善患者生活质量的主要方式,可手术风险有多大?要如何评估?
传统评估主要看畸形团大小、位置是否关键等。INC国际脑血管手术大咖川岛明次教授近期在神经病理学领域专业期刊《Acta Neurological Supplement》中发表的一项研究中提出了bAVM手术风险的新指标——最大病灶深度,为临床决策提供了重要参考。
脑动静脉畸形切除术
关键区的“拆弹”难题
脑动静脉畸形(bAVM)是脑血管发育异常形成的“血管团”。它可能破裂出血、引发癫痫或头痛。手术切除是更为彻底的治疗方法,能有效预防未来出血。
“拆弹”风险。脑内血管星罗密布,尤其是当BAVM位于功能区时。功能区是大脑掌管重要功能(如运动、感觉、语言、视觉)的区域。如果手术导致损伤后果尤为严重,重则死亡,轻则可能直接导致瘫痪、感觉丧失,严重影响患者生活自理能力。
“拆弹”难度。部分脑动静脉畸形的治疗仍相当棘手,是一场充满不确定性的战争:术前必须根据患者的病情、术前检查、病灶位置、畸形团表面特征来制定清晰严密的手术策略。
“拆弹”必要性。手术成功的关键是要确定患者是否需要通过立即手术来进行治疗,通过评估量表推算来避免脑动静脉畸形切除术的并发症和神经功能不良预后有重要意义。
“最大病灶深度”
风险标尺上的新指标
当前主流:Spetzler-Martin分级系统
神经外科医生评估BAVM手术风险主要依赖Spetzler-Martin分级系统(简称S-M分级)将AVM的大小、部位和引流静脉等作为主要因素,分别评为0~3分,再综合分为5个等级,随着级别越高,致残率和死亡率也越高。
2012年美国一项研究建议在Spetzler-Martin分级的基础上,把患者年龄、是否有过出血、畸形血管团的边界是否弥散这三项指标加入到分级当中,提出了Lawton-Young分级,作为Spetzler-Martin分级的补充,进行联合应用。
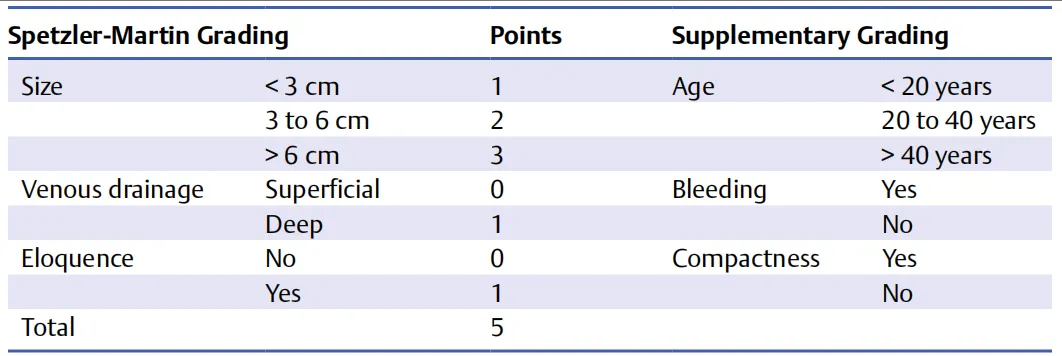
改良版的Spetzler-Martin分级很实用但仍在被学者不断完善,它主要关注的是“广度”(大小)和“位置是否关键”(功能区),对“深度”的考量不足。对于功能区,仅凭这些传统因素有时难以精准预测个体手术风险。
来自INC国际脑血管搭桥手术大咖、日本东京女子医科大学神经外科主任川岛明次(Akitsugu Kawashima)教授的一项重要研究,提出了预测手术并发症的简便易行的新指标:最大病灶深度(Maximum Nidus Depth)。

重要补充:最大病灶深度
「最大病灶深度」定义:它是指从大脑皮层表面垂直测量到bAVM畸形血管团最深处的距离。
研究发现什么?
深度比大小更重要:在预测术后是否出现神经功能损伤(并发症)时,最大病灶深度比最大病灶大小(直径)显示出更强的预测能力。深度越大,风险越高。
找到“临界点”:总并发症(包括暂时和永久损伤)风险显着升高的深度临界点是>36毫米。更严重的永久性神经功能损伤风险显着升高的深度临界点是>41毫米。
其他传统因素:该研究中,S-M分级中包含的深静脉引流、病灶大小等因素,在预测中央区BAVM手术风险时,其重要性被深度指标超越。
制定治疗脑动静脉畸形的策略是一个复杂的过程。每个患者、每个脑动静脉畸形都是独特的。在条件允许时先进的影像技术,能提供更精细的个体化信息;对于高风险、深部、功能区的bAVM,单一治疗方式可能力不从心,需要结合手术、介入栓塞、伽玛刀的多种方式联合治疗。
参考资料:《Maximum Nidus Depth as a Risk Factor of Surgical Morbidity in Eloquent Brain Arteriovenous Malformations》Acta Neurological Supplement
- 文章标题:脑动静脉畸形手术风险评估:除了大小,病灶深度更关键!
- 更新时间:2026-05-01 13:16:55

 400-029-0925
400-029-0925




